Tulevikuvaade tööjõuvajadusele: tervishoid
ESF-i projekt „Kutsesüsteemi reform“
Oskuste ning tööjõuvajaduse seire- ja prognoosisüsteem OSKA"
Avaldatud: 06.11.2024
Uuringu prognoosi periood: 2023−2033
Uuringu koostajad: Anneli Leemet ja Urve Mets, SA Kutsekoda
Materjalid


Lühendid
- AK
- ametite klassifikaator
- Apteeker
- ühine nimetus farmatseutide ja proviisorite kohta
- BA
- bakalaureuseõpe
- EHIS
- Eesti Hariduse Infosüsteem
- EL
- Euroopa Liit
- EMTAK/NACE
- Eesti Majanduse Tegevusalade Klassifikaator (EMTAK) on rahvusvaheliselt ühtlustatud Euroopa Ühenduse majandustegevusalade statistilise klassifikaatori (NACE) Eesti rahvuslik versioon. Siinses töös kasutatakse viimast kättesaadavat versiooni aastast 2008
- EUROSTAT
- Euroopa Liidu statistikaamet
- HTM
- Haridus- ja Teadusministeerium
- MA
- magistriõpe
- MTA
- Maksu- ja Tolliamet
- OECD
- Majanduskoostöö ja Arengu Organisatsioon
- OSKA
- tööjõu- ja oskuste vajaduse seire- ja prognoosisüsteem
- RAK
- rakenduskõrgharidusõpe
- RTA
- rahvastiku tervise arengukava 2020–2030
- TA
- Terviseamet
- TAI
- Tervise Arengu Instituut
- TK
- Eesti Tervisekassa
- TÜ
- Tartu Ülikool
- TTHKK
- Tartu Tervishoiu Kõrgkool
- TTK
- Tallinna Tervishoiu Kõrgkool
- TÖR
- Maksu- ja Tolliameti töötamise register
- VEK
- valdkondlik eksperdikogu
- WHO
- Maailma Terviseorganisatsioon (World Health Organization)
Sissejuhatus
Eri eluvaldkondade tööjõu- ja oskuste vajaduse prognoosimiseks korraldatakse OSKA egiidi all rakendusuuringuid alates 2016. aastast. Uuringute põhieesmärk on valdkonniti analüüsida, kuidas muutuvad lähemate aastate jooksul põhikutsealade hõive, tööjõuvajadus ja vajatavad oskused. Uuringute tulemusena pakutakse nii koolitus- kui ka tööturu osalistele võimalikke lahendusi, et muutuvatele vajadustele paremini vastata.
Siinses uuringuaruandes esitatakse rakendusuuringu tulemused fookusega tervishoiutöötajate ja nendega võrdsustatud töötajate ning täiendavalt mõnede arvestatava hõivatute hulgaga tervishoiuspetsialistide tööjõuvajadusel. Uuringu koostajate eesmärk oli selgitada välja, kuidas muutub nende kutsealade hõive ja tööjõuvajadus kümne aasta vaates (2024–2033), ning esitada hinnang, kas õppest lähtuv koolituspakkumine on valdkonna tööjõuvajadusega kooskõlas.
Vähemalt kümneaastase prognoosiperioodi rakendamine tuleneb tervishoiutöötajate tavapärasest tasemeõppest oluliselt pikemast ettevalmistusajast. Lühema prognoosiperspektiivi kasutamisel ei ole selle valdkonna puhul sisulist väärtust, sest reageerimisaeg kohandumiseks sel juhul praktiliselt puudub. Keskpika prognoosihorisondi seadmist toetab ka asjaolu, et tervishoid on teistest majandusvaldkondadest stabiilsem, strateegiliselt keskselt juhitav ja tugevalt reguleeritud ning seetõttu on nii tööjõuvajadus kui ka tööjõupakkumine usaldusväärsemalt hinnatav.
Oluline on siinkohal ka märkida, et see rakendusuuring ei ole püüe ennustada lähitulevikus asetleidvaid arenguid tööjõu vallas, vaid on ekspertide hinnanguid vahendav nägemus soovitud, kuid sealjuures võimalikult realistlikele eeldustele ja ulatuslikule empiirilisele andmestikule tuginev tulevikuseisund. Paratamatult aimdub sel viisil kontseptualiseeritud lähenemisest hõiveprognoosile ka vajadus kohandada teenuste pakkumise süsteemi, lähtudes kättesaadavast tööjõuressursist. Seega on rakendusuuring toeks otsustele, mille abil saavad poliitikakujundajad tulevikku juhtida.
Uuringus on eesmärgi saavutamiseks kombineeritud kvantitatiivseid ja kvalitatiivseid uurimismeetodeid. Andmeallikatena on kasutatud valdkonda puudutavaid statistilisi andmeid Terviseametilt (TA), Tervise Arengu Instituudilt (TAI), Statistikaametilt, Maksu- ja Tolliametilt (MTA), Haridus- ja Teadusministeeriumilt (HTM), Euroopa Liidu statistikaametilt (EUROSTAT), Majanduskoostöö ja Arengu Organisatsioonilt (OECD), aga ka intervjuusid ja fookusgrupiarutelusid valdkonnaekspertidega, varem Eestis ja mujal maailmas tehtud uuringuid, valdkonna strateegilisi dokumente ning arengukavasid jm. Uuringu metoodika detailsem kirjeldus on toodud peatükis „Metodoloogiline lähenemine ja uurimisprotsess“.
Selles rakendusuuringus toetas uurimismeeskonda valdkonnaekspertidest koosnev eksperdikogu, kelle ülesanne oli valideerida uurimismeeskonna analüütiline tulemus kahe eksperdikogu kohtumise raames.
See on tervishoiuvaldkonnas kolmas OSKA uuring. Neist esimene tehti 2017. aastal (Mets ja Veldre, 2017.) ning käsitles tervishoiuvaldkonna tööjõu- ja oskuste vajadust peamiste tervishoiu põhikutsealade osas. Teine uuring valmis 2024. aastal (Leemet ja Mets, 2024) ning käsitles tööjõu- ja oskuste vajadust perearstiabis. Siinses uuringus võimaldab 2017. aasta uuringuga võrreldes täienenud alusandmestik võtta analüüsis arvesse täiendavaid tööjõuga seonduvaid aspekte (nt tööjõuvoolavust, lõpetajate erialast rakendumist ). Paljud eelmistes uuringutes tööjõuvajadust puudutavad kitsaskohad on jäänud samaks või isegi võimendunud – näiteks sellised komplekssed proovikivid, nagu mõnede eriarstide (sh perearstide), õdede või kliiniliste psühholoogide järelkasvu tagamine ajas suureneva tööjõuvajaduse katmiseks. Võrreldes kutsealade hõive dünaamikat aastatel 2013–2023, on hõive küll kasvanud proportsionaalselt 2017. aastal prognoositule, kuid jääb siiski enamikul kutsealadel oluliselt alla Euroopa Liidu (EL) riikide keskmistele suhtarvudele elanike kohta.
Kutsekoda tänab suure panuse eest uuringu tarbeks loodud eksperdikogu liikmeid, intervjueerituid, tervisestatistika vahendajaid jt valdkonna esindajaid, kes on aidanud uuringuaruande valmimisele kaasa.
Uuringu peamised tulemused
Siinne uuringuaruanne keskendub tervishoiuvaldkonna kutsealade tööjõuvajaduse prognoosile järgneval kümnel aastal (2024–2033), hinnates ühtlasi selle vastavust eeldatava õppest lähtuva koolituspakkumisega ning otsides viise nende tasakaalustamiseks. Rakendusuuringu fookus on seatud tervishoiutöötajate (ja nendega võrdsustatud töötajate) ning mõningate arvestatava hõivatute arvuga tervishoiuspetsialistide ametialade tulevikule.
Analüüsi hõlmatud tervishoiu kutsealadel kokku võiks järgneva kümne aastaga hõivatute arv suureneda umbes kümnendiku võrra (20 400-lt 22 600-ni). Peamiselt tuleneb see tarvidusest:
a) vastata vananevast elanikkonnast ja krooniliste haiguste laienemise levikust tõukuvale järjest paisuvale ravivajadusele, aga ka
b) luua varasemast enam võimalusi, et keskenduda terviseedendusele ja haiguste ennetamisele, ning
c) leevendada ekspertide puudust spetsiifilistes, kuid seni väikesearvulistes hõiveniššides, näiteks vaimse tervise või logopeedia alal.
Valdkonnaüleselt on tervishoiu kutsealade koguhõive prognoositavale kasvule olulisim mõju valdkonna suurimal, õe ametialal rakendujate arvu mõõdukal suurenemisel umbes viiendiku võrra aastaks 2033 võrreldes 2024. aastaga. Senist tervishoius hõivatute arvu arvestav proportsionaalselt suurim muutus ootab aga tõenäoliselt ees kliinilisi psühholooge ja füsioterapeute (kasv 40–50%). Tervishoius hõivatud audioloogide ja logopeedide ametiala esindajate arv suureneb prognoosi kohaselt mõõduka 20% võrra ning radioloogiatehnikutel kuni 10%.
Prognoosiperioodi jooksul loobub tõenäoliselt pea viiendik praegu vaatlusalustel kutsealadel praktiseerivatest spetsialistidest erialasest tööst vanuse tõttu. Kutsealade võrdluses paistavad proportsionaalselt suurima vanusest tuleneva asendusvajadusega silma proviisorid (27%), arstid (25%) ja bioanalüütikud (22% ametialal hõivatutest). Eesti kuulub ka rahvusvahelises võrdluses viie kõige kiiremini vananeva arstkonnaga riigi hulka koos Itaalia, Bulgaaria, Läti ja Iisraeliga, kui võtta aluseks 55-aastaste ja vanemate arstide osatähtsus
(OECD, 2023).
Lisaks peab arvestama, et võime umbes 7% parimas tööeas spetsialistidest kaotada negatiivse tööjõuvoolavusiibe (s.o valdkonda sisenejate ja lahkujate vahe pensioniealisi ja koolilõpetajaid arvestamata) tõttu, mis suurendab asendusvajadust veelgi.
Seega oleks järgneva kümne aasta jookul vaja aina kiiremini hõrenevaid tervishoiuspetsialistide ridu täiendada umbes 7700 uue töötaja võrra – üle poole sellest kuluks pensioniealiste töötajate asendamiseks, veerand tööjõuvoolavuse korvamiseks ning veidi alla 30% kasvava teenusvajaduse katmiseks. Eeldatavale lõpetajate arvule tuginev, Eesti tervishoius erialase rakendumise tõenäosust arvestav prognoositav koolituspakkumine tasemeharidusest jääb kümne aasta vaates tõenäoliselt umbes 6400 inimese juurde. Seega näeme, et tööjõuvajaduse ja koolituspakkumise vahe on kümne aasta perspektiivis umbes 1300 inimese võrra miinuses, mis jääb umbes samasse suurusjärku prognoositava kasvuvajadusega (u 20% vs. 17% kogu tööjõuvajadusest 2024–2033).
Selleks, et kasvava teenusvajadusega uute valdkonda sisenejate piiratud hulga juures toime tulla, on süsteemsed muudatused kõigi kutsealade tööjõuressursi võimalikult sihipäraseks rakendamiseks möödapääsmatud. Eksperdihinnangute põhjal joonistus välja kolm olulisemat suunda, millele valdkonnaüleselt keskenduda – tööülesannete ümberjaotamine (n-ö task-shifting) viisil, mis võimaldaks kõigi ametialade esindajatel oma oskuste potentsiaali maksimaalselt rakendada, koos senisest ulatuslikuma digilahenduste kasutamise ning inimeste teadlikkuse ja vastutuse suurendamisega oma tervise jälgimise ja hoidmise eest. Valdkonna ekspertide hinnangul on juba praegu tervishoius enamike ametialade esindajate erialane ettevalmistus, vaatamata arenguruumile õppekorralduse tasandil, põhjalikum ning omandatud oskuste tase kõrgem kui see, mida reguleeritud süsteem neil praegu teha võimaldab.
Ilma õppekohtade arvu suurendamata ei ole tõenäoliselt võimalik tulevikus tööjõuvajadust katta arstide, kliiniliste psühholoogide ja logopeedide ametialal. Lisaks rõhutati vajadust hinnata eriarstide valvekordade vajalikkust üldhaiglates. Ülejäänud kutsealade tööjõuvajaduse ja koolituspakkumise tasakaalustamiseks peaks esmajärjekorras tegelema parimas tööeas spetsialistide tööjõuvoolavuse ohjamisega, alustades kõigepealt selle põhjuste väljaselgitamisest erialaspetsiifiliselt. Juhul kui võimalikele tööjõuvoolavuse põhjustele (nt rahulolematus organisatsioonikultuuri, töötingimuste ja -protsessiga, võimalused õpitut tööelus täies mahus realiseerida, selged ja toimivad karjäärimudelid) ei pöörata piisavalt tähelepanu ning parimas tööeas lahkujaid on võrreldes ametialale sisenejatega endiselt rohkem, ei vii ka õppekohtade arvu suurendamine soovitud tasakaaluseisundini.
Metodoloogiline lähenemine ja uurimisprotsess
OSKA valdkonnauuringute tööjõuvajaduse põhieesmärk on prognoosida, kuidas muutub kuni lähema kümne aasta jooksul valdkonna põhikutsealade hõive ning tööjõu- ja oskuste vajadus, ja analüüsida, kas praegune õppest lähtuv koolituspakkumine on valdkonna tööjõu- ja oskuste vajadusega kooskõlas. OSKA valdkonnauuringute jaoks on töötatud välja ühtne metoodika , milles on määratud põhialused ja kirjeldatud tulemuste saavutamise teekonda. Valdkondade eripäradest ja uuringu fookusest lähtudes võib olla vaja OSKA üldist metodoloogilist raamistikku kohandada, mistõttu on ootuspärane, et konkreetsetes uuringutes rakendatav metodoloogiline lähenemine võib valdkonna spetsiifikast või uuringu eesmärgist tulenevalt varieeruda.
Siinses uuringuaruandes esitatakse rakendusuuringu tulemused fookusega tervishoiutöötajate ja nendega võrdsustatud töötajate tööjõuvajadusel. Lisaks on analüüsis mõned arvestatava spetsialistide arvuga kutsealad, nagu erakorralise meditsiini tehnikud, radioloogiatehnikud ja bioanalüütikud . Analüüsist on välja jäänud mitmed tervishoius märgilise tähtsusega kutsealad, mille esindajate arv on märkimisväärselt alla 1% valdkonnas hõivatutest.
Uuringu koostajate eesmärk oli selgitada välja, kuidas muutub vaatlusaluste ametialade hõive ja tööjõuvajadus kümne aasta vaates (2024–2033) ning esitada hinnang, kas praegune õppest lähtuv koolituspakkumine on valdkonna tööjõuvajadusega kooskõlas.
Tööjõuvajaduse prognoosi koostamisel on lähtutud strateegilistest eeldustest (vt täpsemalt ptk 3), nagu tervishoiuteenuste kättesaadavuse tagamine senisel tasemel ja tugeva esmatasandi olemasolu. Arvestatud on OSKA 2017. aasta tervishoiu-uuringu tulemusi ja Eesti haridussüsteemi võimekust õppe pakkumisel.
Uurimisülesande lahendamiseks kombineeriti nii kvantitatiivseid kui ka kvalitatiivseid andmeallikaid ja analüüsimeetodeid. Ülevaatliku kontekstuaalse raamistiku loomiseks tulevikutrendide määratlemisel kasutati varasemaid uurimistulemusi, strateegilisi arengusuundi, üleilmseid tulevikutrende jms kajastavate dokumentide analüüsi. Järgnevas uurimisetapis kontsentreeriti ja rikastati saadud tulemust eksperdihinnangutele tuginevalt ning kontekstualiseeriti täiendava analüüsi tulemusena kutsealade hõive prognoosimise jaoks vajalikus detailsusastmes.
Statistilised andmed valdkonna kohta pärinevad Terviseameti tervishoiukorralduse infosüsteemi elektroonilisest andmebaasist, Maksu- ja Tolliameti töötamise registrist (TÖR), Haridus- ja Teadusministeeriumi Eesti Hariduse Infosüsteemist (EHIS), TAI, Statistikaameti, EUROSTAT-i ja OECD andmebaasidest.
Kvalitatiivse andmestiku kogus uuringumeeskond nii veebi vahendusel kui ka silmast silma korraldatud poolstruktureeritud intervjuude ja eksperdikogu arutelude, samuti ekspertidelt saadud kirjaliku tagasiside abil. Kokku osales aruteludel umbes 30 tervishoiuvaldkonna esindajat (tervishoiutöötajad, erialaliitude, poliitikakujundajate ja -rakendajate ning haridusasutuste esindajad). Aruteludel osalejate valiku aluseks oli põhimõte koguda andmeid, mis võimaldavad paremini mõista tervishoiutöötajate ja nendega võrdsustatud töötajate tööjõuvajadust erinevates kontekstides nii üld- kui ka eriarstiabis.
Uuringu tegemisel toetas uurimismeeskonda valdkonnaekspertidest moodustatud eksperdikogu (VEK), kelle roll kahel arutelukoosolekul oli mitte niivõrd anda esmaseid hinnanguid kui valideerida uurimismeeskonna analüütilist tulemit. Eksperdikogult arutelude käigus saadud sisendit käsitleti analüüsiprotsessis osana kogutavast kvalitatiivsest empiirilisest materjalist, mille analüüsimisel kasutati valdavalt temaatilisele analüüsile (Braun ja Clarke, 2006) omaseid põhimõtteid ja töövõtteid.
Tööjõuvajaduse määratlemiseks kümne aasta perspektiivis (aastani 2033) on arvesse võetud hõivestruktuuri viimaste kättesaadavate andmete alusel TAI-lt ja Terviseameti tervishoiukorralduse infosüsteemi elektroonilisest andmebaasist, olemasolevate töötajate vanusest tulenevat asendusvajadust ja tööjõuvoolavust TÖR-i andmete põhjal ning hõivatute arvu muutuse prognoosi mitmesuguste erinevate andmeallikate analüüsimise tulemusel (vt joonis 1).
Joonis 1. Tööjõuvajaduse prognoosi komponendid
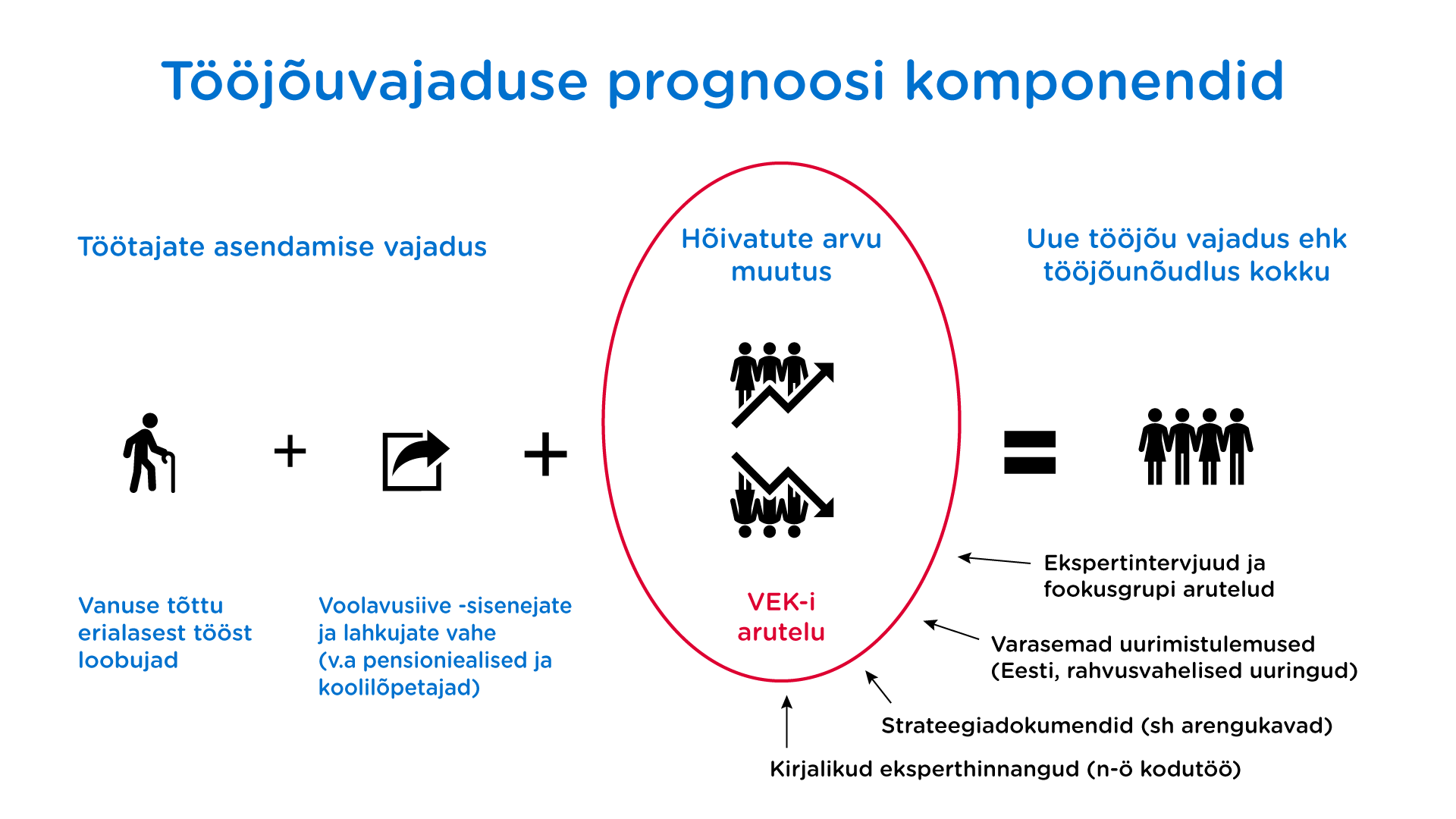
Asendusvajaduse määratlemiseks on aluseks võetud prognoositavatel ametialadel rakendujate vanusjaotus ja TÖR-i andmete põhjal leitud viimase nelja aasta (2019–2023) empiiriliselt jälgitava pensioneerumisvanuse ekstrapoleering tulevikku. Sama perioodi TÖR-i andmeid on kasutatud parimas tööeas spetsialistide tööjõuvoolavusiibe arvestamisel ametialale sisenejate ja sealt lahkujate vahena.
Hõivatute arvu muutuse prognoosimiseks hinnangute kujundamise ja tulevikuseisundi visandamisel on toetutud statistilistele andmetele, olulisematele valdkonda mõjutavatele arengutrendidele (sh demograafiat, tehnoloogiat, migratsiooni, väärtusruumi puudutavatele), strateegilistes dokumentides ja arengukavades toodud eesmärkidele ning argumentatsioonile, haridussüsteemi „kandevõimele“ tööjõupakkumise kujundamisel ning fookusaruteludel osalenud ekspertide hinnangutele (tervishoiutöötajad (erialaliidud), poliitikakujundajad, haridusasutused).
Kuna tervishoiuvaldkonna spetsialistide ettevalmistusele kuluv aeg haridussüsteemis on mitme teise eriala spetsialistidega võrreldes märkimisväärselt pikem, on siinses tööjõuvajaduse prognoosis vältimatult üks sõltumatu muutuja ka prognoositav koolituspakkumine, mis kujuneb kokkulepitud õppekohtade, vastuvõtu- ja lõpetamisnäitajate ning empiirikale tugineva Eesti tööturul erialase rakendumise tõenäosushinnangu kombinatsioonis TÖR-i ja EHIS-e ühendatud andmestiku põhjal.
Joonis 2. Tööjõupakkumise prognoosi komponendid

Tervishoiutöötajate ja nendega võrdsustatud töötajate (vt täpsemalt ptk 1) prognoositava koolituspakkumise (vt joonis 2) aluseks on võetud eeldatav erialase tasemeõppe lõpetajate arv aastatel 2024–2033, eeldades, et nii kokkulepitud vastuvõtukohtade arv kui ka tegelik vastuvõtt jäävad Sotsiaalministeeriumi juurde moodustatud koolituskomisjonis kokkulepitud tasemele (vt lisa 5 nn koolitustellimuse ettepaneku tabel) prognoosiperioodi lõpuni ja katkestamise määr pikaajaliselt ei muutu. Lisaks on prognoositava koolituspakkumise hindamisel arvestatud varasemate lõpetajate kohortide pikaajaliste hõivetrendide alusel erialase rakendumise määra Eesti tervishoius. Selleks on leitud 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna ametiala täpsusega Eestis tervishoius rakendujate osatähtsus TÖR-i ja EHIS-e 2023. aasta koondandmestiku alusel.
Kuna tervishoid on keskselt reguleeritud ja strateegiliselt juhitud alana võrreldes mitme teise majandusvaldkonnaga oluliselt stabiilsem ning erialaspetsialistide väljaõpe keskmisest pikem, ei ole siinne tööjõunõudluse ja -pakkumise prognoos mitte niivõrd ambitsioon lähitulevikus asetleidvaid arenguid tööjõu vallas ennustada, vaid ekspertide hinnanguid vahendav nägemus võimalikult realistlikele eeldustele tuginevast tulevikuseisundist. Seega on rakendusuuring tugi otsustamisel, mille abil saavad poliitikakujundajad tulevikku juhtida, mitte ära arvata.
1. Tervishoid uurimisvaldkonnana
Tervishoiusektor on vaadeldav tööjõumahuka majandusharuna, mis kõikide oma tarne- ja teenuseahelate ning seotud teenuste võrgustikega (logistika, toitlustus, finantsteenused) võib hõlmata kuni viiendikku majandusest. Sektori toimimisel on majandusele väga oluline mõju, sest sellest sõltub riigi tööjõu füüsilise ja vaimse tervise hoidmine ning taastamine. Sektori töötajaskonna ettevalmistus on samas väga ressursimahukas. Nii eeltoodut kui ka tervishoiuspetsialistide oskuste universaalsust arvestades – omandatud oskusi on piisava keeleoskuse korral võimalik rakendada kõikjal maailmas – on tugevalt reguleeritud tervishoiuvaldkonnas tööjõu optimaalne planeerimine kriitilise tähtsusega. Kui piisava pädevusega töötajaid valmistatakse ette liiga väikesel arvul, seab see ohtu teenuste kvaliteedi ja kättesaadavuse.
Tervishoiuvaldkonda on siinses töös defineeritud kui elanikkonnale suunatud spetsiifilisi teenuseid, sh ennetust ja edendust, haiguste diagnoosimist ja ravimist. Tervishoiupoliitika kontekstis tähistatakse mõistega „tervishoid“ peamiselt ravikindlustuse vahenditest rahastatavate teenuste pakkumist ja toodete vahendamist. OSKA-s on aga käsitlus laiem – tööjõu järjepidevat planeerimist ei ole võimalik kitsalt siduda ajas muutuvate poliitiliste otsustega ühe või teise teenuse rahastamiseks ravikindlustusest.
Tervishoiuvaldkond paigutub statistiliste andmete aluseks olevasse majandustegevusalade klassifikaatori (EMTAK) vaatesse kui jagu „Q86 Tervishoid“, mis hargneb omakorda haiglaraviks (Q861), üldarstiabiks (Q8621), eriarstiabiks (Q8622), hambaraviks (Q8623) ja tegevusalaks koondnimetusega „muud tervishoiualad“ (Q869), hõlmates kiirabi, õendusabi, meditsiinilaborite, ämmaemandate, sanatooriumide, diagnostikakabinettide, füsioterapeutide, psühholoogide ja psühhoterapeutide tegevust jm.
Selle uuringu fookuses on eeskätt tervishoiutöötajate ja nendega võrdsustatud töötajate tööjõuvajadus aastani 2033. Lisaks on analüüsitud veel mõnesid arvestatava spetsialistide arvuga kutsealasid, nagu erakorralise meditsiini tehnikud, radioloogiatehnikud, bioanalüütikud. Analüüsist on välja jäänud mitmed tervishoius märgilise tähtsusega kutsealad, mille esindajate arv on märkimisväärselt alla 1% valdkonnas hõivatutest, või ametialad, mille tööjõuvajadust on käsitletud teistes OSKA valdkonnauuringutes (nt tervishoiuvaldkonnas töötavate hooldustöötajate tööjõuvajadust analüüsiti OSKA sotsiaaltöö uuringus ).
Valdkonnauuring ei hõlma meditsiinierialade vilistlasi, kes rakenduvad väljaspool tervishoidu, näiteks ravimitööstuses tegutsejad (käsitletud OSKA farmaatsiatööstuse uuringus ) ega ka tervishoiu juhtimisega tegelevaid ametnikke ja avalik-õiguslike asutuste töötajaid (kuuluvad OSKA avaliku halduse uuringus käsitletud hõive hulka). Samuti ei puudutata selles analüüsis kutsealasid, mis praeguses käsitluses liigituvad alternatiiv- või täiendmeditsiini alla (nt erinevad loodus(ravi)terapeudid, homöopaadid, kiropraktikud), sest riigi perspektiivist pole põhjust nende vajadust hinnata.
Tabel 1a. Uuringus käsitletud tervishoiuvaldkonna põhikutsealad klassifikaatorite vaates
| Kutseala | Töötajate arv 2023 (TAI THT001) | AK kood ja nimetus | EMTAK-i kood ja nimetus |
|---|
Tabel 1b. Uuringus käsitletud tervishoiuvaldkonna põhikutsealad klassifikaatorite vaates – apteekrid
| Kutseala | Ametikohtade arv 2023 (TAI THT030) | Töötajate arv apteekides 2023 (andmetellimus TEHIK) | AK kood ja nimetus | EMTAK-i kood ja nimetus |
|---|
infosüsteemi elektroonilisest andmebaasist pärit andmestikule (seisuga 31.12.2023).
Eelnimetatud infosüsteemi vastutav töötleja on tervise- ja tööministri 07.07.2022
määruse nr 59 (https://www.riigiteataja.ee) kohaselt Terviseamet.
Andmete kasutamiseks esitati Terviseametile päring üld- ja haiglaapteekides kokku rakenduvate
proviisorite ja farmatseutide arvu kohta vanuserühmiti agregeerituna viimase kättesaadava seisuga.
Võrdluseks on toodud Ravimiameti kogutud ja töödeldud andmetele tuginev (aluseks sotsiaalministri 17.02.2005
määrus nr 24 (https://www.riigiteataja.ee) ja TAI avalikus andmebaasis
avaldatud proviisorite ja farmatseutide ametikohtade arv üld- ja haiglaapteekides 31.12.2023 seisuga,
mis jääb võrreldavasse suurusjärku.
2. Tervishoiuvaldkonda mõjutavad olulisemad arengusuundumused ja tööjõuprognoosi eeldused
Tervishoiuvaldkonnas tööjõuvajadust mõjutavate trendide ja mõjurite tuvastamiseks analüüsiti uuringu raames nii üldiseid tulevikutööd käsitlevaid väljaandeid kui ka kitsamaid, spetsiifiliselt tervishoiuvaldkonnale keskenduvaid analüütilisi kirjutusi, visioone, arengudokumente ja sidusgruppide ootuseid käsitlevaid dokumente. Fookuses olid järgmised uurimisküsimused.
- Millised on olulisemad trendid, mis lähitulevikus tervishoiuvaldkonda mõjutavad?
- Milline on nende trendide mõju valdkonna põhikutsealade hõivele?
KPMG analüüsi „Healthcare Horizons“ kohaselt on tervishoiusektorit mõjutavad trendid ja poliitilised valikud keerulised ja mitmetahulised, nõudes pidevat tähelepanu ja kohandusi koolituse, poliitika kujundamise ning ressursside jaotamise puhul. Majanduslik jõukus või selle puudumine mõjutab otseselt, kui palju saab riik tervishoidu, sh töötajate väljaõppesse ja töötasudesse investeerida. Rõhutatud on, et majanduslikult raskematel aegadel võivad tervishoiusüsteemi tabada rahastamise kärped, mis ohustavad nii uute spetsialistide värbamist kui ka kvalifitseeritud töötajate hoidmist. (KPMG, 2023)
Maailma Terviseorganisatsiooni (WHO) 2023.aasta aruanded toovad esile mitmeid tervishoiutöötajate nappusega seotud katsumusi Eestis, märkides, et sarnaselt teiste Euroopa riikidega seisab Eesti silmitsi vananeva tööjõuga, mis on süvendanud personalipuudust, eriti kriitilistes valdkondades, nagu vaimne tervis ja esmatasandi tervishoid. Aruandes on esile tõstetud vajadust rohkem investeerida tervishoiutöötajate koolitusse ja töötingimuste parandamisse, et tagada järelkasvu olemasolu ja tööjõu säilimine tervishoiusektoris. (Kasekamp et al 2023)
2023.aasta märtsis allkirjastas tervise- ja tööminister määruse, mis osundab vajadusele suurendada tervishoiutöötajate arvu ja jälgida nende erialast jaotust, et parandada personali võimekust ning tugevdada juhtimist ja vastutust.
Tervishoiusüsteemi tööjõu planeerimise eest vastutab Sotsiaalministeerium. Kokkuleppel Haridus- ja Teadusministeeriumiga koostatakse riiklikult rahastatud koolituskohtade ettepanek, kuhu on kaasatud ka sidusrühmade esindajad. Residentuuritellimus lepitakse eraldi kokku Sotsiaalministeeriumi, Tartu Ülikooli, Tervisekassa ja tööandjate esindajate ning erialaliitude seisukohtade alusel. Residentuuritellimuse täitmist rahastavad Sotsiaalministeerium ja Tervisekassa, millesse on kaasatud ka sidusrühmade esindajad.
Rahvastiku tervise arengukavas 2020–2030 (edaspidi RTA) on ühe prioriteedina märgitud vajadust arendada tervishoiutööjõu planeerimiseks kasutatavaid andmekogusid ning luua tõhusad tööriistad ja meetodid tööjõu planeerimiseks. Eesmärgiga arendada ja parandada tervishoiutööjõu planeerimise võimekust, tagada tervishoiuteenuste kättesaadavus, jätkusuutlikkus ja vastupidavus, liitus Eesti 2023. aasta veebruaris Euroopa ühisprojektiga HEROES (koostööprojekt Euroopa 19 riigi ja 51 partnerorganisatsiooniga). Projekti tulemusena valmivat prognoosimudelit koos planeerimisraamistikuga on plaanis kasutama hakata tervishoiutööjõu vajaduse prognoosimisel. (Kasekamp et al 2023) 2025. aasta aprilliks koostatakse ühisprojekti raames Eesti tingimusi arvestav perearstide ning 2026. aastaks kogu esmatasandit puudutav tööjõuvajaduse prognoosimudel.
RTA-s on rõhutatud, et Eesti EL-i liikmesriigina ja rahvusvaheliste organisatsioonide (WHO, OECD) liikmena peab tervisepoliitika kujundamisel arvesse võtma ka rahvusvahelisi arengusuundumusi, sh rahvusvahelisest koostööst tulevaid võimalusi Eesti elanike tervise parandamisel.
Selles ja valdkonna põhikutsealade tööjõuvajaduse peatükis esitatud arengusuundumuste ülevaate loomisel on tuginetud eelkõige järgmistele strateegilistele dokumentidele ja analüüsidele:
- Rahvastiku tervise arengukava 2020–2030;
- OSKA trendikaardid. „Tööjõu- ja oskuste vajadust mõjutavad tulevikutrendid 2030“ (Tilk et al, 2021);
- OECD ülevaade „Health at a Glance 2023“ (OECD, 2023);
- KPMG Internationali analüüs „Healthcare Horizons. Healthcare system transformation and the journey towards inclusive care“ (KPMG, 2023);
- WHO analüüs „Estonia: Health system review. Health Systems in Transition 2023“ (Kasekamp et al, 2023);
- Forbes’i analüüs „The 10 Biggest Trends Revolutionizing Healthcare In 2024“ (Marr, 2023);
- Arenguseire Keskuse analüüs „Eesti tervishoiu tulevik. Stsenaariumid aastani 2035“ (ASK, 2020)
Eksperdiarutelude käigus täiendati ja täpsustati varasemates uuringutes (nii Eesti kui ka rahvusvahelistes uuringutes), strateegiadokumentides (sh arengukavades), eksperdiintervjuudes ja fookusgrupi aruteludes kaardistatud arengusuundumusi ning nende mõju hõivatute arvu muutusele.
OECD märgib oma ülevaates „Health at a Glance 2023“, et rahvastiku vananemine, tehnoloogilised muutused ja kasvavad sissetulekud suurendavad nõudlust tervishoiutöötajate järele lähiaastatel ja aastakümnetel. Seda väidet kinnitavad ka eri riikide prognoosid, mis näevad lähiaastatel tervishoiusektoris ette märkimisväärset tööhõive kasvu. Näiteks Ameerika Ühendriikide prognoosi põhjal kasvab hõive tervishoiu- ja sotsiaalabi sektoris mitte ainult kiiremini kui üheski teises sektoris, vaid see loob ka umbes 45% kõigist uutest töökohtadest aastatel 2022 kuni 2032 (BLS, 2023; OECD, 2023). 2021. aastal töötas tervishoiusüsteemis riigi tööjõust 3% (arvestatud tööjõuna vanuses üle 25 aasta). (Kasekamp et al 2023)
Analüüsi tulemusena on peamiste mõjuteguritena tervishoiutöötajate tööjõuvajadusele esile toodud järgmised arengud.
-
Demograafilised muutused. Eluea pikenemise, elanikkonna vananemise, rahvastiku vähenemise ja väljarändega muutub elanikkonna vanuseline struktuur. Paljudes, eriti arenenud majandusega riikides, on elanikkonna vananemine peamine demograafiline trend. Vanemad inimesed vajavad üldiselt rohkem meditsiinilist abi ja tervishoiuteenuseid, sh krooniliste haiguste haldamist (kroonilistest haigustest põhjustatud haiguskoormus on kasvuteel kogu maailmas), rehabilitatsiooni ning pikaajalist hooldust, mis suurendab nõudlust tervishoiutöötajate, sh geriaatria ja pikaajalise hoolekande spetsialistide järele. (KPMG, 2023)Keskmise oodatava eluea kasv pandeemia-aastatel (2020–2021) küll pidurdus, kuid näitas 2023. aastaks taastumise märke. Meeste keskmine oodatav eluiga sünnimomendil oli 2023. aastal 78,9 aastat EL-is ja Eestis 74,5 aastat, naistel vastavalt 84,2 (EL) ja 83,1 (Eesti). (Eurostat, tps00205) Tervena elatud eluaastate kasv võrreldes oodatava elueaga on kasvanud aga oluliselt aeglasemalt. Inimeste eluea pikenedes suureneb haigena või haigustega elatud aastate arv, samal ajal suureneb mitut haigust põdevate inimeste osakaal, mis omakorda võimendab vajadust suurema lõimituse järele abi osutamisel. Paremad diagnostilised võimalused aitavad haigusi tulemuslikumalt diagnoosida ja neid ravida, millel omakorda on positiivne mõju oodatava eluea kasvule. Ka areneval ravimitööstusel on paremate ravitulemuste saavutamisel oma osa – aina rohkem on võimalik pakkuda ravi seni ravimatuteks peetud haigustele ning harvikhaigustele (ASK, 2020). Kõigi nende tegurite mõjul suureneb nõudlus haiguste haldamise, rehabilitatsiooni ning hooldusega tegelevate tervishoiutöötajate järele ning üha tähtsamaks muutub koostöö erinevate tervishoiutasandite vahel.
-
Tehnoloogilised arengud. KPMG analüüsis on märgitud, et digitaalsed muutused mõjutavad tervishoiu ökosüsteemi kõiki aspekte alates patsiendi kogemusest kuni kliiniliste protseduurideni. Näiteks loob tehnoloogia ulatuslikum kasutamine inimestele võimaluse võtta vastutus oma tervise eest, vabastades tervishoiutöötajad rutiinsetest ülesannetest, võimaldades keskenduda eelkõige patsientide ravimisele. Samuti loob tehnoloogia senisest paremad eeldused kogukonnapõhiseks lähenemiseks, et vähendada tervisealast ebavõrdsust ja kohandada teenuseid vastavalt vajadustele (KPMG, 2023).
Tehnoloogia roll ja tähendus erialade ja alamvaldkondade lõikes varieeruvad. Tervisetehnoloogiate arendamisel on suund võetud eri tehnoloogiaid kombineerivatele lahendustele. Potentsiaali nähakse mobiilsetes multifunktsionaalsetes diagnostika-, prognostika- ja seireseadmetes, mis kasutavad bio-, sensor- ja nanotehnoloogiat ning nende kombinatsioone. Diagnostikas on arenduste fookus nihkunud uuringute informatiivsuse ja spetsiifilisuse suurendamisele (erinevate diagnostikavaldkondade integratsioon, eksperdisüsteemide kasutamine, personaliseeritud meditsiin, molekulaardiagnostika). Digitaalsed uuendused, nagu tehisintellekt, telemeditsiin ja digitaalsed terviseandmed, muudavad tervishoiuteenuste osutamise viise. Nende tehnoloogiate eesmärgipärane rakendamine suurendab tervishoiusüsteemide tõhusust ja võimaldab tervishoiuspetsialistidel pakkuda paremat teenust suuremale hulgale patsientidele, suurendades samal ajal nõudlust tehnoloogiliste oskustega tervishoiutöötajate ja -spetsialistide järele, kes oskavad neid tööriistu igapäevasesse praktikasse lõimida. Eraldi on KPMG analüüsis välja toodud kasvav vajadus andmeanalüüsioskustega spetsialistide järele.
Tõusvat trendi näitab tehisintellekti võimaluste kasutamine tervishoius, aidates kaasa täpsemale diagnoosimisele ning isikupärastatud ravi ja terviseandmete paremale haldamisele, millel omakorda on positiivne mõju tervishoiuteenuste kättesaadavusele ja kvaliteedile.
Telemeditsiiniteenuse (nt e-konsultatsioon, veebivastuvõtt, perearsti platvormid triaažiks) ulatuslikum kasutuselevõtt võimaldab osutada tervishoiuteenuseid kaugemates piirkondades (nt saartel ja äärealadel) elavatele isikutele, vähendades seeläbi tervishoiuteenuse piiratud kättesaadavusest põhjustatud regionaalset ebavõrdsust. Samuti võimaldab tervishoiuteenuste eemalt osutamine piirata haiglate kasutamist peamiselt akuutse ja erakorralise ravivajadusega patsientidele (KPMG, 2023).
Samas märkisid eksperdid intervjuudes, et terviseandmete haldamist võimaldavad digilahendused on jäänud ajale jalgu ega rahulda patsiendi ega tervishoiutöötaja nõudmisi. Näiteks väljendasid perearstid ootust, et vaja on ühtseid terviklahendusi, mis töötavad nii eriarstiabis kui ka esmatasandil, oluline on tagada, et need süsteemid omavahel haakuksid ja oleksid lõimitavad ka varem loodud lahendustega. Kuigi tehnoloogia muudab tervishoiuteenuste osutamise võimalusi, jääb see siiski inimtööjõust, sh digioskuste olemasolust sõltuvaks. Tervishoiusüsteemi suur katsumus on kasutada tehnoloogia võimalusi ja väljuda vanadest mudelitest. -
Tööjõu nappus. Tervishoiutöötajate nappus on globaalne probleem, eriti puudutab see perearste ja õdesid. Ka Eestis on õdede ja perearstide puudus murekoht, seda eriti tõmbekeskustest eemal, mis seab küsimärgi alla tervishoiuteenuste kättesaadavuse neis piirkondades elavatele inimestele. (ASK, 2020) RTA-s on ühe prioriteetse tegevusena märgitud lähtetoetuste eraldamist regionaalse tööjõupuuduse leevendamiseks, et tagada kvaliteetse ja jätkusuutliku tervishoiuteenuse osutamine sõltumata inimese elukohast.
-
Rahvusvaheline ränne. Poliitikad, mis reguleerivad tervishoiutöötajate rännet ja nende töötingimusi, on olulised tervishoiusektori stabiilsuse tagamisel. Tervishoiutöötajate ränne teistesse riikidesse, nagu Eesti õdede ja arstide ränne Soome, mõjutab tööjõu kättesaadavust kohalikul tasandil. Toetudes Terviseameti väljastatud kutsekvalifikatsiooni tõendite (ingl Certificate of Current Professional Status) statistikale, saab väita, et tervishoiutöötajate siirdumine välisriikidesse on viimasel kümnel aastal tervikuna kahanenud (vt täpsemalt ptk 3). Tervishoiutöötajate migratsioon välismaalt Eestisse on minimaalne, seda nii konservatiivse tööloa poliitika kui ka range keelenõude tõttu. OECD andmetel oli 2021. aastal 4% kõigist Eesti arstidest välismaal koolitatud (OECD, 2023). Nõudeid on arutatud mitmeid aastaid ning 2018. aastal jõuti kokkuleppele, et määratletakse keeleoskuse ja töökogemuse kriteeriumid EL-i väliste tervishoiutöötajate registreerimiseks. Pärast Ukraina sõja algust on Eestisse saabunud üle 300 Ukraina põgeniku, kes on end määratlenud tervishoiuspetsialistidena. Neist 230 on Eesti Töötukassa vahendusel tööle kandideerinud. Tervishoiutöötajaks registreerimisel on neile rakendatud lihtsustatud registreerimisprotsessi, kuid muudetud ei ole tervishoiuvaldkonnas tööle asumiseks vajalikke rangeid keeleoskuse ja töökogemuse nõudeid (Sotsiaalministeerium, 2022a; Kasekamp et al 2023)
-
Muutused väärtushinnangutes, terviseteadlikkus ja tarbimisharjumused. Ühiskonnas tervikuna kasvavad ootused tervishoiuteenuste kvaliteedile ja kättesaadavusele, suurenenud on ootus kiirele, personaalsele ja professionaalsele reageerimisele. Ravivajaduse kasvu hoogustavad üha paremad diagnostilised võimalused (nii haiguste ennetuse, diagnoosimise, kui ka ravi käigus). Vaatamata suurenevale terviseteadlikkusele on kasvuteel elustiilist (stress, istuv eluviis, ületöötamine) mõjutatud tervisehäired, nagu diabeet, ülekaalulisus ja kasvajad. Üleilmse haiguskoormuse uuringud on välja toonud, et ennetatavate terviseriskide (nt ülekaalulisuse, kõrge vererõhu, kõrge veresuhkru, aga ka alkoholi ja narkootiliste ainete tarbimise) kasv viitab sellele, et eluea pikenemise trend võib läheneda pöördepunktile (IHME, 2020). KPMG analüüsis on märgitud, et uued tehnoloogiad ning põlvkondadevahelised muutused kujundavad inimeste ootusi tervishoiusüsteemile. N-ö beebibuumi põlvkond jõuab vanusesse, kus vajatakse rohkem hooldust, samal ajal kui nooremad põlvkonnad ei ole tervishoiusüsteemiga rahul, oodates kiiremat juurdepääsu, personaalsemat lähenemist ja ülemaailmset ühenduvust. Huvi uue tehnoloogia vastu kasvab, seda ka üle 75-aastaste seas, kelle digioskused ja valmisolek digivõimalusi kasutada on pandeemia tõttu kiiresti arenenud. Pandeemia kiirendas muutusi, tuues kaasa ulatuslikud innovatsioonid digitaalselt pakutavas ravis, kogukonnapõhistes toetusmudelites, uutes elanikkonna tervise seiramise meetodites ning massilises osaluses kliinilistes uuringutes. Kiiresti toimunud muutusi on oluline näha tervishoiu „uue normaalsusena“, et vältida arenguid „moraalselt vananenud“ eeldustele tuginevate stsenaariumide alusel, koos paratamatult kaasneva ressursipuudusega. (KPMG, 2023) Arenguseire Keskuse uuring rõhutab, et kuna ülemaailmseid kriise iseloomustab kiire levik ja väga suur mõju personaalsel ja riiklikul tasandil, põhjustab see olukorra, kus tervishoiuteenuste kasutamine suureneb, kuid tervishoiutulud vähenevad, mistõttu võib kogu tervishoiusüsteem saada tugeva löögi. (ASK, 2020)
-
Poliitilised ja rahvusvahelised mõjud. Poliitilised otsused ja rahvusvahelised kokkulepped mõjutavad tervishoiupoliitikat, nagu koolituskohtade arvu suurendamine või töötingimuste parandamine. Ka EL-i ja WHO poliitikad ja suunised aitavad kujundada Eesti tervisepoliitikat. Majanduslik jõukus mõjutab, kui palju saavad riigid tervishoidu investeerida. Majanduskriisid võivad tervishoidu tehtavaid investeeringuid vähendada, mis võib osutuda takistuseks tervishoiutöötajate palkamisel ja nende koolitamisel vajalikul hulgal.
-
Struktuursed nihked tööülesannetes. Eesti elanikkond koos tervishoiutöötajatega vananeb, kuid ravivõimalused ja -vajadused kasvavad. Sellest tulenevalt näeb Sotsiaalministeerium vajadust viia ülesanded õigele tasandile, et väärtuslikku kompetentsi mitte raisata (Sotsiaalministeerium, 2022b). Aastatel 2021–2024 osaleti üle-euroopalises projektis „Empowering EU health policies on Task SHIfting“ , mille tulemusena valmisid erinevad juhendmaterjalid ülesannete ümberjaotamise põhimõtete kasutamiseks nii poliitika- kui ka tervishoiuteenuste kujundamisel. See hõlmab ülesannete ümberjaotamist näiteks arstilt õele, proviisorile, õelt kliinilisele assistendile, IT-lahendusele ja patsiendi lähedasele ning ka inimesele endale. Selline ülesannete ümberjaotamine (n-ö task shifting) eeldab võimalikult laia ja hästi seotud meeskonna olemasolu ning muudatusi õppekorralduses. Valdkonna ekspertide hinnangul on juba praegu tervishoiutöötajate erialane ettevalmistus põhjalikum ja omandatud oskuste tase kõrgem kui see, mida reguleeritud süsteem neil teha võimaldab.
Forbes’i ülevaates „The 10 Biggest Trends Revolutionizing Healthcare in 2024“ märgitakse peamisteks tervishoidu mõjutavateks teguriteks vananevat rahvastikku, uutel tehnoloogiatel põhinevaid rakendusi tervishoius ja ebakindluse kasvu majanduses. (Marr, 2023) Täpsem kirjeldus Forbes’i trendide ülevaatest on antud lisas 4.
Kasvav nõudlus tervishoiuteenuste järele ja tervishoiutöötajate suur koormus on süvendanud ülemaailmset tööjõukriisi. Tööjõupuuduse leevendamiseks kasutatakse traditsioonilisi meetodeid, nagu rohkemate arstide ja õdede palkamine või koolitamine, kuid tervishoiutöötajate arv on piiratud ja väljaõpe aeganõudev. Seetõttu on vajalik laialdasemalt rakendada digilahendusi ja kaasata teisi, lühema väljaõppega tervishoiuspetsialiste, et vabastada tervishoiutöötajad rutiinsetest tööülesannetest. Eesmärk on, et tööjõud tervishoius hakkaks toimima oma oskuste, mitte ametirollide alusel. (KPMG, 2023)
3. Valdkonna põhikutsealade tööjõuvajadus
Tööjõuvajaduse prognoosi koostamisel on lähtutud järgmistest strateegilistest eeldustest:
- ravikindlustusest rahastatavate tervishoiuteenuste komplekt oluliselt ei muutu;
- tervishoiuteenuste kättesaadavus riigiüleselt ei halvene ning valdkondades, kus tööjõu puudumisest on tingitud katmata teenusvajadus, kättesaadavus paraneb;
- ravikindlustuse rahastamise jätkusuutlikkuse küsimus lahendatakse viisil, mis ei kahanda solidaarsusmäära ega elanikkonna kaetust tervishoiuteenustega;
- Eesti tervishoiusüsteemi aluseks on tugev esmatasand;
- OSKA tervishoiuvaldkonna 2017. aasta uuringus kirjeldatud hõive dünaamika ja prognoos aastani 2025;
- Eesti haridussüsteemi „kandevõime“ tööjõupakkumise kujundamisel.
Tööjõuvajaduse määratlemisel kümne aasta perspektiivis (aastani 2033) on arvesse võetud hõivestruktuuri viimaste kättesaadavate andmete alusel, olemasolevate töötajate vanusest ja parimas tööeas spetsialistide tööjõuvoolavusest tulenevat asendusvajadust ning hõivatute arvu muutuse prognoosi. Asendusvajaduse määratlemisel on aluseks võetud uuringuga hõlmatud ametialadel rakendujate vanusstruktuur ja TÖR-i andmete põhjal leitud viimase viie aasta empiiriliselt jälgitava pensioneerumisvanuse ekstrapoleering tulevikku. Hõivatute arvu muutuse prognoosimiseks hinnangute kujundamise ja tulevikuseisundi visandamisel on toetutud statistilistele andmetele, olulisematele valdkonda mõjutavatele arengutrendidele (sh tehnoloogiat, väärtusruumi, demograafiat puudutavatele), strateegilistes dokumentides ja arengukavades toodud eesmärkidele ja argumentatsioonile, haridussüsteemi „kandevõimele“ tööjõupakkumise kujundamisel ning ekspertide hinnangutele (tervishoiutöötajad (erialaliidud), poliitikakujundajad, haridusasutused). Kuna tervishoiuvaldkonna spetsialistide ettevalmistusele kuluv aeg haridussüsteemis on paljude erialade tippspetsialistidega võrreldes märkimisväärselt pikem, on siinses hõiveprognoosis vältimatult üks sõltumatu muutuja ka prognoositav koolituspakkumine, mis kujuneb kokkulepitud õppekohtade, vastuvõtu- ja lõpetamisnäitajate ning empiirikale tugineva Eesti tööturul erialase rakendumise tõenäosushinnangu kombinatsioonis.
Järgmistes alapunktides on antud ülevaade tervishoiu põhiteenuseid osutavatest tervishoiutöötajatest ja teistest tervishoiuspetsialistidest järgmistes aspektides:
- ülevaade kutseala hetkeolukorrast: töö sisu, enamlevinud õpiteed, kutseala esindajad arvudes;
- arengusuundumuste mõju kutsealal hõivatute arvu muutusele;
- kutseala esindajate tööjõuvajaduse ja koolitusvajaduse prognoos aastani 2033 koos tasakaaluhinnanguga.
3.1. Arstid
Arstid on tervishoiuvaldkonna tippspetsialistid, kes diagnoosivad, ravivad ja ennetavad haigusi, vigastusi ning muid inimeste kehalisi ja vaimseid vaegusi nüüdisaegse meditsiini põhimõtete ning protseduuride kasutamise abil. Nad juhivad, kavandavad, suunavad ja hindavad terviseplaani täitmist (Mets ja Veldre, 2017).
Ametite klassifikaatoris vastavad antud kutsealale rühmad „üldarstid“ (2211) ja „eriarstid“ (2212) . Arstid saavad Eestis tegutseda nii üldarstina kui ka spetsialiseeruda 39 erialale . Hõivatute arv erialadel varieerub viiest (kardiokirurgia, kliiniline mikrobioloogia (laboratoorse meditsiini kõrvaleriala)) 940-ni (peremeditsiin).
TAI andmetel töötas 2023. aastal Eesti tervishoiusüsteemis 4772 arsti (sh arst-residendid), kellest 3650 on omandatud erialal töötavad arstid, 652 arst-residenti ning umbes 470, kes teevad erialase spetsialiseerumiseta arsti tööd.
Eestis on võimalik arstiks õppida, läbides Tartu Ülikoolis kuueaastase kestusega integreeritud bakalaureuse- ja magistriõppe. Eriarstiks saamiseks on lisaks vajalik kolme- kuni viieaastase (sõltuvalt arstlikust erialast) kestusega residentuuri läbimine. Alates 2019. aastast kehtib perearsti kutse saamiseks nõue läbida nelja-aastane residentuur; aastatel 2022 ja 2023 pikendati veel mitmeid residentuuriprogramme (nt rehabilitatsioon, sünnitusabi ja günekoloogia, oftalmoloogia, otorinolarüngoloogia, anestesioloogia ja intensiivravi, neuroloogia) või lisati täiendav pädevus (nt radioloogias nukleaarmeditsiin). (Kasekamp et al 2023)
3.1.1 Hetkeolukord
TAI andmetel töötas 2023. aastal Eesti tervishoiuasutustes arstina veidi alla 4800 inimese. Viimase kümne aasta jooksul on arstide arv kasvanud pea kümnendiku võrra, nende täisajale taandatud koormus (tegelikult töötatud töötunnid jagatuna täistööajaga) aga 2%. Kümne aastaga on 40% võrra suurenenud ka ületundide arvele langev töökoormus. Lisaks on 4% võrra kasvanud arstide suhtarv elanike kohta, mis näitab, et praktiseerivate arstide arv on eelneval kümnendil suurenenud pisut kiiremini kui Eestis rahvaarv (vt joonis 3).
Joonis 3. Arstina töötavate isikute hõive näitajad aastatel 2013–2023
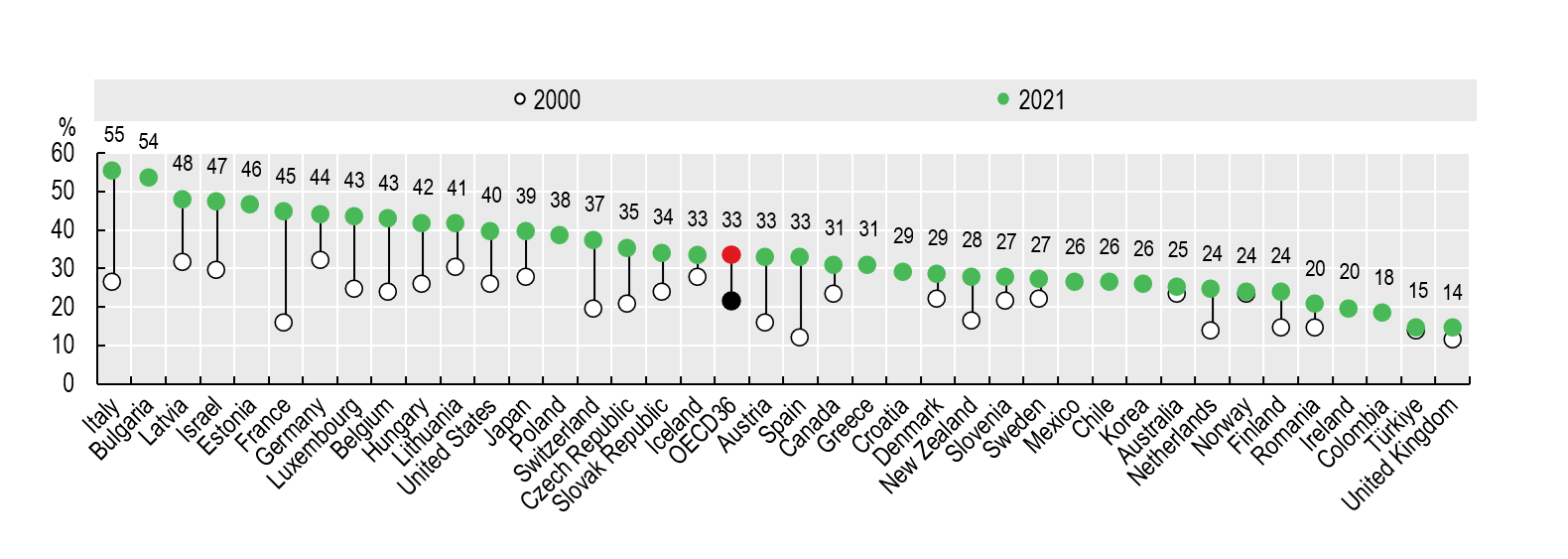
Arstide suhtarv elanike kohta on kasvutrendis kõigis OECD riikides, seda nii suurenenud koolilõpetajate arvu kui ka pensionieas töötamise jätkamise arvelt, mõningates riikides ka arstide sisserände tulemusena. (OECD, 2023) Eestis on arstide suhtarvu kasvutempo olnud aeglasem kui arenenud riikides keskmiselt. Kui veel 2011. aastal ületas Eesti 3,3 arstiga 1000 elaniku kohta OECD riikide keskmist 4% võrra, siis aastaks 2021 oli Eesti riikide keskmisest näitajast jäänud 8% võrra maha (3,4 vs. 3,7) (vt joonis 4).
Joonis 4. Arstide arv 1000 elaniku kohta OECD riikides, 2011 ja 2021
Eesti arstidest peaaegu kolmveerand (73%) on naised, töötavate arstide keskmine vanus on 50,6 aastat ning 65-aastaseid või vanemaid on ligi neljandik (23%) (vt joonis 5). Järgneva kümne aasta jooksul jõuavad pensioniikka umbes pooled praegu praktiseerivatest arstidest.
Joonis 5. Arstid soo ja vanuse järgi, 2023
Eesti paistab 55-aastaste ja vanemate arstide suure osatähtsuse poolest silma ka rahvusvahelises võrdluses, olles Itaalia, Bulgaaria, Läti ja Iisraeliga viie kõige kiiremini vananeva arstkonnaga riigi hulgas (vt joonis 6).
Joonis 6. 55-aastaste ja vanemate arstide osakaal OECD riikides aastatel 2020 ja 2021
Arsti ametiala keskmine brutokuupalk Eestis oli 2023. aasta märtsis 4417 eurot ehk peaaegu 2,5 korda Eesti keskmisest näitajast (1810 eurot) kõrgem. Viimasel kolmel vaatlusalusel aastal on keskmine brutokuupalk riigis kasvanud arstide palgast kiiremini (24% vs. 15%) (vt joonis 7).
Joonis 7. Keskmine brutokuupalk arsti ametialal võrdluses Eestis keskmisega (vastava aasta märtsis)
3.1.2 Arengusuundumuste mõju hõivele
Trendianalüüsi tulemusena on siinkohal leitud, et peamised mõjutegurid arstide tööjõuvajadusele on demograafilised muutused ja muutused väärtushinnangutes. Oluliste arengutena joonistuvad välja ka tehnoloogilised muutused.
-
Demograafilised muutused. Rahvastiku keskmine eluiga kasvab – inimesed elavad kauem. Samas on viimastel aastatel märgata keskmise vanuse vähenemist, mil tekivad esimesed kroonilised haigused. Vanemale eale iseloomulike haiguste ravivajadus suureneb.
Ka arstkond on tugevalt kaldu vanemaealiste poole. Sellega kaasneb juba praegu terav vajadus pakkuda pensionile minevatele arstidele asendust. Lähitulevikus võimendub see veelgi, sest arvestades pensionieas töötavate arstide hulka, saab pensionieas töötamist lugeda normaalsuseks. Kui 2000. aastal oli OECD riikides keskmiselt veidi üle viiendiku arstidest vanemad kui 55 aastat, siis 2021. aastal ulatus üle 55-aastaste arstide osakaal Eestis ühe kolmandikuni. Mõnes riigis on see osakaal väiksem tänu uute noorte arstide erialale sisenemisele ning n-ö beebibuumi põlvkonna arstide edasilükatud ja järkjärgulisele pensionile minekule. Siiski on vaja arvestada arstide pensionile jäämise mustrite muutusega, sest paljud arstid jätkavad töötamist pärast 65. eluaastat, kas täis- või osalise tööajaga, juba praegu. Töötamise jätkamine pärast ametliku pensioniea saabumist on üks teguritest, mis on aidanud hoida hõivatud arstide arvu (OECD, 2023) – seda juhul, kui töötingimused ja pensionisüsteem seda võimaldavad. Teatud arstlike erialade puhul töötamine üle ametliku pensioniea (nt kirurgid) levinud ei ole.
Mure arstide puuduse ja tervishoiutöötajate vananemise pärast ajendas paljusid OECD riike suurendama üliõpilaste arvu juba aastaid tagasi. Selle tulemusena on arstiteaduskonna üliõpilaste arv enamikus OECD riikides endiselt suurenenud. (OECD, 2023) Ka Eestis on vastuvõtt arstiõppesse mõningal määral kasvanud (alates 2000. aastast on arstiõppesse vastuvõtt kasvanud 40%).
Analüüsis on tõdetud, et vananeva tööjõu, tervishoiutöötajate väljarände ja ebapiisava koolituse tõttu kogeb Eesti tervishoiutöötajate puudust. See toimub olukorras, kus rahvastik vananeb, eluiga pikeneb ja mittenakkuslike haiguste koormus suureneb, mis omakorda suurendab tervishoiuteenuste vajadust. 1990. aastate alguses, kui Eestis planeeriti ja rakendati tervishoiureforme, valitses üldine arvamus, et arste on üle. See kehtis ajaloolisest vaatepunktist ja teatud erialade puhul, kuid mitte kliinilises praktikas tegutsevate arstide koguarvus (Kiivet ja Asser, 2006). (Kasekamp et al 2023) -
Muutused väärtushinnangutes. Ühiskonnas kasvavad tervikuna ootused tervishoiuteenuste kvaliteedile ja kättesaadavusele, suureneb ootus kiirele, personaalsele ja professionaalsele reageerimisele. Isikustatud haigusriskide hindamine ja sellele vastavate edendus- ja ennetustegevuste strateegiate/tegevuskavade väljatöötamine ning ravi planeerimine võivad arstide töömahtu suurendada. Isikustatud lähenemine võib kaasa tuua vajaduse kaasata ravimeeskonda erinevate erialade arste ja teisi spetsialiste (nt geenitehnoloogid, tervisenõustajad).
Muutused leiavad aset ka arstide väärtushinnangutes: üha rohkem väärtustatakse oma vaba aega ja kasvab soov töötada osalise tööajaga. Eksperdid hindasid osalise koormusega töötamise soovi nii nooremate kui ka eakamate arstide hulgas. Sagedane on ka töötamine väikese koormusega mitme tööandja juures.
Samuti on kasvanud töökohal rahulolematus ebavõrdse kohtlemisega (tööaja planeerimine, suhtumine (töökius), töötingimused), mis suurendab noorte arstide tööjõuvoolavust. Perearstide tööjõu- ja oskuste vajaduse uuringuski (Leemet ja Mets, 2024 ) märgiti, et perearstide tunnetuse kohaselt ei ole nende töö ühiskonnas laiemalt ega ka kolleegide seas piisavalt hinnatud – puudu jääb eriarstiabiga võrreldes samaväärsest tunnustusest. Teisalt esineb perearstide praktiseerimise viisides märkimisväärne variatiivsus – näiteks esineb juhtumeid, kus perearstide passiivsus ja hooletusse jäetud nimistud tekitavad ebakõlasid, patsientide ja eriarstide kriitikat ning võivad mängida olulist rolli kogu perearstisüsteemi maine kujunemises. Mitmed riigid on astunud samme, et perearstide koolituskohtade arvu suurendada, reageerimaks perearstide puudusele. Näiteks on paljudes riikides peaaegu pooled kõigist residentuurikohtadest eraldatud perearsti õppele. Samal ajal on sarnaselt Eestiga täheldatud, et arstiteaduskonna lõpetajate meelitamine peremeditsiini residentuuri on keeruline, mille põhjuseks on peremeditsiini kutse madalam tajutud prestiiž ja tasustamine. (OECD, 2023) Viimastel aastatel on näha hoiakutes muutust – peremeditsiini residentide arv on kasvutrendis.
Ka WHO ülevaates on märgitud, et kuigi arstide nappuse leevendamiseks on üliõpilaste vastuvõttu arsti põhiõppesse järk-järgult alates 2000. aastast (100) kuni 2023. aastani (180) suurendatud, jääb see alla 200, mis on vajalik, et katta tulevikuvajadusi. (Kasekamp et al 2023 ) Ekspertide hinnangul, vaatamata õppekohtade arvu suurendamisele, arstide hõive pensioneerumisest tingituna lähema kümne aasta vaates kasvama ei hakka. Erialaseks spetsialiseerumiseks vajalik residentuurikohtade arv lepitakse kokku erinevate osapooltega. 2022. aastal suurenes residentuuriõppekohtade arv 10%, sh eraldati 40 õppekohta peremeditsiini erialale. Suurenes ka vastuvõtt psühhiaatria ja radioloogia erialadele. Endiselt on katsumus täita peremeditsiini residentuurikohad. (Kasekamp et al 2023)
Eksperdiaruteludes rõhutati ühe olulise mõjutegurina arstide hõivele ka rahvusvahelist rännet. OECD dokumendis on märgitud, et mitmes riigis on väljaspool asukohariiki koolitatud arstide sisseränne aidanud suurendada olemasolevat arstide arvu (OECD, 2023). Eksperdihinnangute kohaselt on ka Eesti arstide vaates väljarände riik – siinsete arstide peamine ränderiik on Soome, kus 2021. aastal töötas 1625 Eesti arsti (OECD, 2023). Toetudes Terviseameti väljastatud kutsekvalifikatsiooni tõendite statistikale, saab väita, et arstide siirdumine välisriikidesse on viimasel kümnel aastal tervikuna kahanenud (vt joonis 8). Kutsekvalifikatsiooni tõenditest enim on viimase viie aasta vältel (veidi üle 40%) väljastatud üldmeditsiini eriala omandanutele, 8% moodustavad sünnitusabi ja günekoloogia eriala lõpetanud ning 6% piiri on ületanud ka oftalmoloogid. Eesti arstide peamine ränderiik on Soome, millele järgneb osakaalult Suurbritannia. Mobiilsust soodustavad Soome kõrgemad palgad, asukohariigi lähedus, töökeskkond ja tingimused ning aktiivne üliõpilaste värbamine, samuti sarnane kultuurikeskkond ja keel. Lisaks on noortel Eesti arstidel, kes ei ole läbinud residentuuri, lubatud Soomes töötada perearstidena PHC keskustes, kuid Eestis peavad nad esmalt läbima residentuuri peremeditsiini erialal. Lisaks võimaldab Tallinna ja Helsingi lähedus osalise tööajaga töötamist nii Eestis kui ka Soomes. (Kasekamp et al 2023)
Joonis 8. Välismaal töötamiseks kutsekvalifikatsiooni tõendi saanud arstid
Kuigi arstide tasustamine on OECD riikides keskmisest kõrgem, varieerub see riigiti märkimisväärselt. Näiteks 2021. aastal teenisid arstid tihti kaks kuni kuus korda rohkem kui keskmine palk OECD riikides. Arstide sissetulekud võivad samas riigis sõltuvalt erialast oluliselt erineda. Näiteks Prantsusmaal ja Kanadas teenisid mõned eriarstid, nagu kirurgid ja anestesioloogid, oluliselt rohkem kui lastearstid ja psühhiaatrid. (OECD, 2023)
Siiski, nimetatud tõendite statistika ei peegelda kogu pilti. Vahetult õpingute lõpetamise järel EL-i riiki siirdudes piisab kvalifikatsiooni tõendamiseks ingliskeelsest lõputunnistusest. Terviseameti tõend on vajalik erialase spetsialiseerumise ja töökogemuse tõendamisel – siin on statistika ilmselt täpne. Ekspertide hinnangul (Mets ja Veldre, 2017) siirdub enne residentuuri astumist või selle ajal välisriikidesse (peamiselt Soome) umbes kümnendik õppureist, kes Terviseameti tõendite statistikas ei kajastu. Siinse analüüsi käigus kinnitasid eksperdid sama trendi jätkumist – umbes 20–25% lõpetajatest ei kandideeri kohe residentuuri või ei asu arstina tööle. Teisalt toimub intervjueeritute väitel ka arvestatav tervishoiutöötajate tagasiränne, mida on tööjõu planeerimisel samuti kohane arvestada. Osa lahkujatest ja naasjatest töötavad osalise tööajaga välismaal ning osaajaga Eestis.
Tervishoiuteenusele juurdepääs eeldab piisava arvu arstide olemasolu ja nende sobivat jaotumist kogu riigi ulatuses. Arstide nappus teatud piirkondades võib viia ebavõrdsuseni tervishoiuteenuse kättesaadavuses ning rahuldamata vajadusteni. Arstide värbamise ja hoidmise raskused teatud piirkondades on olnud paljudes OECD riikides oluline poliitiline küsimus juba pikka aega, eriti riikides, kus on suured vahemaad ja hajaasustusega alad. Oluline on märkida, et arstide nappus varieerub olenevalt erialast. Mitmetes OECD riikides on mure arstide puuduse pärast seotud konkreetsemalt üldarstide, aga ka perearstide puudusega ning eraldi on rõhutatud arstide nappust maapiirkondades ja äärealadel. (OECD, 2023)
Eksperdid märkisid kahaneva teenusvajadusega üldkirurgiat (kirurgilised valved) ja sünnitusabi. Kasvavad üldarstlike valvete ning erakorralise meditsiini ja sisearstide vajadus (multi-morbiidsete patsientide arvu kasv ning edendus- ja ennetustegevuse mõju avaldub aastakümnete pärast).
Teisese arstiabi puhul on Eestis arstide puudus maapiirkondade üldhaiglates terav. Üldhaiglatele tulevad appi arstid regionaal- või keskhaiglatest. Samuti on märgitud, et teenuse osutamist ohustab psühhiaatrite ja perearstide puudus . Väljaspool Tallinna või Tartut on valmis töötama vaid vähesed perearstid. Patsientide nimekirjadest on 8% asendusperearsti nimistus. (Kasekamp et al 2023)
Arstide arv 1000 elaniku kohta varieerub OECD riikides oluliselt ning märkimisväärne variatiivsus ilmneb sageli ka riikide sees piirkonniti. Arstid eelistavad praktiseerida tihedamalt asustatud aladel, nende suhtarv elanike kohta on tavaliselt suurem tõmbekeskustes, kuhu spetsiifiliste teenuste osutamine (nt kirurgiliste teenuste osutamine) on kontsentreerunud. Töötamine tõmbekeskusest väljaspool võib takistada arsti erialast professionaalset arengut (töötunnid, karjäärivõimalused ja eraldatus kolleegidest) ning kitsendada sotsiaalsete hüvede kättesaadavust (nt laste haridusvõimalused, pereliikmete erialane rakendumine). Takistus võib olla ka madalam töötasu väljaspool tõmbekeskuseid. (OECD, 2023)
Tervishoiutöötajate puuduse leevendamiseks on loodud mitu võimalust teistel elualadel rakenduvate, varem eriala omandanud spetsialistide tagasitoomiseks tervishoiusüsteemi. Need on olulised ja märgilise tähtsusega tegevused, mis õnnestumise korral võivad luua lisavõimalusi üldarstide tööjõuvajaduse katmiseks, sh perearstiabis.
Näiteks korraldab Tartu Ülikool Sotsiaalministeeriumi tellimusel koolituskursust „Arstid tagasi tervishoidu“, mille eesmärk on aidata tervishoiust lahkunud arstidel oma kutse taastada, et tervishoidu tööle naasta (Sotsiaalministeerium, 2023). Koolituskursus on suunatud Eestis arsti eriala omandanud arstidele, kes ei ole Eesti tervishoiutöötajate registrisse erinevatel põhjustel kantud, kuid sooviksid praktilisse tervishoidu naasta. Kursuse raames toimuvast kolmekuulisest praktikast poole läbivad õppurid perearstipraksises ja teise poole ühes haigla sisehaiguste osakondadest. Praktikaga samal ajal korraldab Tartu Ülikool osalejatele teoreetilise koolituse sise- ja peremeditsiini peamistest küsimustest, mis aitavad osalejatel valmistuda üldarsti eksamiks.
Ekspertide hinnangul aitaks arstide tööjõuvajadust haiglates veidi leevendada, kui üle vaadata ja hinnata teenuse vajaduse põhjal eriarstide valvekordade vajalikkust.
3.1.3 Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Kui eelneval kümnendil oli näha arstide arvu tagasihoidlikku, umbes 10%-list kasvu, siis prognoosi kohaselt võiks arstide hõive järgneva kümne aasta perspektiivis stabiliseeruda umbes praegusel tasemel, 4700 töötaja juures. (vt tabel L4.1)
Eesti arstid jäävad vanuse tõttu erialasest tööst kõrvale keskmiselt kümme aastat pärast ametliku pensioniea saabumist – aastate 2019–2023 alusel kujuneks TÖR-i andmete põhjal pensioniealiste arstide erialasest hõivest lahkumise mediaanvanuseks 74 eluaastat. Arvestades trendianalüüsis kirjeldatud pensionies töötamise kui uue normaalsusega, on igati alust eeldada, et see suundumus jätkub. Kuna arstide erialasest tööst loobumise keskmine vanus on kasvanud juba märkimisväärselt kõrgeks (ka teiste tervishoiu ametialadega võrreldes) ning teatud arstlikel erialadel ei ole töötamine pärast ametliku pensioniea saabumist tavapärane, ei ole põhjust eeldada, et vanuse tõttu erialasest tööst loobumise mediaanvanus võiks tulevikus veelgi kasvada. Kui eeldame, et see näitaja püsib järgneval kümnendil senisel tasemel, on vaja kümne aasta jooksul kokku vanuse tõttu asendada veidi üle 1200 inimese ehk umbes veerand praegu praktiseerivatest arstidest.
Lisaks tuleks tuleviku tööjõuvajaduse prognoosimisel arvesse võtta parimas tööeas inimeste tööjõuvoolavusiivet (ametialale sisenejate ja lahkujate vahe koolilõpetajaid ja pensioniealisi arvestamata, TÖR-i 2019–2023. aasta andmete põhjal), mis arsti ametialal oli tagasihoidlikus miinuses (alla 1% hõivatutest kümne aasta jooksul). Ka Tervisemati statistikast (vt joonis 13 ptk 3.1.2) nähtub, et arstide siirdumine välisriikidesse on viimasel kümnel aastal tervikuna kahanenud, kusjuures eksperdihinnangute kohaselt on suurenemas ka varem lahkunute tagasiränne.
Juhul kui arstide tööturukäitumises võrreldes eelneva nelja aastaga süsteemseid muutusi ei ilmne, eeldab vanuse tõttu tööturult eemale jäämise ja tööjõuvoolavuse katmine aastani 2033 kokku ligikaudu 1250 uue arsti olemasolu. (vt tabel L4.1)
Prognoositav lõpetajate arv arsti erialal kümneaastase prognoosiperioodi jooksul kokku võiks hinnanguliselt olla umbes 1330, kuid kui arvestada varasemate kohortide tööturukäitumist ja eeldada, et värskete koolilõpetajate puhul jääb tõenäosus rakenduda Eesti tervishoius ka tulevikus üldjoontes samaks (2023. aastal oli TÖR-i ja EHIS-e koondandmestiku alusel 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna Eesti tervishoius rakendujate osatähtsus 83%), võiks kuni aastani 2033 arvestada umbes 1110 uue ametialale sisenejaga.
Kõrvutades kümne aasta perspektiivis vajadust uue tööjõu järele (1250) arsti eriala lõpetajatel põhineva prognoositava koolituspakkumisega (1110), on näha, et aastaks 2033 jääks puudu umbes 140 uut arsti ehk umbes 14 inimest ühe aasta kohta. Ühe lahendusena võiks kaaluda vastuvõetute arvu suurendamist eestikeelsesse arsti põhiõppesse kuni 200 inimeseni aastas. Sama suurusjärgu on soovitusena välja toonud ka WHO Eestit puudutavas ülevaates. (Kasekamp et al 2023)
Selline vastuvõetute arv on piisav juhul, kui vajadus tervishoiuteenuste järele jääks tulevikus umbes praegusele tasemele. Trendianalüüsist aga nähtub, et teenusvajadus kasvab ning ees ootavad mitmed proovikivid. Eestis suureneb vanemaealiste elanike osakaal, mistõttu vanemale eale iseloomulike haiguste ravivajadus suureneb.
Vajadus tervishoiuteenuste järele suureneb ilmselt muutuvate väärtushinnangute tuules ka teistes vanusgruppides. Ühiskonnas tervikuna kasvavad ootused tervishoiuteenuste kvaliteedile, kättesaadavusele, kiirusele ja personaalsusele. Juhul kui tervishoiusüsteemis olulisi muudatusi ei tehta, eeldaks professionaalne reageerimine kasvanud ootuste taustal suurenenud töömahu juures ka praegusest oluliselt suurema hulga arstide olemasolu. Ajas kasvavat vajadust tervishoiuteenuste järele peegeldab kaudselt ka OECD statistika, mille kohaselt on eelneva kümne aasta jooksul (aastatel 2011–2021) arenenud riikides keskmiselt tervishoius hõivatute osakaal kasvanud veerandi võrra ehk umbes poole rohkem kui teenuste sektoris tervikuna.
Toimetulek kasvava teenusvajadusega eeldab tõhusamat tööjõuressursi kasutamist, sh tööülesannete ümberjaotamist. Vaja on laialdasemalt rakendada digilahendusi, suurendada inimeste teadlikkust ja vastutust oma tervise jälgimise ja hoidmise eest, kaasates sealjuures teisi, lühema väljaõppega tervishoiuspetsialiste. Eesmärk on, et tööjõud tervishoius hakkaks toimima formaalsetel ametirollidel põhineva traditsioonilistel tööjaotuse asemel järjest enam ametialade esindajate tegelike oskuste alusel.
Arstide suhtarv elanike kohta varieerub piirkonniti märkimisväärselt kõigis OECD riikides – arste on proportsionaalselt rohkem suuremates tõmbekeskustes, kuhu spetsiifiliste teenuste osutamine (nt kirurgiliste teenuste osutamine) on kontsentreerunud. Töötamine tõmbekeskusest väljaspool võib takistada ka arsti erialast professionaalset arengut. (OECD, 2023) Pelgalt tööjõuvajaduse ja koolituspakkumise arvulise tasakaalu viimine ei pruugi maapiirkondade üldhaiglates spetsiifilise eriarstiabi osutamiseks vajalike erialaspetsialistide olemasolu tagada. Üldhaiglatele tulevad sageli appi arstid regionaal- või keskhaiglatest. Ekspertide hinnangul aitaks arstide tööjõuvajadust üldhaiglates veidi leevendada, kui üle vaadata ja hinnata teenuse vajaduse põhjal eriarstide valvekordade vajalikkust.
Spetsiifiliselt perearstide tööjõuvajaduse katmiseks toodud ettepanekud on välja toodud 2024. aastal valminud OSKA perearstiabi tööjõu- ja oskuste vajaduse uuringus (Leemet ja Mets, 2024).
3.2. Hambaarstid
Hambaarstid diagnoosivad, ravivad ja ennetavad hammaste, suu, lõualuude ja nendega seotud kudede haigusi, vigastusi ja väärarenguid tänapäevase hambaarstiteaduse põhimõtete ja protseduuride kasutamise abil. Nad kasutavad mitmesuguseid spetsiaalseid diagnostilisi, kirurgilisi ja muid meetodeid, et suu tervist parandada ja taastada (Mets ja Veldre, 2017).
Ametite klassifikaatoris liigituvad hambaarstid samanimelisse rühma (2261).
TAI andmetel oli hambaarste 2022. aasta novembris 1375, nende hulgas 61 ortodonti, 113 proteesiarsti ning 35 suu-, näo- ja lõualuukirurgi.
Eestis saab hambaarstiks õppida Tartu Ülikoolis, läbides viieaastase kestusega integreeritud bakalaureuse- ja magistriõppe. Põhiõppe järel on võimalik spetsialiseeruda suu-, näo- ja lõualuukirurgia, ortodontia või restauratiivsele hambaravi erialale.
3.2.1. Hetkeolukord
TAI andmetel töötas 2023. aastal Eesti tervishoiuasutustes hambaarstina umbes 1400 inimest. Viimase kümne aasta jooksul on hambaarstide arv pidevalt sujuvalt kasvanud, kokku pea viiendiku võrra, nende täisajale taandatud koormus (tegelikult töötatud töötunnid jagatuna täistööajaga) aga 8%. Lisaks on 13% suurenenud hambaarstide suhtarv elanike kohta – praktiseerivate arstide arv on möödunud kümnendil suurenenud Eestis rahvaarvust kiiremini. (vt joonis 9)
Joonis 9. Hambaarstina töötavate isikute hõive näitajad aastatel 2013–2023
Eesti hambaarstidest veidi üle 80% on naised. Töötavate hambaarstide keskmine vanus on 47,8 aastat, 65-aastaseid või vanemaid on 22%. (vt joonis 10) Järgneva kümne aasta jooksul jõuab pensioniikka umbes kolmandik praegu praktiseerivatest arstidest.
Joonis 10. Hambaarstid soo ja vanuse järgi, 2023
Hambaarsti ametiala keskmine brutokuupalk Eestis oli 2023. aasta märtsis 5757 eurot ehk 3,2 korda Eesti keskmisest näitajast (1810 eurot) kõrgem. Viimasel kolmel vaatlusalusel aastal on hambaarstide palk kasvanud kiiremini kui Eesti keskmine brutokuupalk (24% vs. 29%). (vt joonis 11). Hambaarstide puhul on tegemist konkurentsitult kõige kõrgemini tasustatud tervishoiuvaldkonna ametialaga, nende keskmine palk oli 2023. aastal umbes 2,5 õe palka ning umbes 1,3 arsti palka.
Joonis 11. Keskmine brutokuupalk hambaarsti ametialal võrdluses Eestis keskmisega (vastava aasta märtsis)
3.2.2. Arengusuundumuste mõju hõivele
Hambaarstina tegutsemine ja hambaravi osutamine on seadusega reguleeritud, kuid muus osas toimib valdkond vabaturu printsiibil järgmiste eranditega:
- alla 19-aastaste hambaravi rahastatakse ravikindlustusest, mistõttu on sellele sihtrühmale suunatud teenuste hinnapoliitika Tervisekassa mõju all;
- ravikindlustusest kaetavatel täiskasvanute rahalistel hüvitistel võib olla mõningane positiivne mõju teenuseturule.
Valdkonna tööjõuvajadus sõltub oluliselt elanikkonna ostujõust ja riigi otsusest elanike omaosalust vähendada. Leibkondade omaosaluskoormusest kõige suurema osa moodustavad kulutused hambaravile (27,7%). Tervisekindlustuse tingimuste ja hüvitiste muutused võivad mõjutada patsientide võimet ja valmisolekut saada hambaraviteenuseid.
Ekspertide hinnangul võiks juhul, kui riik rahastaks suutervise valdkonda, sh ennetusvaldkonda oluliselt enam, teenuse vajadus tulevikus väheneda.
Muutused väärtushinnangutes. Suurenenud teadlikkus hammaste tervisest ja kosmeetilise hambaravi populaarsuse kasv võivad suurendada nõudlust erinevate hambaarsti teenuste järele. Juba OSKA 2017. aasta tervishoiu-uuringus on märgitud, et ostujõu kasvades on suurenenud ka kallimate ja tööjõumahukate teenuste maht (hammaste lõualuude proteesimine, endodontia, parodontoloogia, implantoloogia ja ortodontia).
Demograafilised muutused. 65-aastaste ja vanemate inimeste arv suureneb perioodil 2022–2033 33 000 inimese võrra, samal ajavahemikul nooremate vanuserühmade arv väheneb 18 000 inimese võrra. Vananev elanikkond suurendab nõudlust hammaste tervishoiuteenuste järele, eriti hambaravi ja proteesimise osas. Nooremate vanuserühmade arvu vähenemine vähendab aga laste hambaravi teenuste vajadust.
Urbaniseerumine. Hambaraviasutused on kontsentreerunud suurematesse linnadesse, Tallinn ja Tartu on tihedalt kaetud. Piirkonniti erineb patsiendistruktuur ja töökoormus oluliselt. Kuigi Eestis käivad hambaid ravimas ka välisriikide elanikud, on nende osakaal oluline vaid piiratud arvul Tallinna ja Tartu kesklinna piirkonnas asuvates hambaravipraksistes.
3.2.3. Tööjõuvajaduse ja koolitusvajaduse prognoos aastani 2033
Prognoosi kohaselt püsib hambaarstide hõive järgneval kümnendil umbes praegusel tasemel, 1400 töötaja juures. (vt tabel L4.1) Hambaarstiteenuse osutamisega seotud tööjõuvajadus on otseselt seotud elanikkonna ostujõu ja omaosalust puudutavate otsustega, mida teeb riik. Suurenenud teadlikkus hammaste tervisest ja kosmeetilise hambaravi populaarsuse kasv võivad erinevate hambaarstiteenuste järele nõudlust suurendada. Üldise elukvaliteedi parenemise taustal majandusliku võimekuse kasvades on suurenenud ka kallimate ja tööjõumahukate teenuste maht (hammaste lõualuude proteesimine, endodontia, parodontoloogia, implantoloogia ja ortodontia), mis kasvatab edaspidigi spetsiifiliste oskustega erialaspetsialistide vajadust.
Arvestades hambaarsti ametiala esindajate mediaanvanust erialasest hõivest lahkumisel pensionieas (TÖR-i 2019.–2023. aasta andmete põhjal 72 eluaastat) ning parimas tööeas spetsialistide positiivset tööjõuvoolavusiivet (ametialale sisenejate ja lahkujate vahe koolilõpetajaid ja pensioniealisi arvestamata, TÖR-i 2019.–2023. aasta andmete põhjal), vajaks järgneva kümne aasta jooksul kokku asendamist umbes 15% praegusest hõivatute hulgast ehk ligi 220 inimest. (vt tabel L4.1) Eeldusel, et parimas tööeas spetsialistide tööjõuvoolavuse muster püsib samasugune nagu viimasel viiel aastal, ehk umbes samas suurusjärgus positiivne, võimaldaks see katta vanuse tõttu lahkujate asendamise vajadusest veidi alla viiendiku.
Prognoositav lõpetajate arv hambaarsti erialal kümneaastase prognoosiperioodi jooksul kokku võiks hinnanguliselt olla umbes 260, kuid kui arvestada varasemate kohortide tööturukäitumist ja eeldada, et uute koolilõpetajate puhul jääb tõenäosus rakenduda Eestis tervishoius ka tulevikus üldjoontes samaks (2023. aastal oli TÖR-i ja EHIS-e koondandmestiku alusel 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna Eesti tervishoius rakendujate osatähtsus 94%), võiksime arvestada umbes 240 uue töötajaga.
Kõrvutades kümne aasta perspektiivis vajadust uue tööjõu järele (220) hambaarsti eriala lõpetajatel põhineva prognoositava koolituspakkumisega (240), on kümne aasta vaates näha tagasihoidlikku koolituspakkumise ülekatet. Ekspertide hinnangul ei ole põhjust hambaarstiõppe vastuvõtuarvudes muudatusi teha.
3.3 Õed
Õed on tervishoiuvaldkonna tippspetsialistid, kes osalevad haigestunud või vigastatud inimeste ravis, tegelevad terviseedenduse ja haiguste ennetamisega ning patsientide õpetamise ja nõustamisega. (Mets ja Veldre, 2017).
Ametite klassifikaatoris vastavad kutsealale ametirühmad „õenduse tippspetsialistid“ (2221) ja „õenduse keskastme spetsialistid“ (3221).
TAI andmetel töötas Eestis 2023. aasta novembri seisuga õena 9103 inimest, neist alla kümnendiku on eriõed.
Õeks on võimalik õppida Tallinna ja Tartu Tervishoiu Kõrgkooli rakenduskõrgharidusõppes kestusega 3,5 aastat. Tallinna ja Tartu kõrval toimub õdede õpe ka väljaspool kõrgkoolide asukohalinnu. Lisaks saavad Eestis õppe lõpetamisel õe pädevused ka kõik ämmaemandad ning kui nad registreerivad ennast tervishoiutöötajate registris, ongi võimalik õena töötada.
Tartu Ülikoolis on võimalik õppida õendusteaduse magistriõppes (pedagoogika ja juhtimine). Alates 2018. aastast on õe põhiõppe lõpetamise (ja soovitavalt töökogemuse omandamise) järel võimalik edasi õppida tervishoiu kõrgkoolis terviseteaduse magistriõppes (kestusega 1,5 aastat) ühel neljast õendusabi erialast (intensiivõendus, kliiniline õendus, terviseõendus ja vaimse tervise õendus) ning omandada eriõe pädevus. See annab omandatud erialal suurema kliinilise pädevuse ja otsustusoskuse, samuti valmisoleku töötada nii iseseisvalt kui ka interdistsiplinaarses meeskonnas ning eest vedada uurimis- ja arendustööd (Pereõenduse tegevusjuhend, 2021).
Sotsiaalministeeriumi ja Eesti Õdede Liidu koostöös töötatakse välja õendusmäärus, et korrastada õdede, sh eriõdede ülesande ning õiguste ja vastutuse piirid. Kokku tuleks leppida õendusabi tervikpilt, mis hõlmaks õdede tööd nii esmatasandil, eriarstiabis kui ka hooldekodudes, ning eriõdede roll selles. Eriõdede rakendamise vajadust iseseisvate spetsialistidena kõikidel tervishoiutasanditel on prioriteedina rõhutatud ka RTA-s. Märgitud on, et eriõe suurema kliinilise pädevuse kasutamine ja vastutuse laiendamine aitab kaasa patsiendi tervisemurede paremale lahendamisele. Ühtlasi võimaldab see kokku hoida arsti tööaega ja vähendada töökoormust, samuti lühendada ravijärjekordi ja tagada ravi parem järjepidevus. (RTA 2020–2030) Tervisekassa eestvedamisel toimus 2021.–2023. aasta jooksul eriõe katseprojekt, mille eesmärk oli välja selgitada eriõdede pädevuse suurendamisega seotud kliinilised tegevused ja vajalikud muudatused töökorralduses ning laiendada eriõdede vastutust ja õiguseid. Kvalitatiivsest analüüsist selgusid eriõdede õiguste laiendamise kohta mitmed vajalikud muudatused, nagu teatud juhtudel eriõe juurde saatekirjata pöördumise võimalus, suunamised ja retseptiõiguse laiendamine. Lisaks toodi välja, et eriõel peaks olema õigus koostada meditsiiniseadme kaarte ning vajalikuks peeti ka eriõdedele e-konsultatsioonide võimaldamist. Ekspertide hinnangul käivitusid suuremates haiglates eriõe vastuvõtud edukalt ja tagasiside eriõdede tööle oli positiivne. Analüüsist, mis uuris rahulolu teenusega, ilmnes, et patsiendi rahulolu raviteenusega oli mõnevõrra kasvanud pärast eriõe teenuse lisandumist ja ka personali rahulolu oli pärast eriõe lisandumist suurem. Mitme eriala puhul ilmnes, et perioodil, mil eriõde teenust pakkus, vähenes keskmine ooteaeg eriarsti vastuvõtule. (Tervisekassa hakkab rahastama eriõe teenust, 2024) Samal ajal on avaldanud tööandjad arvamust, et 3,5-aastase kestusega õppe käigus saavad õed väga hea ja piisava erialase ettevalmistuse, et toime tulla erinevate pädevuse suurendamisega seotud kliiniliste tegevustega. Samas nad märkisid, et kui Tervisekassa vahenditest otsustatakse rahastada eriõe teenust, siis leiavad tööandjad neile kahtlemata ka pädevusele vastavat rakendust. Perearstiabi uuringustki selgus, et põhiõppe käigus omandatud ettevalmistusest iseseisvate vastuvõttude tegemiseks piisab, juhul kui tegemist on kogenud pereõega.
Alates 1. aprillist 2024 rahastab Tervisekassa eriõe teenust kõikide oma lepingupartnerite juures, kes ette antud tingimustele vastavad.
3.3.1. Hetkeolukord
TAI andmetel töötas 2023. aastal Eesti tervishoiuasutustes õena umbes 9100 inimest. Viimase kümne aasta jooksul on õdede arv kasvanud peaaegu veerandi võrra, nende täisajale taandatud koormus aga 16%. Kümne aastaga on 40% võrra suurenenud ka ületundide arvele langev töökoormus. (vt joonis 12)
Joonis 12. Õena töötavate isikute hõive näitajad aastatel 2013–2023
Viimase kümne aasta jooksul on õdede arv Eestis kasvanud kiiremini kui rahvaarv – õdede arv 100 000 elaniku kohta on suurenenud kokku 17%, jõudes 2023. aastaks 662-ni. (vt joonis 12) Sarnaselt Eestiga on peaaegu kõigis OECD riikides õdede suhtarv elanike kohta viimase kümnendi jooksul kasvanud, erandiks vaid Läti, Slovakkia ja Rootsi. Kasv on välisriikides saavutatud peamiselt õeõppesse vastuvõttu suurendades, kuid mitmel juhul ka rände kaudu. Näiteks peaaegu pool kõigist Iirimaa õdedest on välismaal koolitatud ning üle veerandi Uus-Meremaa ja Šveitsi õdedest on omandanud oma esimese õenduskraadi mõnes teises riigis. (OECD, 2023)
Õdede suhtarvu kasvutempo Eestis on viimasel kümnendil olnud siiski aeglasem, kui OECD riikides keskmiselt, mistõttu on näha, et ka õdede suhtarv elanike kohta on arenenud riikide keskmisest madalam – viimaste kättesaadavate võrdlusandmete kohaselt 2021. aastast koguni 30% võrreldes OECD keskmisega (vt joonis 13).
Joonis 13. Õdede arv 1000 elaniku kohta OECD riikides, 2011 ja 2021

Aastatel 2012–2021 Eesti õdede ja arstide vanuselises koosseisus toimunud muutusi ja lähikümnendi koolitusvajadust analüüsides nentisid Kiivet ja Raag (2022), et õena rakendujate koguarv on vaadeldud perioodil suurenenud eelkõige tänu Eesti raviasutustesse tööle naasnute ning pensioniikka jõudnute töötamise arvelt. Samuti leiti, et tööle naasmise ja pensionieas jätkajate reserv on ammendunud ja edaspidi saab õdede puudust leevendada ainult õeõppesse vastuvõtu suurendamisega.
Keskmiselt oli 2021. aastal OECD riikides iga arsti kohta 2,5 õde, Eesti näitaja (1,9) jäi sellest umbes veerandi võrra madalamaks. (vt joonis 14)
Joonis 14. Õdede arv ühe arsti kohta
Õdedest 96% on naised, töötavate õdede keskmine vanus on 46,2 aastat, vanemaid kui 60 aastat on 18% (vt joonis 15). Kümne aasta jooksul ületab 65. eluaasta piiri umbes 28% praegu õena hõivatutest.
Joonis 15. Õed soo ja vanuse järgi, 2023
Kuigi õe eriala esindajate arv on suurenenud peaaegu kõigis arenenud riikides, püsib ka erialalt lahkujate arv kõrge ning piisava arvu õdede olemasoluks on vajalik parandada töötingimusi. (OECD, 2023) Mitmes riigis on õed tajunud oma töötingimuste halvenemist, kaaludes töölt lahkumist nii COVID-19 pandeemia ajal kui ka pärast seda. Muret suurenenud lahkumise pärast õdede ja teiste tervishoiutöötajate hulgas hakati teravamalt tunnetama alates 2021. aasta algusest (OECD, 2023), eriti arvestades, et enam kui pool lahkujatest on olnud alla 40-aastased. (King’s Fund, 2022; OECD, 2023)
Õdede töötasu on aastaid olnud vaidlusalune teema enamikus arenenud riikides. COVID-19 pandeemia ja elukalliduse kasv on toonud õdede sissetulekule veelgi rohkem tähelepanu, tekitades küsimusi, kas tasustamine on piisav, et meelitada ja hoida õdesid ametis. OECD riikides oli haiglaõdede keskmine töötasu 2021. aastal 20% kõrgem kui kõigi töötajate keskmine palk. Eestis oli see näitaja samal aastal OECD riikidega samal tasemel ehk 20% kõrgem riigi keskmisest palgast (vt riikide võrdlustabel https://stat.link/a06suz). Eesti paistab Sloveenia, Ungari, Tšehhi, Poola ja Kreeka kõrval silma riigina, kus õdede palk COVID-19 pandeemia algperioodil aastatel 2020 ja 2021 tõusis reaalväärtuses olulisel määral. (OECD, 2023)
Õe ametiala keskmine brutokuupalk Eestis oli 2023. aasta märtsis 2320 eurot ehk 28% võrra Eesti keskmisest näitajast (1810 eurot) kõrgem. Viimasel kolmel vaatlusalusel aastal on keskmine brutokuupalk riigis siiski kasvanud peaaegu poole kiiremini, võrreldes õdede vastava näitajaga (24% vs. 11%). (vt joonis 16). Ka arstide palk on vaatlusalusel perioodil kasvanud õdede palgast kiiremini (15%). (vt joonis 16)
Joonis 16. Keskmine brutokuupalk õe ametialal võrdluses Eestis keskmisega (vastava aasta märtsis)
3.3.2. Arengusuundumuste mõju hõivele
Analüüsi tulemusena on peamiste mõjuteguritena õdede hõivele ja tööjõuvajadusele märgitud järgmisi arenguid: demograafilised muutused, edendus- ja ennetustegevuse tähtsuse suurenemine ja muutused väärtushinnangutes. Olulisena märgiti ka tehnoloogilisi muutusi.
-
Demograafilised muutused. Eluea pikenemise ja elanikkonna vananemisega muutub rahvastiku demograafiline struktuur. Vananev elanikkond suurendab nõudlust tervishoiuteenuste järele, mis omakorda suurendab vajadust vanemaealiste krooniliste haiguste jälgimisele. Samuti kasvab vajadus pöörata suuremat tähelepanu edendus- ja ennetustegevusele, sh vanemale eale iseloomulike haiguste ennetamisele. Elanikkonna vananemisega kasvab vajadus ka koduõendusteenuse järele. Inimeste terviseprobleemid muutuvad järjest keerulisemaks, mis kasvatab teenuste mahtu, ning üha enam on vaja kaasata vastava väljaõppe läbinud eriõdesid.
-
Edendus- ja ennetustegevuse tähtsuse suurenemine. Edendus- ja ennetustegevuse olulisuse ja ajalise mahu suurenemine kasvatab õdede töömahtu ja suurendab tööjõuvajadust. Terviseedenduse ja -ennetusega tuleb alustada juba nooremate sihtrühmade hulgas ning see peab muutuma üheks koolitervishoiuteenuse lahutamatuks osaks. Pereõdedel peab tulevikus olema rohkem aega, et nõustada tervisedenduslikel teemadel rohkem ka tööealisi inimesi, tagamaks nende kauem tervena püsimine. Patsiendile suunatud personaalsete edendus- ja ennetustegevuse kavade tulemuslikkuse jälgimise arvelt suureneb tervikuna ka õdede töömaht. Lisaks patsientide kavade jälgimisele liigub õdede töölauale järjest enam raviteekonna koordineerimist.
-
Muutused väärtushinnangutes. Ühiskonnas tervikuna kasvavad ootused tervishoiuteenuste kvaliteedile ja kättesaadavusele. Ebapiisav õdede arv on üks teguritest, mis tervishoiusüsteemi võimekust kasvanud ootustele reageerida piirab. Lisaks on õdede puudus muutunud probleemiks linnapiirkondade teenusepakkujate jaoks. Muutused leiavad aset ka õdede väärtushinnangutes: üha rohkem väärtustatakse oma vaba aega. Kasvanud on rahulolematus tööaja korraldamise, tervishoiutöötajate omavaheliste suhete ja muude aspektidega. Kasvav trend on töötamine osakoormusega, mis ei pruugi sobida tööandjate ootustega. Süveneb trend, et nooremad (alla 45-aastased) õed ei ole valmis tegema ületunnitööd. Rahulolematus ebavõrdse kohtlemisega töökohal (tööaja planeerimine, suhtumine (töökius), töötingimused) suurendab õdede tööjõuvoolavust. Õed kaaluvad töölt lahkumist või teise eriala omandamist nii suure töökoormuse kui ka süveneva stressi tõttu. Olukord halvenes märgatavalt COVID-19 pandeemia ajal. Tööle minnakse nii tervishoiu sektorist välja kui ka näiteks juhtima hooldekodude tööd, kõrgharidusõppe läbimine loob õdedele eeldused rakendumiseks eri elualadel. Sagedane on ka töötamine väikese koormusega mitme tööandja juures.
>Õed on oma töötingimuste halvenemist tajunud ka teistes riikides, kaaludes töölt lahkumist nii COVID-19 pandeemia ajal kui ka pärast seda. Eriti teravaks muutus õdede töölt lahkumine alates 2021. aasta algusest. Enam kui pool lahkujatest olid alla 40-aastased, seega veel palju aastaid enne pensioniiga (King’s Fund, 2022). (OECD, 2023)
Olulise mõjuga on uute tehnoloogiate ja andmete parem kasutamine. Õdede töökoormuse vähendamist võimaldab laialdasem standardiseeritud infotöötlust võimaldavate digilahenduste kasutamine. Näiteks võiks rohkem kasutada iseteeninduse digikanaleid, kus e-teenuste abil tehakse triaaž ning eeltäidetud elektrooniline terviseinfo aitab vähendada administratiivtöö osatähtsust. Ekspertide hinnangul on endiselt probleem õendusspetsiifiliste tegevuste dokumenteerimine ja õendusepikriiside kajastumine tervise infosüsteemis. See muudab teenuste osutamises keerulisemaks järjepidevuse hoidmise ja tekitab olukorra, kus lisaaeg läheb kordushindamistele. Uued instrumendid, tarvikud ja operatsiooni lisavahendid võimaldavad väheinvasiivsete meetodite üha laiemat rakendamist – kasutusel on spetsiaalsed liimid verejooksu tõhusaks sulgemiseks, mitteimmunogeensed ja koeomased täitematerjalid, nanopartiklid kemoterapeutikumi vähirakkudesse viimiseks jms uudsed lahendused. Kõik see pakub paremaid ravitulemusi ja patsiendisõbralikumaid protseduure ning kahandab invasiivse ja suuremahulise kirurgilise ravi vajadust. Operatsioonide senises suuremas mahus tegemine ambulatoorsena või päevaravis on juba tinginud statsionaarse ravi vähenemist ning kahandanud vajadust operatsioone assisteerivate töötajate järele. Erinevate meditsiinitehnoloogiliste seadmete kasutamine võimaldab vähem invasiivseid sekkumisi, mis omakorda vähendab haiglas viibitud ravipäevade arvu ja võib vähendada õdede vajadust haiglas. Samas märkisid eksperdid, et haiglas viibitud ravipäevade vähenemine toob kaasa haiglas töötavatele õdedele töö intensiivsuse tõusu, sest vajadus õendusabi järele tervikuna ei vähene.
Aruteludel rõhutati ühe olulise arengutegurina õdede hõivele ka rahvusvahelist rännet. Õdede arv on mitmes riigis kasvanud rände kaudu. Näiteks peaaegu pool kõigist Iirimaa õdedest on välismaal koolitatud ning üle veerandi Uus-Meremaal ja Šveitsis töötavatest õdedest on omandanud oma esimese õenduskraadi mõnes teises riigis (OECD, 2023). Välisriikides väljaõppe saanud EL-i väliste riikide õdede Eestisse liikumisel seni suuri muutusi toimunud ei ole. Kuigi EL-i välistest riikidest pärit tervishoiutöötajad saavad Eestis registreeruda pärast riiklike nõuete täitmist, mis hõlmavad kohustuslikku ja juhendatud tööpraktikat Eestis, meditsiiniteooria eksami sooritamist ning eesti keele oskuse tõendamist, takistavad sellised ranged kriteeriumid EL-i väliste riikide tervishoiutöötajate sissevoolu, kes võiksid aidata õdede puudust leevendada. (Kasekamp et al 2023)
Eksperdihinnangute kohaselt on Eesti õdede vaates väljarände riik. Toetudes Terviseameti väljastatud kutsekvalifikatsiooni tõendite statistikale, saab väita, et õdede siirdumine välisriikidesse on viimasel kümnel aastal tervikuna kahanenud (vt joonis 17). Samas on kolmandik 2023. aastal väljastatud kutsekvalifikatsiooni tõenditest (15/47) väljastatud üldõenduse eriala lõpetanutele. Eesti õdede peamine ränderiik on Soome, kus 2021. aastal töötas 809 õde (OECD, 2023). Mobiilsust soodustavad kõrgemad palgad, asukohariigi lähedus, töökeskkond ja tingimused ning aktiivne üliõpilaste värbamine, samuti sarnane kultuurikeskkond ja keel. Lisaks võimaldab Tallinna ja Helsingi lähedus osalise tööajaga töötamist nii Eestis kui ka Soomes. (Kasekamp et al 2023)
Kui 2017. aasta tervishoiuvaldkonna uuringus märkisid eksperdid vajadust hoida trendi, et säilitada töötasu taset Eesti keskmise palgakasvuga korrelatsioonis – palgapositsiooni halvenemine võib väljumist sektorist ja riigist lühikese viiteajaga oluliselt mõjutada –, siis siinse uuringu raames toodi väljarände ühe põhjusena esile ka rahulolematust ebavõrdse kohtlemisega töökohal.
Joonis 17. Välismaal töötamiseks kutsekvalifikatsiooni tõendi saanud tervishoiutöötajad
Siiski ei peegelda nimetatud tõendite statistika kogu pilti. Vahetult õpingute lõpetamise järel EL-i riiki siirdudes piisab kvalifikatsiooni tõendamiseks ingliskeelsest lõputunnistusest. Vajadus Terviseameti tõendi järele tekib üksnes juhul, kui soovitakse tõendada oma senist töötamist tervishoiutöötajana. Ekspertide hinnangul lahkuvad Eestist pigem haiglates töötavad suurte kogemustega õed, kelle kaotamine on tervishoiusüsteemile olulise mõjuga.
Õdede tagasitoomiseks tervishoidu on töötatud välja mitu lahendust. Sotsiaalministeeriumi projekti „Õed tagasi tervishoidu“ raames on alates 2015. aastast tervishoiukõrgkoolides koolitatud üle 250 õe, kellest enamik ongi uuesti õena tööle asunud. Koolitused on mõeldud õdedele, kes on rohkem kui viis aastat tervishoiuvaldkonnast eemal olnud või kes ei ole kantud tervishoiutöötajate registrisse ega tööta õena. Teoreetilise ja praktilise õppe käigus täiendatakse ning ajakohastatakse teadmisi ja oskusi, et taastada õe töö jaoks oluline vilumus. Õpe lõppeb õe teooria- ja praktikaeksamiga, mis loob eelduse, et õena tööle asuda.
2022.aastal sõlmiti õdede ja tervishoiutöötajate erialaühenduste, tervishoiu kõrgkoolide, praktikabaaside ja ministeeriumide konsensuslepe (Sotsiaalministeerium, 2022c; Konsensuslepe rakenduskõrghariduse õppekohtade…, 2022), et suurendada õdede ja teiste tervishoiuspetsialistide õppekohtade arvu ning tõsta praktika kvaliteeti. Konsensuslepe aastateks 2022–2026 seadis eesmärgiks suurendada vastuvõttu õdede põhiõppesse 700 üliõpilaseni aastas. 2025. aastal alustatakse uute konsensusleppe läbirääkimistega, et võimaldada senisel tõstetud vastuvõtuarvul jätkuda.
Lisaks hakati alates 2024. aasta juulist toetama õdede tervishoidu tagasitoomist lähtetoetuse maksmisega. Toetust saavad taotleda muudel elualadel töötanud ja tervishoiust eemal olnud õed, kes on valmis tervishoidu naasma ning valima endale erialase töökoha väljaspool suuremaid keskuseid: Ida-Virumaal, Lääne-Virumaal ja Pärnumaal.
Tervishoiutöötajate nappus on globaalne probleem, mis eriti puudutab õdesid. Õdede puudus on murekoht ka Eestis, seda eriti tõmbekeskustest eemal paiknevates piirkondades.
Õdede ressurssi on küll viimastel aastatel vabastanud tervishoiusekretäri ettevalmistusega inimeste palkamine assistentidena ning kvalifitseeritud hooldustöötajate ja tehnikute laialdasem rakendamine, kuid ekspertide konsensuslik hinnang on, et õdede arv Eestis on praegu ebapiisav.
3.3.3. Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Arvestades eelnevas peatükis (3.3.2) kirjeldatud arengusuundumuste koosmõju, võiks õena hõivatud inimeste arvu oodata kümne aasta perspektiivis ees mõõdukas, kuni 20% kasv – 9100 töötajalt 2023. aastal ligi 10 900-ni 2033. aastaks. (vt tabel L4.1) Olulisimaks mõjuriks õdede hõive muutusele pidasid eksperdid edendus- ja ennetustegevuse olulisuse ja ajalise mahu suurenemisega seotud töömahu kasvu. Lisaks tuleb arvestada, et vanemaealiste elanike osakaalu kasvades suureneb ka vanemale eale iseloomulikke haigusi põdevate patsientide jälgimise vajadus. Lisaks eeltoodule mõjutavad õdede arvu tulevikus ka jõudsalt kasvav iseseisva õendusabi pakkumine ning perearstipraksistes kolmanda pereõe kaasamine.
RTA 2020–2030 inimkeskse tervishoiu programmis on ühe mõõdikuna välja toodud õdede arvu kasv 2030. aastaks 1000 elaniku kohta 8,5-ni. Suhestades selle näitaja EUROSTAT-i rahvastikuprognoosi baasstsenaariumis toodud vastava aasta rahvaarvuga , peaks õdedena hõivatute arv kasvama 11 616-ni ehk 26% võrreldes viimaste mõõtmistulemustega 2023. aastal. Siin prognoosis jäädakse siiski mõnevõrra tagasihoidlikuma kasvuprotsendi juurde, rõhutades vajadust kasutada tööjõuressurssi senisest tõhusamalt, näiteks rakendada ulatuslikumalt digilahendusi, suurendada inimeste teadlikkust ja vastutust oma tervise jälgimise ning hoidmise eest, kaasates sealjuures teisi tervishoiutöötajaid ja -spetsialiste (ämmaemandaid, füsioterapeute, kliinilisi assistente, logopeede jt). Valdkonna ekspertide hinnangul on juba praegu tervishoiutöötajate erialane ettevalmistus põhjalikum ning omandatud oskuste tase kõrgem kui see, mida reguleeritud süsteem neil teha võimaldab.
Õe ametialal kujunes pensioniealiste erialasest tööst loobumise mediaanvanuseks TÖR-i 2019.–2023. aasta andmete alusel 70 eluaastat. Eeldusel, et tegelik vanuse tõttu erialaselt töölt kõrvale jäämise iga püsib viimase nelja aasta tasemel ka tulevikus, võetakse siinkohal asendusvajaduse arvutamisel arvesse, et aastaks 2033 jõuab sellesse vanusesse ja vajaks asendamist umbes 1600 pensioniealist töötajat ehk umbes 18% 2023. aastal õena rakendujatest. Vanemaealiste õdede osakaal ajas kasvab – veel kümme aastat tagasi moodustasid üle 60-aastased 15% ametialal hõivatutest.
Juhul kui õdede tööturukäitumises võrreldes aastatega 2019–2023 süsteemseid muutusi ei ilmne, vajaks kümne aasta jooksul vanuse tõttu erialasest tööst loobujatele lisaks asendamist umbes 750 töötajat parimas tööeas spetsialistide negatiivse tööjõuvoolavusiibe (ametialale sisenejate ja lahkujate vahe koolilõpetajaid ja pensioniealisi arvestamata, umbes 8% õena hõivatutest TÖR-andmete põhjal) korvamiseks. Kui veel OSKA tervishoiuvaldkonna 2017. aasta uuringus tõid eksperdid peamise ametialalt lahkumise põhjusena välja töötasu konkurentsivõimet, võrreldes näiteks Eesti keskmise palgaga, siis siinse uuringu raames rõhutati väljarände ühe põhjusena ka rahulolematust ebavõrdse kohtlemisega töökohal.
Seega vajadus uute töötajate järele õe ametialal kuni aastani 2033, mis võimaldaks katta nii potentsiaalse erialasest tööst loobujate hulga, arvestades praegust õena rakendujate vanuselist jaotust ja tööjõuvoolavuse mustreid lähiminevikus, kui ka vajadust kasvatada õena hõivatute arvu, ulatuks järgneva kümne aasta peale kokku umbes 4000 inimeseni. (vt tabel L4.1) Sellest hinnanguliselt 40% kuluks pensionile jääjate asendamiseks, 20% parimas tööeas spetsialistide tööjõuvoolavuse katteks ja 40% töökohtade arvu kasvatamiseks.
Prognoositav lõpetajate arv õe erialal järgneva kümne aasta jooksul kokku võiks hinnanguliselt olla 4400 , kuid kui arvestada ka varasemate lõpetajate-kohortide tööturukäitumistel põhinevat rakendumismäära ehk tõenäosust rakenduda Eesti tervishoius (2023. aastal oli TÖR-i ja EHIS-e koondandmestiku alusel 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna Eestis tervishoius rakendujate osatähtsus 77%), jääb tööjõuvajaduse ja koolituspakkumise vahe kümne aasta perspektiivis siiski umbes 760 inimese võrra miinusesse.
Koolituspakkumisest eelkirjeldatud suurusjärgus piisaks üldjuhul töökohtade arvu kasvatamiseks ja vanuse tõttu erialaselt töölt lahkujate asendamiseks, kuid sellest ei jätku parimas tööeas spetsialistide tööjõuvoolavuse katmiseks. Selles olukorras ei ole põhjendatud kasvatada koolituskohtade arvu ilma tööjõupuuduse juurpõhjustega tegelemata. Juhul kui tööjõuvoolavuse põhjustele (töötajate rahulolematus organisatsioonikultuuri ja töötingimustega) ei pöörata piisavalt tähelepanu ning parimas tööeas lahkujaid on võrreldes ametialale sisenejatega endiselt rohkem, ei vii koolituskohtade suurendamine soovitud tasakaaluseisundini. Rahulolematusest tingitud õdede tööjõuvoolavust võiks aidata vähendada ka regulaarne töörahulolu-uuringute korraldamine ning tulemuste põhjal muudatuste tegemine. Samuti ei ole seni toimunud suuri muutusi välisriikides väljaõppe saanud EL-i väliste riikide õdede Eestisse liikumisel, sest kriteeriumid sisenemiseks on pigem ranged. Kaaluda võiks õdede värbamist kolmandatest riikidest, koos eesti keele intensiivõppe ja kvalifikatsiooni ühtlustamiseks vajaliku õppe tagamisega ning juhendatud tööpraktikale asumise võimaldamisega enne, kui eesti keele oskus on täielikult tõendatud.
3.4. Ämmaemandad
Ämmaemandad juhendavad, jälgivad, nõustavad ja toetavad naist ning peret raseduse ja sünnituse ajal, sünnitusjärgsel perioodil, üleminekul lapsevanemaks saamisel ning reproduktiiv- ja seksuaaltervise küsimuste ja günekoloogiliste probleemide lahendamisel elukaare erinevatel etappidel. Nad osalevad terviseedenduses, pereplaneerimises, antenataalses hoolduses, sünnitusel ning sünnitusjärgsel naise, pere, vastsündinu ja imiku järjepideval hooldusel üksikisiku, perekonna ja ühiskonna tasandil. Ämmaemandad nõustavad naist ja peret vaimse tervise teemadel koostöös teiste spetsialistidega . Ämmaemandad osutavad ämmaemandusabi koostöös siht- ja sidusrühmadega.
Eestis võivad ravimeid meditsiinilisel ja teise isiku ravimise eesmärgil kasutamiseks välja kirjutada ka tervishoiuteenuse osutamise õigusega ämmaemandad – neile kehtib õigus kirjutada välja piiratud ulatuses kokkulepitud hulka retseptiravimeid .
Ämmaemand võib töötada esmatasandil, ambulatoorset ja/või statsionaarset tervishoiuteenust osutavas ja/või kutsealast arengut edendavas asutuses või eraettevõttes.
Ämmaemandaks on võimalik õppida Tallinna ja Tartu Tervishoiu Kõrgkooli rakenduskõrgharidusõppes, mis kestab 4,5 aastat. Eestis saavad kõik ämmaemanda eriala lõpetanud lisaks ämmaemanda kutsele ka õe pädevused ning registreerides end tervishoiutöötajate registris, ka võimaluse õena töötada. Välja on töötatud ämmaemanda kutsestandard (tasemed 6 ja 7), kutse andja on Eesti Ämmaemandate Ühing. Ämmaemanda 6. taseme esmaseid kutseid väljastavad õppe lõpetanutele tervishoiu kõrgkoolid (kutseid on 2024. aasta seisuga antud 279) . 2024. aasta juuni alguses oli kehtivaid 7. tasemele vastavaid kutseid väljastatud 63 ning 6. tasemele vastavaid kutseid 23. Pärast ämmaemanda rakenduskõrgharidusõppe lõpetamist võib jätkata õpinguid tervishoiu kõrgkoolis õppekaval „Terviseteaduse magister“. Samuti on võimalik edasi õppida nii Tallinna kui ka Tartu Ülikoolis omandades magistrikraadi ämmaemanda kutset toetavatel erialadel (nt rahvatervishoiu magistriõppekava Tartu Ülikoolis).
3.4.1. Hetkeolukord
TAI andmetel töötas 2023. aastal tervishoius 523 ämmaemandat. Nende arv on viimase kümnendi jooksul kasvanud umbes veerandi võrra, täisajale taandatud koormus aga 3%. Ületundidest tulenev koormus on kümne aasta tagusega võrreldes 6% suurem. Ämmaemandate suhtarv elanike kohta on vaatlusperioodil suurenenud 16% võrra, st mõnevõrra aeglasemas tempos sellel ametialal hõivatute absoluutarvu kasvuga, jõudes 2023. aastaks 38 hõivatuni 100 000 elaniku kohta. (vt joonis 18)
Joonis 18. Ämmaemandatena töötavate isikute hõive näitajad aastatel 2013–2023
Ämmaemandatest 100% on naised. Töötavate ämmaemandate keskmine vanus on 44,1 aastat, vanemaid kui 60 aastat on 14% ametiala esindajatest (vt joonis 19). Kümne aasta jooksul ületab 65. eluaasta piiri umbes 27% praegu ämmaemandana hõivatutest.
Joonis 19. Ämmaemandad vanuse järgi, 2023
Ämmaemandate keskmine brutokuupalk oli 2023. aasta märtsis 2450 eurot ehk 35% võrra Eesti keskmisest näitajast (1810 eurot) kõrgem. Kolmel viimasel aastal on Eesti keskmine brutokuupalk kasvanud ämmaemandate palgast peaaegu poole kiiremini (24% vs. 12%). (vt joonis 20).
Joonis 20. Keskmine brutokuupalk ämmaemanda ametialal võrdluses Eestis keskmisega (vastava aasta märtsis)
3.4.2. Arengusuundumuste mõju hõivele
Peamiste mõjuteguritena ämmaemandate tööjõuvajadusele rõhutasid eksperdid edendus- ja ennetustegevuse tähtsuse suurenemist ning muutusi väärtushinnangutes.
-
Edendus- ja ennetustegevuse tähtsuse suurenemine. Edendus- ja ennetustegevuse olulisuse ja ajalise mahu suurenemine kasvatab ämmaemandate töömahtu. Ämmaemandusabi on oluliselt laiem, kui üksnes või eelkõige tegevused, mis on seotud raseduse jälgimise ja sünnitusabi osutamisega. Ämmaemandate tööjõuvajadust tuleb käsitleda inimese reproduktiivtervise kontekstis, tagades abi ja nõustamise kogu inimese elukaare vältel (n-ö sünnist surmani), piiritlemata sealjuures sihtrühma vaid fertiilses eas naistega. Ennetustegevus peab olema suunatud nii väikelastele, noortele kui ka eakatele. Suure mõjuga tööjõuvajadusele on nii sõeluuringute kui ka riskinõustamisega seotud tegevused. Samuti tuleb tähelepanu pöörata seksuaalvägivallaga seotud teemadele. Seega ei ole korrektne siduda ämmaemandate vajadust ainult sünnituseas naiste arvuga, vaid arvestama peab kogu elanikkonnale suunatud edendus- ja ennetustegevuse osakaalu kasvuga. Ekspertide hinnangul on alust eeldada, et trend ämmaemandate suurema iseseisvuse ja vastutuse poole jätkub ning osa ämmaemandatest liigub esmatasandile, kus nende funktsioon on mõneti laiem.
-
Muutused väärtushinnangutes. Inimeste teadlikkus ja ootused ämmaemandusteenuste kvaliteedile ja kättesaadavusele on suurenenud. Muutused toimuvad ka ämmaemandate väärtushinnangutes. Üha rohkem väärtustatakse oma vaba aega ning süveneb trend, et nooremad ämmaemandad ei ole valmis tegema ületunnitööd. Kasvanud on rahulolematus töökorraldusega – noorem põlvkond soovib kogu oma pädevust rakendada, kuid institutsioonidepõhine töökorraldus ei pruugi seda võimaldada. Rahulolematus ebavõrdse kohtlemisega töökohal (tööaja planeerimine, pinevad töösuhted, tööõhkkond) suurendab ämmaemandate lahkumist kutsealalt. Ämmaemandad tajuvad, et nende töö esmatasandil on vähem väärtustatud kui töö haiglas. Levinud on hinnang, et haiglas töötavad ämmaemandad on kompetentsemad.
Ämmaemandate väljaränne on Terviseameti väljastatud kutsekvalifikatsiooni tõendite arvule toetudes viimasel viiel aastal püsinud madalal tasemel, keskmiselt võtab igal aastal kutsekvalifikatsiooni tõendi välja üks kuni kaks ämmaemandat. Samas ei pruugi see statistika kajastada tegelikkust, sest EL-i kontekstis piisab uutel lõpetanutel kvalifikatsiooni tõendamiseks ingliskeelsest lõputunnistusest. Rände võtmes pidasid eksperdid olulisemaks Ukraina sõjapõgenike saabumisega tekkinud katmata teenusvajadust. Hinnanguliselt on sisserände tulemusena kasvanud fertiilses eas naiste arv umbes 12 000 võrra.
Demograafilised muutused. Muutused rahvastiku demograafilises struktuuris on toonud kaasa sünnituseas naiste arvu kahanemise. Fertiilses eas (15–49) naiste arv on perioodil 2016–2022 vähenenud umbes 1600 inimese võrra aastas. Aastal 2023 lisandus sisserände tulemusena Eestisse 12 300 sünnitusealist naist. Ajas on tõusnud märgatavalt rasestumise iga, mis toob kaasa rasestumisega seotud probleemide kasvu. Kasvanud on riskirasedate (nii krooniliste kui ka rasedusaegsete haigustega) arv, mis on märgatavalt suurendanud rasedate jälgimisele kuluvat töömahtu ning muutnud tegevused komplekssemaks – jälgimisse on kaasatud erinevate erialade arstid. Fertiilses eas naiste osakaal kogurahvastikust jääb EUROSTAT-i 2022. aasta rahvastikuprognoosi kohaselt endiselt praegusele tasemele (umbes viiendik). Nõudlust ämmaemandusteenuse järele suurendab ka vananev elanikkond: näiteks vanuse kasvades lisandub vajadus riskinõustamisega seotud tegevuste järele. Jätku- ja järelhooldus reproduktiivses eas on killustatud või puudub, mis kasvatab ämmaemanda teenuse rakendamise vajadust erinevatel tervishoiutasanditel.
Demograafilised muutused. Muutused rahvastiku demograafilises struktuuris on toonud kaasa sünnituseas naiste arvu kahanemise. Fertiilses eas (15–49) naiste arv on perioodil 2016–2022 vähenenud umbes 1600 inimese võrra aastas. Aastal 2023 lisandus sisserände tulemusena Eestisse 12 300 sünnitusealist naist. Ajas on tõusnud märgatavalt rasestumise iga, mis toob kaasa rasestumisega seotud probleemide kasvu. Kasvanud on riskirasedate (nii krooniliste kui ka rasedusaegsete haigustega) arv, mis on märgatavalt suurendanud rasedate jälgimisele kuluvat töömahtu ning muutnud tegevused komplekssemaks – jälgimisse on kaasatud erinevate erialade arstid. Fertiilses eas naiste osakaal kogurahvastikust jääb EUROSTAT-i 2022. aasta rahvastikuprognoosi kohaselt endiselt praegusele tasemele (umbes viiendik). Nõudlust ämmaemandusteenuse järele suurendab ka vananev elanikkond: näiteks vanuse kasvades lisandub vajadus riskinõustamisega seotud tegevuste järele. Jätku- ja järelhooldus reproduktiivses eas on killustatud või puudub, mis kasvatab ämmaemanda teenuse rakendamise vajadust erinevatel tervishoiutasanditel.
3.4.3. Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Prognoosi kohaselt püsib ämmaemandana hõivatute arv järgneval kümnendil umbes praegusel tasemel, 500 töötaja juures. (vt tabel L4.1) Arvestades ämmaemanda ametiala esindajate mediaanvanust erialasest hõivest lahkumisel pensionieas (TÖR-i2019.–2023. aasta andmete põhjal 73 eluaastat) ning parimas tööeas spetsialistide negatiivset tööjõuvoolavusiivet (ametialale sisenejate ja lahkujate vahe koolilõpetajaid ja pensioniealisi arvestamata, TÖR-i 2019.–2023. aasta andmete põhjal), vajaks järgneva kümne aasta jooksul asendamist kokku üle poole praegusest hõivatute hulgast ehk umbes 275 inimest. 80% tööjõuvajadusest kuluks tööjõuvoolavuse ja 20% vanuse tõttu töötamisest loobujate katmiseks. (vt tabel L4.1)
Prognoositav lõpetajate arv ämmaemanda erialal kümneaastase prognoosiperioodi jooksul kokku võiks hinnanguliselt olla umbes 240, kuid kui arvestada varasemate kohortide tööturukäitumist ja eeldada, et värskete koolilõpetajate puhul jääb tõenäosus rakenduda Eestis tervishoius ka tulevikus üldjoontes samaks (2023. aastal oli TÖR-i ja EHIS-e koondandmestiku alusel 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna Eestis tervishoius rakendujate osatähtsus 81%), võiks arvestada umbes 190 uue ametialale sisenejaga.
Kõrvutades kümne aasta perspektiivis vajadust uue tööjõu järele (275) ämmaemanda eriala lõpetajatel põhineva prognoositava koolituspakkumisega (190), on näha, et aastaks 2033 jääks tööjõuvajaduse ja koolituspakkumise vahe siiski umbes 85 inimese võrra miinusesse.
Arvestades ämmaemandana rakendujate vanusstruktuuri, piisaks eelkirjeldatud suurusjärgus koolituspakkumisest vanuse tõttu eralasest tööst loobujate (50) asendamiseks, kuid eeldatava parimas tööeas spetsialistide negatiivse tööjõuvoolavusiibe korvamiseks sellest ei jätkuks, juhul kui see näitaja püsib ka tulevikus viimase viie aasta tasemel.
Enne tööjõuvajaduse ja koolituspakkumise tasakaalule lõpliku hinnangu andmist tuleb täiendavalt analüüsida, mis põhjusel on parimas tööeas ämmaemandate puhul ametialale sisenejate ja lahkujate vahe kordades suuremas miinuses võrreldes teiste tervishoiu kutsealadega (ületades umbes viis korda õdede vastavat näitajat). Uuringu autorite hinnangul ei ole põhjendatud kasvatada koolituskohtade arvu ilma tööjõupuuduse juurpõhjustega tegelemata. Arvesse peab võtma, et noorem põlvkond soovib kogu oma pädevust rakendada, kuid töökorraldus (regulatiivne raamistik) ei pruugi seda võimaldada. Ekspertide hinnangul on ämmaemandate ettevalmistus piisav, et osutada kvaliteetset normaalse raseduse jälgimise teenust naistearsti asemel. Lisaks tuleb tähelepanu pöörata rahulolematusele ebavõrdse kohtlemisega töökohal (tööaja planeerimine, pinevad töösuhted, tööõhkkond). Juhul kui tööjõuvoolavuse põhjustele ei pöörata piisavalt tähelepanu ning parimas tööeas lahkujaid on võrreldes ametialale sisenejatega endiselt märkimisväärselt rohkem, ei vii koolituskohtade suurendamine soovitud tasakaaluseisundini.
Juba praegu napib ämmaemanda õppekaval õppivatele üliõpilastele praktikakohti, seda nii ämmaemanduses kui ka õenduses, mis on pädevuste omandamiseks samuti kohustuslik. Tööandjad ämmaemanda eriala vilistlasi esimese valikuna õe ametikohtade täitmiseks ei näe, mistõttu arvuka õe eriala tudengkonnaga samadele praktikakohtadele konkureerida on ootuspäraselt keeruline.
Eksperdid märkisid vajadust vaadata ämmaemandate ressursi optimaalsema kasutamise eesmärgil üle sünnitushaiglate arv ja paiknemine Eestis.
3.5. Apteekrid
Apteegiteenus on ravimiseaduses määratletud kui ravimite jaemüük või muul viisil väljastamine koos sellega kaasneva nõustamisega ravimite sihipäraseks ja ratsionaalseks kasutamiseks. Teenus sisaldab kasutaja teavitamist, kuidas ravimit õigesti ja ohutult kasutada ja säilitada, ning ravimite kohapeal valmistamist ja pakenditesse jaotamist. Apteegiteenuse osutamine on lubatud ainult sellekohase tegevusloaga apteegis ja selle struktuuriüksuses. Samuti tuleb arvestada eri liiki apteekidele kehtestatud piiranguid. Apteegid jagunevad üldapteekideks, veterinaarapteekideks ja haiglaapteekideks. Tervishoiuvaldkonna uuring hõlmab tööjõuvajadust üld- ja haiglaapteekides, fookusega proviisoritel ja farmatseutidel, kes on koondatud apteekrite põhikutseala alla.
Proviisorid (ingl Pharmacist) on apteegitöötajad, kes väljastavad (ja valmistavad apteegikeskkonnas) ravimeid ja annavad nõu ravimite õige kasutamise ning kõrval- ja koostoimete kohta (Mets ja Veldre, 2017). Proviisor on akadeemilise kõrgharidusega tervishoiutöötaja, kelle töö on korraldada ja pakkuda kvaliteetset ravimiabi, ennetada terviseprobleeme/haigusi, valmistada ravimeid, korraldada ja pakkuda farmatseutilise hoole ja kliinilise farmaatsia teenust ning arendada farmaatsiaharidust ja farmaatsiaeriala . Samuti võivad proviisorid juhtida apteeke. Ametite klassifikaatoris liigituvad proviisorid rühma „apteekrid“ (2261).
Lisaks üldapteegile ja haiglaapteegile rakenduvad proviisorid erialaselt ravimihulgimüügifirmades, ravimitööstuses, riigiasutustes, kolmandas sektoris, õppe- ja teadusasutustes jm.
Terviseameti andmetel töötas Eestis apteekides 2023. aasta lõpus 961 proviisorit. Eriala esindajate hinnangul on kliinilisi proviisoreid umbes 20.
Proviisoriks saab Eestis õppida Tartu Ülikoolis proviisoriõppe viieaastasel integreeritud bakalaureuse- ja magistriõppekaval. Tartu Ülikooli soov on muuta integreeritud õppekava eraldi bakalaureuse- ja magistriõppeks (3 + 2 õppekava). Uue, kolm aastat kestva bakalaureuseõppe läbinud üliõpilane saab farmatseudi kutse ning õpinguid kaheaastases magistriõppes jätkates on võimalik omandada proviisori kutse. Uus õppekava võimaldaks Tallinna Tervishoiu Kõrgkoolis farmatseudi õppe lõpetanul jätkata õpinguid Tartu Ülikooli magistriõppes ning omandada lõpetamisel proviisori kutse. Pärast proviisorikutse saamist on võimalik täiendav spetsialiseerumine kliinilise farmaatsia magistriõppekaval (Tartu Ülikool, 2023). Uuenenud bakalaureuseõppega saaks Tartu Ülikooli hinnangul alustada 2026. aastal ja magistriõppega alates 2029. aastast.
Mitmed proviisorid on läbinud kliinilise proviisori väljaõppe. Seni on õpe toimunud vaid välisriikides, kuid 2024. aasta sügisest avatakse kliinilise farmaatsia magistriõpe ka Tartu Ülikoolis ingliskeelse veebipõhise tasulise õppena.
2016.aasta lõpus kinnitati proviisori kutsestandard (tase 7), mis on kehtiva õppekava alus. Kutseid 2024.aasta mai seisuga väljastatud ei ole.
Farmatseudid (ingl Assistant Pharmacist) on apteegitöötajad, kes valmistavad ja väljastavad apteegis ravimeid ning nõustavad nende teemal kliente (Mets ja Veldre, 2017). Farmatseut on erialase rakenduskõrgharidusega tervishoiutöötaja, kes tunneb ravimite koostist, toimeid, koos- ja kõrvaltoimeid, ravimite valmistamise tehnoloogiaid ning oskab hinnata ravimite kvaliteeti. Farmatseudid on tervishoiumeeskonna liikmed, kellel on koos teiste tervishoiutöötajatega oluline roll ravimite ohutu ja eesmärgipärase kasutamise kindlustamisel ning terviseprobleemide/haiguste ennetamisel. Nende töö on korraldada ja pakkuda kvaliteetset ravimiabi, ennetada terviseprobleeme/haigusi, pakkuda farmatseutilise hoole teenust ning arendada farmaatsiaeriala . Ametite klassifikaatoris ISCO-08 vastab ametile rühm 3213 „abiapteekrid“. Terviseameti andmetel töötas 2023. aasta lõpus Eesti apteekides 836 farmatseudi haridusega inimest.
Farmatseudid töötavad peamiselt üldapteekides, aga ka haiglaapteekides, ravimihulgimüügifirmades ja ravimifirmade esindustes.
Eestis saab farmatseudiks õppida Tallinna Tervishoiu Kõrgkoolis rakenduskõrgharidusõppes, õppeajaga kolm aastat. Välja on töötatud farmatseudi kutsestandard (tase 6), mis on ka kehtiva õppekava alus. Kutseid 2024. aasta mai seisuga väljastatud ei ole.
Farmaatsia kutsealasse kuulub nii proviisori kui ka farmatseudi kutse. Proviisor ja farmatseut töötavad koostöös teiste tervishoiutöötajatega, proviisor juhendab erinevate tööülesannete täitmisel vajaduse korral farmatseuti. Proviisor ja farmatseut töötavad enamasti meeskonnas ning töö eeldab üldjuhul pidevat suhtlemist nii patsientide/klientide kui ka kolleegide ja teiste tervishoiutöötajatega ning teiste ravimikäitlejatega .
3.5.1. Hetkeolukord
Ravimiameti andmetel oli Eestis 2024. aasta alguses 472 üldapteeki ja 24 haiglaapteeki (lisaks üks veterinaarapteek) . Üldapteekide arv on viie viimase aasta jooksul vähenenud 26 apteegi võrra ehk umbes 5% (2020. aasta alguses oli neid 498), veterinaarapteegid kahe võrra, haiglaapteekide arv on jäänud samaks.
Ravimiseaduse järgi võivad apteegiteenust apteegis ja apteegi struktuuriüksuses osutada ainult Terviseametis registreeritud proviisor ja farmatseut. Teisalt töötab apteekides ka mitteerialase haridusega assisteeriv või tugiteenuseid pakkuv personal, kellest osa on palgatud leevendama kvalifitseeritud tööjõu puudust. Need töötajad täidavad ülesandeid, mis on õiguslikult võimalikud.
Ravimiameti kogutud ja töödeldud andmetele tugineva TAI statistika kohaselt oli 2023. aasta lõpus üld- ja haiglaapteekides kokku umbes 2400 töökohta, millest 40% (950) proviisoritele, 33% (800) farmatseutidele ja 27% (645) muudele töötajatele. Tervishoiukorralduse infosüsteemi andmed, mille kohaselt töötas üld- ja haiglaapteekides 961 proviisorit ja 836 farmatseuti, viitavad samale suurusjärgule kui TAI statistika. Tervishoiukorralduse infosüsteemi andmed on apteekrite puhul baasnäitajateks võetud ka siin prognoosimudelis hõivatute arvu ning vanusstruktuuri arvestamisel.
Võrreldes 2020. aastaga, mil toimus apteegireform, on proviisorite töökohtade arv ja täisajale taandatud koormus kahanenud 3–4%, farmatseutide puhul on näitajad aga 5–6% kasvanud (vt joonis 21).
Joonis 21. Proviisorite ja farmatseutide ametikohtade arv ja koormus 2013–2023
3.5.2. Arengusuundumuste mõju hõivele
Peamiste mõjuteguritena apteekrite tööjõuvajadusele rõhutasid eksperdid edendus- ja ennetustegevust apteekides, urbaniseerumist ja uutest tehnoloogiatest tõukuvaid muutusi.
-
Edendus- ja ennetustegevus apteekides mõjub hõivele kasvavalt. Apteekrite tööjõuvajaduse prognoosimisel on palju määramatust. Üks oluline tegur saab olema apteekri rolli määratlemine ehk mis ulatuses rakendatakse nende kompetentsi esmatasandil. Eriala esindajad on seisukohal, et arvestades proviisorite ettevalmistuse põhjalikkust, on põhjendatud integreerida apteegiteenus senisest oluliselt tihedamalt esmatasandi tervishoiuga, suurendades ühtlasi infovahetust ja koostööd apteekri ja arsti vahel. Sidusgrupid näevad võimalust anda apteekidele õigus osutada apteegis riigi tasustatud tervishoiuteenuseid, sh osaleda ulatuslikumalt edendus- ja ennetustegevustes. Näiteks võiksid apteegid süsteemsemalt hinnata ravimite koos- ja kõrvaltoimeid, pakkuda nõustamisteenuseid (elustiili- ja toitumisnõustamine; nõustamine suitsetamisest ja muudest sõltuvusainetest loobumiseks), jälgida kroonilisi haigusi, vaktsineerida jm. Eeltoodud teenuste rakendamine apteegitasandil tähendab, et apteekritel peab olema ligipääs terviseinfosüsteemile, sh diagnoosidele, et tuvastada ja ära hoida ravimite koos- ja kõrvaltoimete tekkimist. OSKA perearstide uuringus hindasid perearstid, et apteekrid võiksid enam osaleda ennetustegevustes (nt nõustada patsiente suitsetamisest loobumisel), aga ka vaktsineerimisel. Samuti toob uuring esile perearstide tihedama koostöövajaduse apteekritega, seda eriti ravimialase nõustamise teemal, näiteks, et vaadata üle patsiendi erinevad ravimikombinatsioonid – tuvastada koos- ja kõrvaltoimed ning hoida need ära; parandada ravisoostumust. Inimeste teadlikkuse kasv suurendab ootust ravimialasele nõustamisele apteegis.
-
Uute tehnoloogiate ja andmete ulatuslikum kasutamine apteekides vähendab apteekrite tööjõuvajadust – näiteks automatiseeritud ravimite väljastamine, kasutades apteegiroboteid. Apteekri asemel on apteegis erialase hariduseta klienditeenindaja, kes vajaduse korral videosilla vahendusel apteekriga suhtleb ja ravimeid, sh retseptiravimeid väljastab. Seni veel vähepopulaarsete internetiapteekide laialdasem kasutamine vähendab füüsiliste apteekide vajadust. Digiretseptide ulatuslikum kasutamine on juba vähendanud apteekide võimekust pakkuda apteegiteenust perearstikeskuste vahetus läheduses. Varem tavapärane arsti väljakirjutatud retseptiravimi väljaostmine kohe pärast arstivisiiti perearstikeskuse lähedal asuvast apteegist on muutunud ning ravimi ostmiseks kasutatakse üha enam kaubanduskeskustes paiknevaid apteeke.
-
Urbaniseerumine: rahvastiku paiknemise muutused Eestis – elanikkonna koondumine Harjumaale ja Tartumaale. Apteegireformi tõttu on vähenenud apteekide arv, sh maapiirkondades, mis omakorda on vähendanud apteekrite vajadust (2020 – 522 apteeki; 2024 – 497 apteeki (Ravimiamet). Eriala esindajate hinnangul võiks apteeke olla veel vähem. Näiteks, sarnaselt Soomega, keskmiselt üks apteek 6000 elaniku kohta – meil on vastav suhe 1 : 2700. Võrdluseks, OECD riikides oli 2021. aastal 28 apteeki 100 000 inimese kohta, Eestis vastavalt 36. Oluline märksõna on apteegireformi toimimine ja selle regulatiivne roll – kas apteeke avatakse igas suuremas kaubanduskeskuses või mitte. Eriala esindajate hinnangul on apteegiturg küllastunud ja edasist apteekide arvu kasvu hakkab üha rohkem pärssima tasuvuse komponent.
Rahvastiku vananemisega kasvab krooniliste haigustega elanike arv. Krooniliste haigustega ja mitut haigust põdevate inimeste arvu kasvades suureneb omakorda ravimite tarbimine. Ravimite tarbimise kasvu OECD riikides aastakümnete jooksul on täheldatud ka dokumendis „Health at a Glance“ – seda ajendab suurenev vajadus ravimite järele vanusega seotud ja krooniliste haiguste raviks ning kliiniliste praktikate muutumine. Muu hulgas on märgitud, et OECD riikides on aastatel 2011–2021 peaaegu 50% suurenenud (Eestis kahekordistus) antidepressantide tarbimine. (OECD, 2023) Apteekrite hõivet vähendava tegurina märkisid eksperdid, et kasvutrendis on vanemaealiste inimeste valmisolek osta ravimeid e-apteegist.
Lisaks apteekidele rakenduvad proviisorid erialaselt ravimihulgimüügifirmades, ravimitööstuses, riigiasutustes, õppe- ja teadusasutustes jm. Kasvava mõjuga ravimitööstus ootab üha rohkem farmaatsiaalase ettevalmistusega ravimiteadlasi. Seni on proviisorite hõive ravimitööstuses olnud vähene, kuid arvestades arenguid selles tööstusharus, võib neis ettevõtetes eeldada proviisorite arvukamat rakendumist.
3.5.3. Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Lähtudes eeldusest, et apteekritena hõivatute arv sõltub konkreetsetest otsustest, mis kujundavad ühelt poolt küllastunud apteegiturgu ning teisalt apteekri rolli esmatasandil, ning võttes arvesse määramatust, mis seetõttu tööjõuvajadust ümbritseb, on apteekrite hõivet prognoosimudelis käsitletud järgneval kümnendil stabiilsena praegusel, umbes 1800 töötaja tasemel. (vt tabel L4.1) Proviisoreid ja farmatseute oleks nende hulgas umbes pooleks.
Arvestades apteekrite mediaanvanust erialasest hõivest lahkumisel pensionieas (TÖR-i 2019.–2023. aasta andmete põhjal 71 eluaastat) ning parimas tööeas spetsialistide negatiivset tööjõuvoolavusiivet (ametialale sisenejate ja lahkujate vahe koolilõpetajaid ja pensioniealisi arvestamata, TÖR-i 2019.–2023. aasta andmete põhjal), vajaks järgneva kümne aasta jooksul kokku asendamist 30% praegusest hõivatute hulgast ehk umbes 525 inimest (311 proviisorit ja 214 farmatseuti). 20% tööjõuvajadusest kuluks tööjõuvoolavuse ning 80% vanuse tõttu töötamisest loobujate katmiseks. (vt tabel L4.1) Eriti suure vanusest tuleneva asendusvajadusega paistavad silma proviisorid, kelle puhul vajaks järgneva kümne aasta perspektiivis asendamist umbes 27% praegustest hõivatutest (u 260 töötajat). Tegemist on kõrgeima näitajaga tervishoiu-uuringusse hõlmatud kutsealade hulgas.
Prognoositav lõpetajate arv proviisori ja farmatseudi erialal kümneaastase prognoosiperioodi jooksul kokku võiks hinnanguliselt olla umbes 500, kuid kui arvestada varasemate kohortide tööturukäitumist ja eeldada, et värskete koolilõpetajate puhul jääb tõenäosus apteekrina rakenduda ka tulevikus üldjoontes samaks (2023. aastal oli TÖR-i ja EHIS-e koondandmestiku alusel 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna apteekrina (AK ametiala 2262 „Proviisorid ja farmatseudid“) hõivatute osatähtsus farmatseutidel 80% ja proviisoritel 82%), võiks arvestada umbes 400 uue ametialale sisenejaga. Neist umbes 40% moodustavad proviisorid ja 60% farmatseudid.
Kõrvutades kümne aasta perspektiivis vajaduse uue tööjõu järele (530) proviisori ja farmatseudi erialade lõpetajatel põhineva prognoositava koolituspakkumisega (400), on näha, et aastaks 2033 jääks apteekrite tööjõuvajaduse ja koolituspakkumise vahe kokku umbes 125 inimese võrra miinusesse. Farmatseutide puhul ületab tööjõuvajadus (214) koolituspakkumise (247) umbes 30 koolilõpetaja võrra. Proviisorite prognoositav tööjõuvajadus (311) on aga ligi kaks korda suurem eeldatavast koolituspakkumisest (155), puudu jääks umbes 160 lõpetajat, mis võimaldaks asendada vaid 60% pensioniealistest lahkujatest. Kui tervishoiuga seotud erialade võrdluses õnnestuks suhteliselt kõrget katkestamise määra proviisori õppekaval vähendada umbes poole võrra (u 20%-ni aastakäigu kohta), suurendaks see rakendumismääraga korrigeeritud koolituspakkumist kümne aasta jooksul kokku umbes 50 lõpetaja võrra, kuid ka siis jääks vanuse tõttu lahkujatest ligi veerand asendamata. Lisaks ei tohi unustada parimas tööeas töötajate voolavust, ametialale sisenejate ja lahkujate vahe, püsides praegusel tasemel, õgvendaks proviisorite ridu kümne aasta peale kokku vähemalt 60 inimese võrra.
Võttes arvesse keskmisest kõrgemat apteekide suhtarvu elaniku kohta arenenud riikide võrdluses, üldapteekide arvu langustrendi viimasel viiel aastal ning apteegituru küllastumusele viitavaid hinnanguid nende suundumuste taustal, tekib paratamatult küsimus, kui põhjendatud on praeguste koolitusmahtude juures eeldada proviisorina hõivatute arvu püsimist praegusel tasemel. Teisalt võiks analüüsida, kui suur proviisorite arv ühe apteegi kohta on tulevikus otstarbekas (praegu 1,9), milliseid süsteemseid muutusi tooks kaasa tagasihoidlikum suhtarv ning mõelda võimalike riskide maandamisele ja alternatiivsetele lahendustele. Sealjuures tuleb arvestada arengusuundumustes kirjeldatud võimalike täiendavate tervsihoiuteenuste osutamisega apteekides, sh edendus- ja ennetustegevusega, proviisorite senisest suurema rolliga ravimite koostoime ja kõrvalmõjude süsteemsel hindamisel jms.
Siiski on kõnekas, et OECD statistikas kajastus 2022. aastal Eestis umbes 1560 praktiseerimisõigust omavat proviisorit, kellest vaid umbes 60% ehk 960 olid praktiseerivad. Kusjuures mittepraktiseerivate proviisorite arv oli 2013. aastast suurenenud kolmandiku võrra, samas kui praktiseerivaid proviisoreid oli lisandunud vaid kümnendiku jagu.
Tööjõupakkumise prognoosimisel apteekrite tarbeks on küll arvestatud teatava lõtkuga, st umbes 18% proviisori eriala lõpetajatest võib jääda Eesti tööturul mitteaktiivseks või leida (sh erialast) rakendust väljaspool apteeke, kuid kui farmaatsiatööstus ootab tulevikus praegusega võrreldes märkimisväärselt enam tööstusliku suunitlusega ravimiteaduse ettevalmistusega spetsialiste, võiks sel juhul kaaluda suurendada selle spetsialiseerumise tarbeks vastavas mahus õppekohtade arvu.
3.6. Füsioterapeudid tervishoiuasutustes
Füsioterapeudid taastavad, säilitavad ja arendavad patsiendi/kliendi liikumis- ja tegevusvõimet ja tema osalust igapäevaelus ning tegelevad ennetustööga. Füsioteraapia eesmärk on patsiendi/kliendi parem elukvaliteet, mis saavutatakse koostöös patsiendi/kliendi ja/või tema tugivõrgustikuga, toetades ja arendades patsiendi/kliendi iseseisvust tema eale vastavates igapäevategevustes. Füsioterapeudid kasutavad oma töös patsientide/klientidega erinevaid tõenduspõhiseid sekkumisviise (nt kehalised harjutused ja funktsionaalne treening, manuaalsed tehnikad, erinevad füüsikalise ravi meetodid, nõustamine). (SA Kutsekoda, 2023)
Tervishoiuteenuste korraldamise seaduse põhjal loetakse kõik esmatasandi põhiteenuseid osutavad spetsialistid tervishoiutöötajateks. 2022. aastal viidi seadusesse sisse muudatus, mille põhjal on ka füsioterapeut tervishoiutöötajaga võrdsustatud, kui ta osutab ravi ning on registreeritud tervishoiukorralduse infosüsteemis.
Ametite klassifikaatoris liigituvad füsioterapeudid samanimelisse rühma (2264).
TAI statistika kohaselt töötas tervishoiuasutustes 2023. aasta novembris 620 füsioterapeuti. Lisaks neile töötas tervishoiuasutustes seitse liikumisravi spetsialisti (AK-08 järgi rühmas 2269 „mujal liigitamata tervishoiu tippspetsialistid“), keda Eesti Füsioterapeutide Liit käsitleb füsioterapeutidega samaväärsetena.
Füsioterapeut töötab avalikus ja/või erasektoris tervishoiu-, sotsiaal-, kultuuri- ja hariduse valdkonna asutuses. Ekspertide sõnul teeb arvestatav hulk füsioterapeute erialast tööd ka spordiklubides ja spaades, mis ei ole tervishoiuasutused. Seejuures töötatakse sageli samal ajal mõlemas sektoris osakoormusega. Füsioteraapiateenuse osutamiseks peavad olema sobivad, ohutud ja turvalised hooned/ruumid. Ruumid ja sisustus peavad vastama osutatava teenuse eripärale. Järk-järgult minnakse füsioteraapiateenuste osutamisele üle ka esmatasandil.
Füsioterapeudiks saab õppida Tartu Tervishoiu Kõrgkoolis rakenduskõrgharidusõppe kolmeaastasel õppekaval ning Tartu Ülikooli meditsiiniteaduste valdkonnas füsioteraapia bakalaureuse- ja magistriõppe õppekaval. Tartu Tervishoiu Kõrgkooli lõpetajad saavad õpinguid jätkata Tartu Ülikooli füsioteraapia magistriõppes.
Välja on töötatud füsioterapeudi kutsestandard (tasemed 6 ja 7) , kutset annavad Tartu Tervishoiu Kõrgkool (tase 6), Tartu Ülikool (tasemed 6 ja 7) ning Eesti Füsioterapeutide Liit (tase 7). 2023. aasta detsembri alguses oli kehtivaid 7. tasemele vastavaid kutseid väljastatud 266 ning 6. tasemele vastavaid kutseid 514. Võrreldes 2017. aastaga on füsioterapeudi kutse saanute arv ligikaudu viis korda kasvanud (2017 – 157; 2023 – 780) .
3.6.1. Hetkeolukord
TAI andmetel töötas 2023. aastal tervishoius 620 füsioterapeuti. Nende arv on viimase kümnendi jooksul kasvanud üle kahe korra, täisajale taandatud koormus aga suurenenud 87%. Füsioterapeutide suhtarv elanike kohta on vaatlusperioodil samuti märkimisväärselt suurenenud (109%): 22 füsioterapeudilt 100 000 elaniku kohta 2013. aastal 45-ni 2023. aastaks. (vt joonis 22) Viimase kümnendi kasvutrendist hoolimata platseerub Eesti selle näitajaga OECD riikide võrdluses siiski tagaritta.
Joonis 22. Füsioterapeutidena töötavate isikute hõive näitajad aastatel 2013–2023
Üle 80% füsioterapeutidest on alla 45-aastased ja nende keskmine vanus on 35,5 aastat. Valdavalt on tegemist naistega, meeste osakaal on 17%. Kümne aasta jooksul ületab 65. eluaasta piiri umbes 8% praegu füsioterapeudina hõivatutest. (vt joonis 23)
Joonis 23. Füsioterapeudid soo ja vanuse järgi, 2023
Füsioterapeudi ametiala keskmine brutokuupalk oli 2023. aasta märtsis 2043 eurot ehk 13% võrra Eesti keskmisest näitajast (1810 eurot) kõrgem. Viimasel kolmel vaatlusalusel aastal on keskmine brutokuupalk riigis kasvanud füsioterapeutide töötasust kiiremini (24% vs. 18%). (vt joonis 24).
Joonis 24. Keskmine brutokuupalk füsioterapeudi ametialal võrdluses Eestis keskmisega (vastava aasta märtsis)
3.6.2. Arengusuundumuste mõju hõivele
-
Demograafilised muutused. Füsioterapeudi kutseala puudutav olulisem areng lähitulevikus on vanemaealise elanikkonna kasv, mis peaks teenusvajadust jõudsalt suurendama. Kasvutrendis on füsioteraapiateenuse vajadus haiglates, efektiivsema ravi tulemusena kasvab taastusravi vajadus. Füsioteraapiateenuse vajadus on märkimisväärselt suurem kui vaid eaka patsiendi aktiviseerimine. Vajadus kasvab haiglates ka vaimse tervise füsioteraapia järele, katmata on intensiivravialane füsioteraapia, samuti peaks onkoloogiliste patsientide raviga paralleelselt kaasas käima füsioteraapiateenus. Lisaks avaldab füsioterapeutide vajadusele olulist mõju füsioteraapiateenuse toomine esmatasandile tervisekeskustesse, mis peaks füsioterapeutide iseseisvate vastuvõttude juurutamisel eelduslikult oluliselt parandama teenuse kodulähedast kättesaadavust. OSKA perearstiabi uuringus on märgitud, et viimase kümne aastaga on laienenud peamise töökohaga perearstiabiasutustes rakenduvate tervishoiuspetsialistide hulk, näiteks füsioterapeutide arv. Samas rõhutab uuring, et perearstide hinnangul on esmatasandil füsioterapeute vaja märkimisväärselt enam, sest ravivajadus on märksa suurem, kui teenust osutada jõutakse. Uuringuaruandes on murekohana märgitud raskusi füsioterapeutide kaasamisel tervisekeskustesse.
-
Edendus- ja ennetustegevus. Trendi näitab keskkonna füsioteraapia ja tervisedendus, aga suurem mõju on ka ennetavatel tegevustel ehk tervete inimeste nõustamisel/juhendamisel. Füsioterapeutide iseseisvad vastuvõtud võivad parandada teenuse kättesaadavust oluliselt juhtudel, kus multiprofessionaalse meeskonna rakendamise järele vajadus puudub. Lisaks kasvatavad teenusvajadust muudatused maksusüsteemis. Alates 2018. aastast on tööandjaid vabastatud tulu- ja sotsiaalmaksu tasumisest teatud lisahüvede eest, mis on suunatud nende töötajate tervise parandamisele. Sh kehtib see maksuvabastus füsioterapeudi teenustele. Alates 1. jaanuarist 2023 kehtib selliste hüvede puhul piirang 100 eurot töötaja kohta kvartalis.
-
Muutused väärtushinnangutes. Inimeste teadlikkus füsioteraapiateenuse vajalikkusest on kasvanud. Hinnanguliselt on kasvavas trendis patsientide 100% omaosalusega konsultatsioonid ja sekkumised füsioterapeutide juures. Tõenäoliselt täidavad kliendi initsiatiivil toimunud konsultatsioonid ja sekkumised eelkõige tervisedenduslikku rolli ning süsteemse ravi alla liigituvad tegevused on harvad.
Teisalt märkisid eriala spetsialistid ebatervisliku eluviisiga kaasnevaid probleeme. Vähese liikuvuse ja ülekaalulisuse tagajärjena on vähenenud inimeste füüsiline võimekus (seda juba nooremas eas) ning tekkinud lihas- ja liigesprobleemid. Samuti suurendavad füsioterapeutide vajadust muutused haigestumise struktuuris ja elanikkonna füüsilise võimekuse vähenemine.
Ilmnevad muutused füsioterapeutide väärtushinnangutes. Eelistatakse töötada osakoormusega, väärtustatakse nii oma tervise hoidmist kui ka vaba aega ning professionaalse arengu vaatest eelistatakse tööd haiglates, kus on keerulisemad ja „huvitavamad“ juhtumid. Samas eelistatakse töötamist haigla kõrvalt osakoormusega erasektoris, kus töötasu on kõrgem. Eriala esindajate hinnangul valitakse esimeseks töökohaks pärast kooli lõpetamist pigem haigla, mis on füsioterapeudile n-ö sobiv edasiliikumise hüppelaud. Trend on spetsialiseerumise suunal, eelistatakse tööd spordi valdkonnas, näiteks skeleti-lihassüsteemi füsioteraapias.
Suur katmata füsioteraapiateenuse vajadus on tõmbekeskustest eemal nii perearstikeskustes kui ka maakonnahaiglates. Eriti keeruline on leida füsioterapeute Ida-Virumaale. Erandina tuleb esile Tartu, kuhu ekspertide hinnangul on füsioterapeudil keeruline tööd leida.
Kuigi taastusravi valdkonnas mängib üha suuremat rolli tehnoloogia, siis see füsioterapeutide tööjõuvajadust suure tõenäosustega ei kahanda – pigem seab täiendavad ootused, et taastusravi meeskonnas tegutsevad füsioterapeudid oskaksid oma töös rakendada maksimaalselt (tipp)tehnoloogiat (nt kõnnirobotid jms seadmed). Haiglatesse meelitavadki füsioterapeute tööle seal kasutatavad mitmekesised ja nüüdisaegsed töövahendid.
Ekspertide hinnangul on füsioteraapiateenuse vajaduse katmisel piirav tegur ka ebapiisav rahastus.
3.6.3. Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Arvestades eelnevas peatükis (3.6.2) kirjeldatud arengusuundumuste koosmõju, võiks tervishoiuasutustes füsioterapeudina hõivatud inimeste arvu senine kasvutrend jätkuda. Prognoosi kohaselt ootab kümne aasta perspektiivis ees märkimisväärne, kuni 40% tõus – 620-lt töötajalt aastal 2023 ligi 870-ni aastaks 2033. (vt tabel L4.1)
Arvestades füsioterapeudi ametiala esindajate mediaanvanust erialasest hõivest lahkumisel pensionieas (TÖR-i 2019.–2023. aasta andmete põhjal 73 eluaastat) ning parimas tööeas spetsialistide negatiivset tööjõuvoolavusiivet (tervishoiuasutustes füsioterapeudi ametialale sisenejate ja lahkujate vahe koolilõpetajaid ja pensioniealisi arvestamata, TÖR-i 2019.–2023. aasta andmete põhjal), vajaks järgneva kümne aasta jooksul kokku asendamist 28% praegusest hõivatute hulgast ehk umbes 175 inimest.
Seega vajadus uute töötajate järele füsioterapeudi ametialal tervishoius kuni aastani 2033, mis võimaldaks katta nii potentsiaalse erialasest tööst loobujate hulga, arvestades praegust hõivatute vanusjaotust ja tööjõuvoolavuse mustreid lähiminevikus, kui ka vajaduse kasvatada füsioterapeutide arvu, ulatuks järgneva kümne aasta peale kokku umbes 420 inimeseni. (vt tabel L4.1) Sellest hinnanguliselt 4% kuluks pensionile jääjate asendamiseks, 37% parimas tööeas spetsialistide tööjõuvoolavuse katteks ja 59% töökohtade arvu kasvatamiseks.
Prognoositav lõpetajate arv füsioterapeudi erialal järgneva kümne aasta jooksul kokku võiks hinnanguliselt ulatuda kuni 600-ni, kuid kui arvestada ka varasemate lõpetajate-kohortide tööturukäitumistel põhinevat rakendumismäära ehk tõenäosust rakenduda Eestis tervishoius (2023. aastal oli TÖR-i ja EHIS-e koondandmestiku alusel 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna Eestis tervishoius rakendujate osatähtsus 66%), näitab tööjõuvajaduse (420) ja koolituspakkumise (390) vahe kümne aasta perspektiivis siiski umbes 30 inimese võrra miinust.
Uuringu autorite hinnangul võib lugeda tööjõuvajadust ja koolituspakkumist tasakaalus olevaks. Arvestama peaks, et parimas tööeas spetsialistide tööjõuvoolavus võib olla metodoloogiast tulenevalt veidi üle hinnatud, sest TÖR-i andmete põhjal on võimalik hinnata voolavust peamise töökoha (töösuhte stabiilsus ja suurim sissetulek) vaates, kuid füsioterapeutide hulgas on levinud mitmel kohal ja osakoormusega töötamine. Eriala esindajate hinnangul valitakse esimeseks töökohaks kooli lõpetamise järel pigem haigla, mida nähakse n-ö sobiva hüppelauana füsioterapeudi edasisel karjääriteel. Kui hiljem rakendutakse lisaks haiglatööle ka näiteks osakoormusega erasektoris, kus töötasu on kõrgem, võib see voolavusnäitajaid mõjutada.
3.7. Kliinilised psühholoogid tervishoiuasutustes
Kliinilise psühholoogi töö on tervishoiuvaldkonnas hinnata, leevendada, ravida ja ennetada psüühilist distressi, psüühika- ja käitumishäireid, puudeid ja riskikäitumist. Kliiniline psühholoog spetsialiseerub kliinilisele lapsepsühholoogiale, psühhoteraapiale, kliinilisele kohtu- ja korrektsiooni- ning neuropsühholoogiale. Kliiniline psühholoog hindab ja mõõdab inimese isiksuseomadusi, psüühilisi protsesse ja probleeme kehaliste ja psüühiliste haiguste ning inimese psühhosotsiaalse funktsioneerimise raskendatuse puhul, teeb psüühika- ja käitumishäirete psühholoogilist diagnostikat, toetavat psühhoteraapiat, nõustab, konsulteerib, õpetab ja juhendab nooremate kolleegide tööd, annab eksperdihinnanguid kliinilise psühholoogia valdkonda kuuluvates küsimustes ning teeb koostööd teiste erialade spetsialistidega .
Tervishoiuteenuste korraldamise seaduse põhjal on kliiniline psühholoog tervishoiutöötajaga võrdsustatud, kui ta osutab ravi ning on registreeritud tervishoiukorralduse infosüsteemis.
Kliinilised psühholoogid töötavad haiglates ja polikliinikutes ning erapraksistes kas iseseisvalt või ravimeeskonna liikmena, koos psühhiaatri, neuroloogi, perearsti või mõne teise eriarstiga. TAI statistika kohaselt töötas 2023. aasta novembris Eesti tervishoiuasutustes 183 kliinilist psühholoogi. Kehtiv kliinilise psühholoogi 7. tase kutse oli 2024. aasta mais 362-l ja 8. tase kaheksal inimesel. Kutse andja on Eesti Psühholoogide Liit ning kutse taotlemise eeldus on erialase magistriõppe edukas läbimine koos kutseaastaga, mis sisaldab spetsialiseerumiskursuseid ja juhendatud praktikat.
Psühholoogia magistriõpet pakuvad Tallinna ja Tartu Ülikool. Kliinilise psühholoogi kutseaasta õpet korraldab Tartu Ülikooli psühholoogia instituut hanke põhjal. Õppe raames toimuvat tööpraktikat on võimalik läbida erinevates psühhiaatrilist abi osutavates tervishoiuasutustes, kutseaasta kursused ja töö juhendamine on õppijatele tasuta. Kutseliidu hinnangul võiks kutseaasta olla õppekava osa (nagu arstidel residentuur), mitte toimuda eraldi hanke põhjal – seda enam, et Vabariigi Valitsuse kinnitatav tervisekassa tervishoiuteenuste loetelu seab mõnede teenuste puhul tingimuseks, et teatud rahastatavaid teenuseid saab osutada vaid kliiniline psühholoog. RTA 2020–2030 on ühe prioriteedina seadnud vajaduse rahastada psühholoogide kutseaastat, et kliinilise psühholoogi kutse omandamist toetada. Eriala ekspertide hinnangul ei ole praegune projektipõhine lahendus kliinilise psühholoogi kvalifikatsiooni omandamiseks jätkusuutlik – õpe võiks olla üles ehitatud ja rahastatud sarnaselt arstide residentuuriõppega.
Lisaks ülalnimetatule töötas 2023. aastal TAI andmetel Eesti tervishoiuasutustes 167 inimest, kes liigitusid kategooriasse „psühholoogid“. Psühholoogid tegutsevad väljaspool tervishoiuasutusi ka näiteks tööturuteenuste ja ohvriabi süsteemis.
3.7.1. Hetkeolukord
TAI andmetel töötas Eesti tervishoiuasutustes 2023. aastal kliinilise psühholoogina umbes 180 inimest. Viimase kümne aasta jooksul kokku on kliiniliste füsioterapeutide arv kasvanud kolmveerandi võrra, nende täisajale taandatud koormus aga mõnevõrra vähem, vaid 58%. Silmatorkav ja ajas süvenev vahe töötajate arvu ja kogukoormuse vahel viitab ilmselt osakoormusega töötamise järjest laiemale levikule. Viimase kümne aasta jooksul on kliiniliste psühholoogide arv Eestis kasvanud kiiremini kui rahvaarv – kaheksalt 13-ni 100 000 elaniku kohta. (vt joonis 25)
Joonis 25. Kliiniliste psühholoogidena töötavate isikute arv, tegelikult täidetud ametikohtade arv (kõik eelnevad vasakul teljel) ja töötavate isikute arv 100 000 elaniku kohta (paremal teljel) 2013–2023
Tervishoius rakenduvatest kliinilistest psühholoogidest üle 90% on naised, keskmine vanus on 43,8 aastat, alla 45-aastaseid on veidi alla 60% ja 65-aastaseid või vanemaid 10%. (vt joonis 26) Järgneva kümne aasta jooksul jõuab pensioniikka veidi üle viiendiku praegu praktiseerivatest kliinilistest psühholoogidest.
Joonis 26. Kliinilised psühholoogid soo ja vanuse järgi, 2023
Kliinilise psühholoogi ametiala keskmine brutokuupalk tervishoius oli 2023. aasta märtsis 2846 eurot ehk 57% võrra Eesti keskmisest näitajast (1810 eurot) kõrgem. Viimasel kolmel vaatlusalusel aastal on kliiniliste psühholoogide keskmine töötasu tervishoius kasvanud kiiremini kui keskmine brutokuupalk riigis (32% vs. 24%). (vt joonis 27).
Joonis 27. Keskmine brutokuupalk kliinilise psühholoogi ametialal tervishoius võrdluses Eestis keskmisega (vastava aasta märtsis)
3.7.2. Arengusuundumuste mõju hõivele
Vaimse tervise valdkonna töötajate fookuses on osutada patsiendi vaimse tervisega seotud abi. Valdkond hõlmab tervishoiuteenuseid osutavaid psühhiaatreid ja kliinilisi psühholooge, sotsiaalhoolekandes abi osutavaid psühholooge, loov- ja tegevusterapeute, haridusvaldkonnas ja töökeskkonnas edendustööga tegelevaid või nõustavaid kooli- ja tööpsühholooge ning vabaturutingimustes tegutsevaid psühhoterapeute, psühholooge jt vaimse tervise spetsialiste.
Ravikindlustusest rahastatavas tervishoius valitseb vaimse tervise valdkonnas arvestatav töötajate nappus – puudu on nii psühhiaatreid, kliinilisi psühholooge kui ka vaimse tervise õdesid. Ka WHO 2023. aasta aruandes on rõhutatud, et psühholoogide puudus on järjest suurem murekoht. Vähene vaimse tervise spetsialistide arv takistab ennetustegevuse laienemist ning vaimse tervise probleemide varajast märkamist ja õigeaegset juurdepääsu kvaliteetsele teenusele. (Kasekamp et al 2023)
Eestis on järjekorrad kliiniliste psühholoogide vastuvõtule oluliselt pikemad kui lähiriikides. Eriala ekspertide hinnangul võiks olla kliinilisi psühholooge Eestis kaks kuni kolm korda rohkem.
Ka perearstid kinnitavad, et vaimse tervise probleemidega patsientide hulk on kasvutrendis. Perearstidel on võimalus rahastada kliinilise psühholoogi teenust ning viimase kümne aastaga on laienenud peamise töökohaga perearstiabiasutustes rakenduvate kliiniliste psühholoogide hulk. Kuid kuna teraapiafondi finantsmudel jätab ravivajaduse potentsiaalse alahindamise korral finantsriski perearsti õlgadele, on seni kasutatud teraapiafondi üsna tagasihoidlikult.
Demograafilised muutused. 65-aastaste ja vanemate inimeste arv suureneb 2022.–2033. aastal 33 000 inimese võrra. Vanemates vanuserühmades on rohkem vaimse tervisega seotud probleeme (nt dementsus, Alzheimeri tõbi, üksildus, depressioon, ärevushäired vm). Vananev elanikkond suurendab nõudlust geriaatrilise neuropsühholoogia järele.
Muutused väärtushinnangutes. Inimeste teadlikkus psühhikahäiretest on tõusnud ning see trend jätkub, eriti noorte hulgas, kellel on abiotsimisvalmidus kasvanud. Vaimne tervis muutub ühiskonnas olulisemaks ja depressiooni hakatakse nägema haigusena, mille puhul on abi otsimine tavapärane ja vajalik. Parem vaimse tervise probleemide diagnoosimine kasvatab teenusvajadust.
Kliinilised psühholoogid väärtustavad sarnaselt teiste kutsealade esindajatega üha rohkem oma vaba aega ning eelistavad töötamist osalise koormusega. Eeskätt on seda trendi märgata nooremates vanuserühmades ja haigla töötajate hulgas.
COVID-19 pandeemiast tingitud isolatsioon mõjus elanike vaimsele tervisele. Depressioonisümptomitega inimeste osakaal on 2022. aastal vähemalt 20% kõrgem kui enne pandeemiat ja mõnel juhul üle kahe- või kolmekordne. Pidevalt kõrge vaimse negatiivse stressi (distressi) tase pärast pandeemiat võib peegeldada mitme kriisi kokkulangemist: elukalliduse kriis, kliimakriis ja geopoliitilised pinged.
Ka Forbes’i ülevaates (Marr, 2023) on ühe olulise trendina rõhutatud, et COVID-19 pandeemia tõi esile vaimse ja füüsilise heaolu vahelised tihedad seosed ning vajaduse tervikliku lähenemise järele. Märgitud on, et üha enam on näiteid, kus vaimse tervise probleemid mõjutavad füüsiliste tervisehäirete ravi ja taastumist. Samuti on tõdetud suurenenud tähelepanu esmatasandil vaimse tervise probleemidega tegelemisele.
Edendus- ja ennetustegevus. Suurem edendus- ja ennetustegevus toetab vaimse tervise probleemide varajast märkamist, mis omakorda vähendab keerukamate juhtumite esinemist, kuid võib suurendada teenusvajadust. Alates 2018. aastast on tööandjad vabastatud tulumaksu ja sotsiaalmaksu tasumisest teatud lisahüvede eest, mis on suunatud nende töötajate tervise parandamisele. See maksuvabastus kehtib mh kliinilise psühholoogi teenustele. Alates 1. jaanuarist 2023 kehtib selliste hüvede puhul piirang 100 eurot töötaja kohta kvartalis.
Ränne. Ukraina sõjapõgenike saabumine Eestisse on suurendanud rahvaarvu umbes 32 500 inimese võrra. Enamik neist lisandus Tallinnasse (15 800), Tartusse (3000), Pärnusse (1500) ja Kohtla-Järvele (850). Märgatav osa uutest elanikest lisandus Maardu linna (730; 4,7%). Ukraina sõjapõgenike vajadus vaimse tervise teenuste järele võib olla märgatavalt suurem kui Eesti elanikel keskmiselt.
3.7.3. Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Arvestades eelnevas peatükis (3.7.2) kirjeldatud arengusuundumuste koosmõju, võiks tervishoiuasutustes kliinilise psühholoogina hõivatud inimeste arvu kümne aasta perspektiivis ees oodata märkimisväärne, kuni 50% kasv – 180-lt töötajalt aastal 2023 ligi 280-ni aastaks 2033. (vt tabel L4.1)
Kliiniliste psühholoogide ametialal kujunes pensioniealiste erialasest tööst loobumise mediaanvanuseks TÖR-i 2019.–2023. aasta andmete alusel 69 eluaastat. Eeldusel, et tegelik vanuse tõttu erialaselt töölt kõrvale jäämise iga püsib viimase viie aasta tasemel ka tulevikus, võetakse siinkohal asendusvajaduse arvutamisel arvesse, et aastaks 2033 jõuab sellesse vanusesse ja vajaks asendamist umbes 30 pensioniealist töötajat. Juhul kui ametiala esindajate tööturukäitumises võrreldes aastatega 2019–2023 süsteemseid muutusi ei ilmne, vajaks kümne aasta jooksul lisaks vanuse tõttu erialasest tööst loobujatele asendamist veel umbes 110 töötajat, et korvata parimas tööeas spetsialistide negatiivset tööjõuvoolavusiivet.
Seega vajadus uute töötajate järele kliiniliste psühholoogide ametialal tervishoius kuni aastani 2033, mis võimaldaks katta nii potentsiaalse erialasest tööst loobujate hulga, arvestades praeguste töötajate vanusstruktuuri ja tööjõuvoolavuse mustreid lähiminevikus, kui ka vajaduse kasvatada kliiniliste psühholoogide arvu tervishoius, ulatuks järgneva kümne aasta peale kokku umbes 230 inimeseni. (vt tabel L4.1) Sellest hinnanguliselt 13% kuluks pensionile jääjate asendamiseks, 47% parimas tööeas spetsialistide tööjõuvoolavuse katteks ja 41% töökohtade arvu kasvatamiseks.
Prognoositav lõpetajate arv kliinilise psühholoogi erialal järgneva kümne aasta jooksul kokku võiks hinnanguliselt olla kuni 130, kuid kui arvestada sinna juurde tervishoius rakendumise tõenäosust, jääb tööjõuvajaduse (230) ja koolituspakkumise (120) vahe kümne aasta perspektiivis siiski umbes 110 inimese võrra miinusesse.
Uuringu autorite hinnangul võiks kaaluda kliinilise psühholoogi kutseaastale vastuvõetute arvu kahekordistada – senise 15 õppija asemel võiks vastuvõtt ulatuda kuni 30 inimeseni igal aastal. Arvestades eelkirjeldatud arengusuundumuste mõju, võib ka pealtnäha arvestatava 50% kasvumäära rakendamine kliinilise psühholoogina hõivatute praegusele arvule olla tuleviku teenusvajaduse katmiseks ebapiisav.
3.8. Logopeedid, audioloogid tervishoiuasutustes
Logopeed on tippspetsialist, kelle töö on hinnata, kujundada ja/või taastada kliendi/patsiendi kommunikatsioonivõimet ja neelamisfunktsiooni ning ennetada häiret. Logopeed nõustab ja teeb koostööd kommunikatsiooni- ja/või neelamishäirega isiku, tema lähedaste ja teiste erialade spetsialistidega. Logopeedilise töö eesmärk on aidata kliendil/patsiendil (re)integreeruda igapäevaellu ja säilitada või tõsta tema elukvaliteeti. Suurem osa logopeedidest töötab haridus- ja sotsiaalhoolekandesüsteemis.
Tervishoiuvaldkonnas tegutsevad logopeedid peamiselt taastusravis, kus lisaks kõne- ja keelehäiretele tegelevad hääle- ja neelamishäirete diagnoosimise ja teraapiaga. Logopeedi tuge võidakse rakendada ka neuroloogias ja pediaatrias. Lastele suunatud arendusravi kontekstis töötavad logopeedid sageli lastepsühhiaatrilistes meeskondades.
Tervishoiuteenuste korraldamise seaduse põhjal loetakse kõik esmatasandi põhiteenuseid osutavad spetsialistid tervishoiutöötajateks. 2022. aastal viidi seadusesse sisse muudatus, mille põhjal on ka logopeed tervishoiutöötajaga võrdsustatud, kui ta osutab ravi ning on registreeritud tervishoiukorralduse infosüsteemis.
Audioloogid on spetsialistid, kes osalevad kuulmishäirete diagnoosimises, ravis ja rehabilitatsioonis. Audioloog teeb multidistsiplinaarset koostööd kõrva-nina-kurguarstide, psühholoogide, logopeedide ja teiste erialade spetsialistidega.
Ametite klassifikaatoris on logopeedid ja audioloogid hõlmatud ühte gruppi „audioloogid ja logopeedid“ (2266).
Tervishoiuvaldkonnas oli 2023. aasta novembris TAI andmetel mõlema kutseala (logopeedid ja audioloogid) esindajate koguarv 127. Ekspertide hinnangul on nende hulgas umbes 20 audioloogi ja kuus kliinilist audioloogi.
Logopeedina töötamine eeldab magistritasemel erialast kõrgharidust – seda on võimalik omandada Tartu Ülikoolis eripedagoogika ja logopeedia magistriõppekaval. Sisse astudes tuleb valida logopeedia eriala, millel õppima asumise eeldus on erialane (logopeedia ja eripedagoogika) bakalaureuse kraad või Tartu Ülikooli eripedagoogika ja logopeedia bakalaureuseeksamil põhineva sisseastumiseksami sooritamine. Õppekava läbimise järel saab õppe lõpetanu koos diplomiga logopeedi 7. taseme kutse, mis tõendab valmisolekut teha erialast tööd kõigis logopeediteenust vajavates organisatsioonides (tervishoid, haridus, rehabilitatsioon). Välja on töötatud logopeedi (tasemed 7 ja 8) kutsestandardid. Kehtiv logopeedi 8. tase kutse oli 2024. aasta mais 15-l ja 7. tase 98 inimesel. Kutset annavad Eesti Logopeedide Ühing (tasemed 7 ja 8) ja Tartu Ülikool (tase 7).
Audioloogi erialast õpet Eestis ei ole, kuid on audioloogiale spetsialiseerunud kõrva-nina-kurguarste, õdesid, logopeede ja ka näiteks insenertehniliste erialade esindajaid. Praegu saab audioloogiaalast väljaõpet omandada vaid välisriikides (magistriõppe programmides). TAI kogutav statistika liigitab siinjuures kõik erialale spetsialiseerunud arstid ja õed nende kutsealade esindajate, mitte audioloogide hulka. OSKA 2017. aasta tervishoiuvaldkonna uuringus on märgitud vajadust hinnanguliselt kuni saja audioloogi järele.
3.8.1. Hetkeolukord
TAI andmetel töötas 2023. aastal Eesti tervishoiuasutustes logopeedi või audioloogina umbes 130 inimest. Viimase kümne aasta jooksul kokku on ametiala esindajate arv kasvanud peaaegu kahekordseks, nende täisajale taandatud koormus veelgi rohkem. Silmatorkav vahe töötajate hulga ja kogukoormuse vahel viitab ilmselt osakoormusega töötamise ulatuslikule levikule. Viimase kümne aasta jooksul on logopeedide ja audioloogide arv tervishoius kasvanud kiiremini kui rahvaarv – viielt üheksani 100 000 elaniku kohta. (vt joonis 28)
Joonis 28. Logopeedide või audioloogidena töötavate isikute arv, tegelikult täidetud ametikohtade arv (kõik eelnevad vasakul teljel) ja töötavate isikute arv 100 000 elaniku kohta (paremal teljel) 2013–2023
Tervishoius rakenduvad logopeedid ja audioloogid on valdavalt naised, keskmine vanus on 45,4 aastat, alla 45-aastaseid on 45% ja 65-aastaseid või vanemaid 7%. (vt joonis 29) Järgneva kümne aasta jooksul jõuab pensioniikka veidi üle viiendiku praegu praktiseerivatest logopeedidest ja audioloogidest.
Joonis 29. Audioloogid ja logopeedid soo ja vanuse järgi, 2023
Logopeedide ja audioloogide keskmine brutokuupalk tervishoius oli 2023. aasta märtsis 2313 eurot ehk 28% võrra Eesti keskmisest näitajast (1810 eurot) kõrgem. Viimasel kolmel vaatlusalusel aastal on ametiala keskmine töötasu kasvanud samas tempos Eesti keskmise brutokuupalgaga (24%). (vt joonis 30).
Joonis 30. Audioloogide ja logopeedide keskmine brutokuupalk tervishoius võrdluses Eestis keskmisega (vastava aasta märtsis)
3.8.2. Arengusuundumuste mõju hõivele
Taastusravi valdkonna tööjõud hõlmab väga erinevaid kutsealasid. Sageli tegutsevad kutsealade esindajad üheskoos multidistsiplinaarse taastusravimeeskonnana, kuhu kuuluvad enamasti taastusarst, füsioterapeut, psühholoog, tegevusterapeut, taastusravi õde, hooldustöötajad ja tervishoiu sotsiaaltöötaja. Tulenevalt patsiendi spetsiifilistest vajadustest võib meeskonda lisanduda teise eriala arst ning logopeed. (Kutsekoda, OSKA 2017)
WHO 2023. aasta aruandes on rõhutatud, et logopeedide puudus on järjest suurem murekoht. Vähene spetsialistide arv takistab ennetustegevuse laienemist ning probleemide varajast märkamist ja õigeaegset juurdepääsu kvaliteetsele teenusele. (Kasekamp et al 2023).
Kutseala esindajate hinnangul on tervishoiuasutustes logopeedide puuduse üks põhjus kunagine tagasihoidlik koolituskohtade arv. Töötingimusi võrdsustamata puudub logopeedidel motivatsioon tervishoiusektoris tööle asuda. Logopeedide palgad ei ole fikseeritud (neid ei ole tervishoiutöötajate kollektiivleppesse kaasatud), mistõttu erinevad logopeedide palgad ka eri tervishoiuasutustes. Kokku vajab leppimist nii logopeedide koormus- kui ka karjäärimudel. Kutseala esindajate hinnangul on sage, et logopeedid loobuvad erialasest tööst või suunduvad teise valdkonda (nt haridusse, erasektorisse). Sageli eelistatakse töötada osakoormusega.
Demograafilised muutused. Elanikkonna vananemine võib suurendada nõudlust logopeedide järele, kes tegelevad tööealiste ja eakate patsientidega (kellel on näiteks neelamishäire või kognitiiv-kommunikatiivne puue). Samuti kasvatavad logopeedia teenuse vajadust paremad ravitulemused (nt insuldist paranemine). Kuigi noorematesse vanuserühmadesse kuulujate arv Eestis väheneb, suureneb nõudlus väikelaste teenusvajaduse osas. Paremate tulemuste saavutamiseks on vaja järjest varasemas eas tegeleda laste kõne arendamisega, mis kasvatab nõudlust väikelastele spetsialiseerunud logopeedide järele. Näiteks on lisandunud logopeedi töövaldkonda intellektihäirega lapsed, kellele varasematel aastakümnetel pakuti vaid eripedagoogi tuge. Lisaks suudetakse tänu meditsiini arengule päästa järjest suuremal hulgal patsiente, kellele on vaja pakkuda logopeedilist tuge (nt enneaegsed, tõsiste sünnitraumadega lapsed, trauma- või insuldijärgsed ja progresseeruvate haigustega patsiendid).
Sisseränne. Seoses rändega on järjest olulisem töö logopeedilist tuge vajavate mitmekeelsete ja eesti keelt mittevaldavate inimestega. Eri kultuuri- ja keeleruumist pärit inimestele logopeedilise toe pakkumine eeldab logopeedidelt lisapädevust. Eestis napib logopeede, kellel on keeleoskusest tulenev pädevus töötada patsientidega, kelle kodune keel ei ole eesti ega vene, vaid on näiteks inglise keel. Eestis on tööl vene keeles teenuseid osutavaid (muus riigis erialase väljaõppe läbinud) logopeede, kuid mitte kõigi kvalifikatsioon ei ole nõuetele vastav. Üha olulisem on mujal õppinud logopeedide kvalifikatsioonide õiglane ja nõuetele vastav võrdlemine ja hindamine.
Tehnoloogilised arengud võimaldavad logopeedidel kasutada digitaalseid tööriistu ja rakendusi logopeedilises teraapias. See võib muuta teraapia tõhusamaks ja kättesaadavamaks ning suurendada nõudlust logopeedide järele, kes on valmis kasutama uusi tehnoloogiaid oma praktikas – näiteks laialdasemalt täpsemat diagnostikat võimaldavaid uuringuid FEES ja MBS , erinevaid tõenduspõhiseid teraapiameetodeid neelamishäirete, häälehäirete diagnostikas jt.
Muutused väärtushinnangutes. Üha suurem teadlikkus kõnehäiretest ja nende mõjust igapäevaelule on suurendanud nõudlust logopeedide teenuste järele nii laste kui ka täiskasvanute seas. Lapsevanemate teadlikkus varajasest arengust ja arendamise võimalustest on tänu infoajastule kasvamas. Varajane sekkumine kõnehäirete korral on oluline ja muutub üha tavapärasemaks, et ennetada edasisi arenguprobleeme. Selle tulemusena võib suureneda nõudlus logopeedide järele lasteaias ja koolis ning ka varajase sekkumise programmides.
3.8.3. Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Arvestades eelnevas peatükis (3.8.2) kirjeldatud arengusuundumuste koosmõju, võiks tervishoiuasutustes logopeedi ja audioloogina hõivatud inimeste arvu kümne aasta perspektiivis ees oodata mõõdukas, kuni 20% kasv – 130 töötajalt aastal 2023 ligi 150-ni aastaks 2033. (vt tabel L4.1)
Logopeedide ja audioloogide ametialal kujunes pensioniealiste erialasest tööst loobumise mediaanvanuseks TÖR-i 2019.–2023. aasta andmete alusel 71 eluaastat. Eeldusel, et tegelik vanuse tõttu erialaselt töölt kõrvale jäämise iga püsib viimase viie aasta tasemel ka tulevikus, võetakse siinkohal asendusvajaduse arvutamisel arvesse, et aastaks 2033 jõuab sellesse vanusesse ja vajaks asendamist veidi alla 20 pensioniealise töötaja. Juhul kui ametiala esindajate tööturukäitumises võrreldes aastatega 2019–2023 süsteemseid muutusi ei ilmne, vajaks kümne aasta jooksul lisaks vanuse tõttu erialasest tööst loobujatele asendamist veel umbes 70 töötajat, et korvata parimas tööeas spetsialistide negatiivset tööjõuvoolavusiivet.
Seega vajadus uute töötajate järele logopeedide ja audioloogide ametialal tervishoius kuni aastani 2033, mis võimaldaks katta nii asendusvajaduse (arvestades hõivatute vanusstruktuuri ja tööjõuvoolavuse mustreid lähiminevikus) kui ka vajaduse kasvatada audioloogide ja logopeedide arvu tervishoius, ulatuks järgneva kümne aasta peale kokku umbes 110 inimeseni. (vt tabel L4.1) Sellest hinnanguliselt 16% kuluks pensionile jääjate asendamiseks, 61% parimas tööeas spetsialistide tööjõuvoolavuse katteks ja 23% töökohtade arvu kasvatamiseks.
Prognoositav koolilõpetajate arv järgneva kümne aasta jooksul kokku võiks hinnanguliselt olla veidi üle 160, kuid kui arvestada ka varasemate lõpetajate-kohortide tööturukäitumistel põhinevat rakendumismäära ehk tõenäosust rakenduda Eestis tervishoius (2023. aastal oli TÖR-i ja EHIS-e koondandmestiku alusel 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna Eestis tervishoius rakendujate osatähtsus 19%), jääb tööjõuvajaduse (108) ja koolituspakkumise (31) vahe kümne aasta perspektiivis siiski umbes 77 inimese võrra miinusesse. Koolituspakkumine on piisav, et asendada vanuse tõttu lahkujaid ning kasvatada hõivatute arvu, kuid ei kata ära parimas tööeas spetsialistide negatiivset tööjõuvoolavusiivet (ametialale saabujate ja lahkujate vahe tervishoius). Kutseala esindajate hinnangul on sage, et logopeedid loobuvad erialasest tööst või suunduvad teise valdkonda (nt haridusse, erasektorisse).
Uuringu autorite hinnangul võiks kaaluda võimalusi õppekohtade arvu suurendada ning samuti vajaks ülevaatamist ja kokku leppimist nii logopeedide koormus- kui ka karjäärimudel.
3.9. Bioanalüütikud tervishoiuasutustes
Bioanalüütik töötab laborites, kus uuritakse organismi seisundit ning organite, kudede, rakkude ja molekulide ehitust ja funktsiooni, mikrobioloogilist kooslust ja inimorganismi mõjutavaid tegureid. Bioanalüütiku ülesanne on uurida koeproove, kehavedelikke, teha kindlaks organismi tervislik seisund ja monitoorida patsiendi ravi kulgu.
Ametite klassifikaatoris liigituvad bioanalüütikud gruppi „meditsiini- ja patoloogialaborite tehnikud“ (3212). Haiglates on bioanalüütiku ametinimetusega sageli samatähenduslik „laborant“. TAI andmetel töötas bioanalüütikuna 2023. aasta lõpus 646 ning meditsiini- ja patoloogialaborite tehnikuna 88 inimest. Analüüsis käsitletakse meditsiini- ja patoloogialaborite tehnikuid samaväärsetena bioanalüütikutega, mistõttu on bioanalüütikute arvestuslik koguarv nimetatud arvude summa – 719.
Bioanalüütikuks saab õppida Tartu Tervishoiu Kõrgkoolis rakenduskõrgharidusõppe õppekaval, õppe kestus on 3,5 aastat. Välja on töötatud bioanalüütiku (tasemed 6 ja 7) kutsestandardid , kutse andja on Eesti Bioanalüütikute Ühing. Bioanalüütiku (tase 6) esmase kutse andja on Tartu Tervishoiu Kõrgkool. 2022. aasta veebruaris on bioanalüütiku kutse selle alusel antud 12 inimesele.
2024.aasta mai seisuga oli kehtivaid 6. tasemele vastavaid kutseid väljastatud kaheksale ja 7. tasemele vastavaid kutseid neljale inimesele.
3.9.1. Hetkeolukord
TAI andmetel töötas Eesti tervishoiuasutustes 2023. aastal bioanalüütikuna umbes 735 inimest. Viimase kümne aasta jooksul on ametiala esindajate arv suurenenud kokku veidi üle viiendiku, nende täisajale taandatud kogukoormus seevastu vähem. Suurenev vahe töötajate arvu ja koormuse vahel viitab ilmselt varasemaga võrreldes osakoormusega töötamise leviku laienemisele. Kuni aastani 2020 kasvas bioanalüütikute arv tervishoius kiiremini kui rahvaarv – 47-lt 58-ni 100 000 elaniku kohta, kuid sealt edasi pöördus langusesse ning stabiliseerus kahel viimasel aastal 53 juures. (vt joonis 31)
Joonis 31. Bioanalüütikuna töötavate isikute arv, tegelikult täidetud ametikohtade arv ning ületundidest tulenev täidetud ametikohtade arv (kõik eelnevad vasakul teljel) ja töötavate isikute arv 100 000 elaniku kohta (paremal teljel) 2013–2023
Tervishoius rakenduvad bioanalüütikud on valdavalt naised, keskmine vanus on 45,5 aastat, alla 45-aastaseid on 49% ja 65-aastaseid või vanemaid 10%. (vt joonis 32) Järgneva kümne aasta jooksul jõuab pensioniikka 29% praegu praktiseerivatest bioanalüütikutest.
Joonis 32. Bioanalüütikud soo ja vanuse järgi, 2023
Bioanalüütikute keskmine brutokuupalk oli 2023. aasta märtsis 2205 eurot ehk 22% võrra Eesti keskmisest näitajast (1810 eurot) kõrgem. Viimasel kolmel vaatlusalusel aastal on keskmine brutokuupalk riigis kasvanud kiiremini kui bioanalüütikute töötasu (24% vs. 14%). (vt joonis 33).
Joonis 33. Keskmine brutokuupalk bioanalüütiku ametialal võrdluses Eestis keskmisega (vastava aasta märtsis)
3.9.2. Arengusuundumuste mõju hõivele
Tervishoiupoliitika ja -finantseerimise muutused võivad mõjutada bioanalüütikute tööhõivet – suurenev surve tervishoiukulude kokkuhoiuks võib soodustada tõhusamate ja kuluefektiivsemate diagnostiliste meetodite kasutuselevõttu.
Ekspertide hinnangutele tuginedes on bioanalüütikuid haiglatesse endiselt juurde vaja, eriti patoloogiaalaste uuringute tegemiseks. Samas märkisid haiglate esindajad, et bioanalüütikute põud on mõnevõrra leevenemas. Nõudluse tekitamise üks oluline märksõna on „sõeluuringud“. Bioanalüütikute (ka õdede) tööaja tõhusamale kasutamisele aitab kaasa näiteks verevõtutehnikute rakendamine ülesannete täitmisel, mis ei eelda nii põhjalikku õpet, kui seda on bioanalüütiku väljaõpe. Tervishoiukõrgkooli ja haiglate koostöös on lõpetanud esimene rühm verevõtutehnikuid ning plaanitakse sellega jätkata.
Uute haiguste ja pandeemiate mõju. Nagu COVID-19 pandeemia näitas, võivad uued haiguspuhangud meditsiiniliste testide nõudlust kiiresti muuta. Esirinnas on just bioanalüütikud, kui on vaja kiiresti välja töötada ja rakendada uusi diagnostilisi teste.
Elanikkonna vananemine ja krooniliste haiguste suurenev esinemissagedus võivad suurendada laboratoorsete analüüside mahtu. Samal ajal toimub lihtsamate analüüside pidev automatiseerimine, mis võib omakorda vähendada tööjõuvajadust.
Tehnoloogia areng. Laborimeditsiini valdkonnas on tehnoloogia areng keskendunud automatiseerimisele ja erinevate metoodikate integreerimisele. Kuigi on laienenud bioanalüütikute roll ja kasvanud analüüside maht, toimub järjepidevalt lihtsamate analüüside automatiseerimine, mis vähendab tööjõuvajadust. Tehnoloogia pidev areng eeldab uute oskuste omandamise vajadust. Andmete ulatuslikum kasutamine ja geneetiliste tehnoloogiate areng võimaldavad personaalmeditsiinil kiiresti kasvada. See tähendab vajadust bioanalüütikute järele, kes on spetsialiseerunud spetsiifilistele valdkondadele, nagu bioloogilised markerid, diagnostilised testid jm.
Muutused väärtushinnangutes. Suurenev terviseteadlikkus võib suurendada nõudlust tervishoiuteenuste ja seega ka laboratoorsete analüüside (erinevate testide ja analüüside) järele. Kasvab nõudlus personaliseeritud meditsiini järele, mis põhineb individuaalsetel geneetilistel profiilidel – see areng suurendab vajadust bioanalüütikute järele, kes oskavad töötada keeruliste geneetiliste testide ja andmete analüüsiga. Keskkonnateadlikkuse kasv linnalistes piirkondades võib suunata bioanalüütika valdkonda rohkem keskenduma keskkonnaseirele ja -analüüsidele ning suurendada vajadust bioanalüütikute järele, kes on spetsialiseerunud keskkonnaproovide analüüsimisele.
3.9.3. Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Prognoosi kohaselt püsib bioanalüütikute hõive järgneval kümnendil umbes praegusel tasemel, 730 töötaja juures. (vt tabel L4.1) Arvestades bioanalüütiku ametiala esindajate mediaanvanust erialasest hõivest lahkumisel pensionieas (TÖR-i 2019.–2023. aasta andmete põhjal 68 eluaastat) ning parimas tööeas spetsialistide positiivset tööjõuvoolavusiivet (ametialale sisenejate ja lahkujate vahe bioanalüütiku eriala lõpetajaid ja pensioniealisi arvestamata, TÖR-i 2019.–2023. aasta andmete põhjal), vajaks järgneva kümne aasta jooksul kokku asendamist umbes 16% praegusest hõivatute hulgast ehk ligi 120 inimest. (vt tabel L4.1) Eeldusel, et parimas tööeas spetsialistide tööjõuvoolavuse muster püsib samasugune nagu viimasel viiel aastal ehk umbes samas suurusjärgus positiivne (bioanalüütikud on üks vähestest tervishoiu kutsealadest, kus rakenduvad ka teiste erialade lõpetajad hoolimata asjaolust, et kutseala esindajad eelistaksid bioanalüütiku õppe lõpetajaid), võimaldaks see katta vanuse tõttu lahkujate asendamise vajaduse umbes 30% ulatuses.
Prognoositav lõpetajate arv bioanalüütiku erialal kümneaastase prognoosiperioodi jooksul kokku võiks hinnanguliselt olla umbes 150, kuid kui arvestada varasemate kohortide tööturukäitumist ja eeldada, et uute koolilõpetajate puhul jääb tõenäosus rakenduda Eesti tervishoius ka tulevikus üldjoontes samaks (2023. aastal oli TÖR-i ja EHIS-e koondandmestiku alusel 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna Eestis tervishoius rakendujate osatähtsus 57%), võiks arvestada umbes 90 uue erialase ettevalmistusega ametialale sisenejaga.
Kõrvutades kümne aasta perspektiivis vajadust uue tööjõu järele (120) bioanalüütiku eriala lõpetajatel põhineva prognoositava koolituspakkumisega (90), näeme, et aastaks 2033 jääks tööjõuvajaduse ja koolituspakkumise vahe siiski umbes 30 inimese võrra miinusesse. Juhul kui lõpetajate erialase rakendumise määr Eesti tervishoius kasvaks 60% lähistelt umbes 80%-ni, piisaks sellest tööjõuvajaduse katmiseks, isegi kui ka parimas tööeas ametialale sisenejate ja sealt lahkujate suhe püsib viimase nelja aasta tasemel negatiivsena. Uuringu autorite hinnangul võiks õppesse vastuvõetute arv jääda praegu kokkulepitud tasemele, lõpetajate erialasele tööle rakendumine Eesti tervishoius vajaks täiendavat analüüsi ja vajaduse korral toetamist.
3.10. Radioloogiatehnikud
Radioloogiatehnikud on tervishoiuspetsialistid, kelle põhiülesanne on teha radiodiagnostilisi ja radioterapeutilisi protseduure (sh nt kiiritusravi) ning tagada nende ajal ohutus ja turvalisus (Mets ja Veldre, 2017). Radioloogiatehnikud võivad töötada iga tasandi tervishoiuasutuse radioloogiateenistuses. Ametite klassifikaator ISCO-08 ei erista radioloogiatehnikuid eraldi kutsealana, vaid hõlmab nad gruppi „meditsiiniliste kuvamis- ja raviseadmete tehnikud“ (3211).
TAI statistika kohaselt töötas 2023. aasta novembris tervishoiuasutustes 401 radioloogiatehnikut.
Radioloogiatehnikuks on võimalik õppida Tartu Tervishoiu Kõrgkoolis 3,5-aastasel rakenduskõrgharidusõppe õppekaval ja jätkata õpinguid samas kõrgkoolis radiograafia magistriõppes. Kaheaastane radiograafia magistriõppekava on mõeldud radioloogiatehnikutele, kes töötavad või soovivad alustada tööd kiiritusravi valdkonnas. Kõrgkool pakub magistriõpet radiograafias koostöös Soome Metropolia Rakenduskõrgkooli, Leedu Klaipeda Ülikooli, Tartu Ülikooli ja Tartu Ülikooli Kliinikumiga ning õppekaval hakkavad õpetama ka Dublini Ülikooli Trinity Kolledži õppejõud . Välja on töötatud radioloogiatehniku (tasemed 6 ja 7) kutsestandardid, kutse andja on Eesti Radioloogiatehnikute Ühing, radioloogiatehniku (tase 6) esmase kutse andja Tartu Tervishoiu Kõrgkool. 2024. aasta mais oli kehtiv radioloogiatehniku kutse väljastatud 20 inimesele.
3.10.1. Hetkeolukord
TAI andmetel töötas 2023. aastal Eesti tervishoiuasutustes radioloogiatehnikuna umbes 400 inimest. See on 14% võrra enam kui 2013. aastal. Töötajate arv kasvas kuni 2018. aastani, sealt edasi on olnud aasta-aastalt väike, kuid stabiilne langus. Sarnane dünaamika ilmneb ka radioloogiatehnikute kogukoormuse ja per captia suhtarvu puhul, mis on praegu veel suuremad, kui kümme aastat tagasi, kuid liiguvad alates 2019. aastast languskursil. (vt joonis 34)
Joonis 34. Radioloogiatehnikuna töötavate isikute hõive näitajad aastatel 2013–2023
Radioloogiatehnikutest 85% on naised, mehi on proportsionaalselt enam nooremates vanuserühmades. Hõivatute keskmine vanus on 43,4 aastat, neist alla 45-aastaseid on 60% ja 65-aastaseid või vanemaid 12%. (vt joonis 35) Järgneva kümne aasta jooksul jõuab pensioniikka 23% praegu radioloogiatehnikuna hõivatutest.
Joonis 35. Radioloogiatehnikud soo ja vanuse järgi, 2023
Radioloogiatehnikute keskmine brutokuupalk oli 2023. aasta märtsis 2799 eurot ehk 55% võrra Eesti keskmisest näitajast (1810 eurot) kõrgem. Viimasel kolmel vaatlusalusel aastal on radioloogiatehnikute ametiala keskmine töötasu kasvanud kiiremini kui keskmine brutokuupalk riigis (34% vs. 24%). (vt joonis 36). Tegemist on konkurentsitult kiireima palgakasvuga uuringusse hõlmatud tervishoiu kutsealade võrdluses.
Joonis 36. Keskmine brutokuupalk radioloogiatehniku ametialal võrdluses Eestis keskmisega (vastava aasta märtsis)
3.10.2. Arengusuundumuste mõju hõivele
OSKA 2017. aasta tervishoiuvaldkonna uuringus viitasid valdkonna eksperdid vajadusele radiograafia spetsialistide järele kiiritusravis, nukleaarmeditsiinis, kompuutertomograafias ja ultrahelis. See vajadus tulenes eelkõige radioloogide vähesusest, uuringute ja ravivajaduse suurenemisest ning EL-i nõuete muutmisest. Siinse uuringu raames hindasid eksperdid olukorda radioloogiatehnikutega haiglates heaks. Mõningast tööjõuvajadust kasvatasid sõeluuringud ja tõrked kasutusel oleva tehnikaga; praeguseks on tehnoloogiaprobleemid suuresti lahenenud. Olukorra paranemisele aitas kaasa ka vastuvõtu suurendamine radioloogiatehnikute õppesse.
Muutused väärtushinnangutes. Kasvav terviseteadlikkus ühiskonnas võib suurendada nõudlust ennetava meditsiini ja varajase diagnoosimise järele. See tähendab rohkem regulaarseid tervisekontrolle, sh rohkem uuringuid.
Ennetustegevus. Elanikkonna osalemine sõeluuringutes haiguste varajaseks avastamiseks suurendab radioloogiatehnikute vajadust.
Elanikkonna vananemine ja krooniliste haiguste suurenev esinemissagedus võivad suurendada vajadust diagnostiliste teenuste järele. Vanemad inimesed vajavad sagedamini meditsiinilist sekkumist, mis suurendab nõudlust radioloogiatehnikute järele. Krooniliste haiguste, nagu vähk ja südamehaigused, suurenev esinemissagedus tõstab diagnostiliste protseduuride vajadust. Radioloogiatehnikud on olulised, et neid haigusi varakult avastada ja jälgida.
Urbaniseerumine. Tervishoiuteenuste koondamine suurematesse keskustesse võib suurendada nõudlust radioloogiatehnikute järele suurtes haiglates, samal ajal vähendades töövõimalusi väiksemates maakonnahaiglates.
Tehnoloogia areng. Radioloogias on diagnostiline aparatuur muutunud järjest täpsemaks. Uued ja arenenud meditsiinitehnoloogiad, nagu mobiilsed radioloogiateenused, digitaalne pildistamine, 3D-printimine ja tehisintellekti kasutamine diagnostikas, mõjutavad radioloogiatehnikute tööd. Tehnoloogia areng võib vähendada vajadust rutiinsete ülesannete järele, kuid samal ajal suurendada vajadust tehnikute järele, kes oskavad neid keerukaid süsteeme kasutada ja hooldada.
3.10.3. Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Arvestades eelnevas peatükis (3.10.2) kirjeldatud arengusuundumuste koosmõju, võiks radioloogiatehnikuna hõivatud inimeste arvu kümne perspektiivis ees oodata väike, kuni 10% kasv – 400 töötajalt aastal 2023 ligi 440-ni aastaks 2033. (vt tabel L4.1)
Radioloogiatehniku ametialal kujunes pensioniealiste erialasest tööst loobumise mediaanvanuseks TÖR-i 2019.–2023. aasta andmete alusel 72 eluaastat. Eeldusel, et tegelik vanuse tõttu erialaselt töölt kõrvale jäämise iga püsib viimase nelja aasta tasemel ka tulevikus, vajaks aastaks 2033 asendamist umbes 65 pensioniealist töötajat ehk umbes 16% 2023. aastal radioloogiatehnikuna rakendujatest.
Eeldades, et radioloogiatehnikute tööturukäitumises võrreldes aastatega 2019–2023 süsteemseid muutusi ei ilmne, vajaks kümne aasta jooksul lisaks vanuse tõttu erialasest tööst loobujatele asendamist veel umbes 60 töötajat parimas tööeas spetsialistide negatiivse tööjõuvoolavusiibe korvamiseks.
Seega vajadus uute töötajate järele radioloogiatehniku ametialal kuni aastani 2033, mis võimaldaks katta nii potentsiaalse erialasest tööst loobujate hulga, arvestades hõivatute praegust vanusstruktuuri ja tööjõuvoolavuse mustreid lähiminevikus, kui ka vajaduse kasvatada radioloogiatehnikute arvu, ulatuks järgneva kümne aasta peale kokku umbes 160 inimeseni. (vt tabel L4.1) See moodustab veidi üle 40% praegusest hõivatute arvust. Tööjõuvajadusest hinnanguliselt 40% kuluks pensionile jääjate asendamiseks, 25% parimas tööeas spetsialistide tööjõuvoolavuse katteks ja 35% töökohtade arvu kasvatamiseks.
Kõrvutades kümne aasta perspektiivis tööjõuvajadust (160) radioloogiatehniku eriala lõpetajatel põhineva prognoositava koolituspakkumisega (220) on näha kümne aasta perspektiivis koolituspakkumise ülekatet 60 inimese võrra.
3.11. Erakorralise meditsiini tehnikud
Erakorralise meditsiini tehnik on spetsialist, kelle tegevuse eesmärk on osutada abi õnnetustes vigastatule ja/või erakorralist meditsiiniabi vajavale patsiendile. Enamasti töötavad erakorralise meditsiini tehnikud kiirabis, kuid neid rakendatakse mõnedes haiglates ka erakorralise meditsiini osakondades assisteerivate spetsialistidena. Kiirabis võivad erakorralise meditsiini tehnikud olla õe asemel brigaadi teiseks või kolmandaks liikmeks (Mets ja Veldre, 2017).
Ametite klassifikaatoris liigituvad erakorralise meditsiini tehnikud gruppi „kiirabitehnikud“ (3258). TAI andmetel töötas 2023. aasta lõpus tervishoiuasutustes 562 kiirabitehnikut ja 155 erakorralise meditsiini tehnikut. Selles uuringus käsitletakse kiirabitehnikut ja erakorralise meditsiini tehnikut samaväärsetena, mistõttu on erakorralise meditsiini tehnikute koguarv nimetatud arvude summa – 700.
Erakorralise meditsiini tehnikuks saab õppida Tallinna ja Tartu Tervishoiu Kõrgkoolis kutseõppe õppekaval kestusega üks aasta. Õpe lõpeb 4. taseme kutseeksamiga. Välja on töötatud erakorralise meditsiini tehniku (tase 4) kutsestandard. Praktikas on omandanud erialase kutsehariduse vaid osa kiirabitehniku ametikohal töötavatest inimestest. Nii töötab kiirabibrigaadi teise liikmena ka kaitseväes parameediku väljaõppe läbinuid. Kiirabibrigaadide kolmandaks liikmeks on kiirabitehnikud-autojuhid, kes on läbinud 400-tunnise väljaõppe, või erakorralise meditsiini tehnikud, kes on läbinud alarmsõidukijuhi koolituse.
3.11.1. Hetkeolukord
Erakorralise meditsiini tehnikute arv on kümne aasta jooksul stabiilselt kasvanud, 450 töötajalt 2013. aastal 720-ni 2023. aastal, kokku 59%. (vt joonis 37) Silma torkab, et kuigi töötajate arv on kasvanud ühtlaselt, on kogukoormust peegeldav näitaja suurenenud kuni 2019. aastani, kuid alates 2021. aastast pöördunud langusele. Samas tehakse praegu kümnenditaguse ajaga võrreldes umbes kolmandiku ulatuses enam ületunde. (vt joonis 37)
Erakorralise meditsiini tehnikute arv Eestis kasvanud kiiremini kui rahvaarv – nende suhtarv on viimase kümne aasta jooksul suurenenud üle 50%, jõudes 2023. aastaks 52-ni 100 000 elaniku kohta. (vt joonis 37)
Joonis 37. Erakorralise meditsiini tehnikuna töötavate isikute hõive näitajad aastatel 2013–2023
Erakorralise meditsiini tehnikud on valdavalt mehed, keskmine vanus on 45,4 aastat, neist alla 45-aastaseid on umbes pool ja 65-aastaseid või vanemaid 6%. (vt joonis 38) Järgneva kümne aasta jooksul jõuab pensioniikka 22% praegu erakorralise meditsiini tehnikuna hõivatutest.
Joonis 38. Erakorralise meditsiini tehnikud soo ja vanuse järgi, 2023
Erakorralise meditsiini tehnikute keskmine brutokuupalk oli 2023. aasta märtsis 1907 eurot ehk 5% Eesti keskmisest näitajast (1810 eurot) kõrgem. Kui kolme viimase aasta jooksul on Eesti keskmine brutokuupalk kasvanud 24%, siis erakorralise meditsiini tehnikutel vaid 3%, mis on madalaim näitaja uuringuga hõlmatud tervishoiu kutsealade võrdluses. (vt joonis 39).
Joonis 39. Keskmine brutokuupalk erakorralise meditsiini tehniku ametialal võrdluses Eestis keskmisega (vastava aasta märtsis)
3.11.2. Arengusuundumuste mõju hõivele
Erakorraline meditsiin on tervishoiu alamvaldkond, mis on suunatud erakorraliste terviseseisundite esmasele diagnoosimisele ja ravile. Valdkond hõlmab nii haiglavälises kiirabis kui ka haigla erakorralise meditsiini osakonnas tegutsevat tööjõudu. Kiirabi osutab erakorralist meditsiiniabi sündmuskohal ning vajaduse korral transpordib patsiendi kas lähimasse või vajaliku võimekusega haiglasse. Samuti teeb kiirabi haigete erakorralist haiglatevahelist meditsiinilist transporti. Enamasti rakenduvad erakorralise meditsiini tehnikud kiirabis, olles brigaadi teiseks või kolmandaks liikmeks, kuid neid rakendatakse ka haigla erakorralise meditsiini osakondades assisteerivate spetsialistidena. Osaliselt täidavad erakorralise meditsiini tehnikud õdede tööülesandeid. Mitmed neist on jätkanud õpinguid õe erialal. Sellele kutsealale on iseloomulik n-ö task shifting ehk erakorralise meditsiini tehnikud täidavad lisaks teistele kutsealadele iseloomulikke tööülesandeid, mis tekitab kohe lisaoskuste vajaduse. Tööandjate hinnangul on vaja erakorralise meditsiini tehnikute jätkuõpet.
Sündmuskohal operatiivse abi andmise eesmärgil on alustatud politseinikele ja päästetöötajatele suunatud erakorralise meditsiini tehniku väljaõppega. Esimene rühm on koolituse Tallinna Tervishoiu Kõrgkooli juures läbinud. Õppe lõpetanutel on oskused ja õigus alustada esmaabi andmisega sündmuskohal kohe, enne kui kiirabi kohale jõuab.
Ravikindlustusest rahastatavate tervishoiuteenuste eelarve pingestumisel vajadus erakorralise meditsiini järele kasvab. Teistes valdkondades on võimalik ravimahte sõltuvalt rahastusest ja tööjõust ajas hajutada, näiteks ravijärjekordade abil. Erakorraline meditsiin peab aga tegelema kõikide erakorralisena kvalifitseeruvate juhtumitega.
Elanikkonna vananemine. Erakorralise abi osutamise mahud ja seega ka tööjõuvajadus on viimastel aastatel pidevalt kasvanud. Selle põhjustena on nimetatud elanikkonna vananemisest tulenevate tervisehäirete (nt südamehaigused, insuldid, kukkumised) sagenemist koosmõjus rahuldamata ravivajadusega esmatasandil ja eriarstiabi piiratud kättesaadavusega (Mets ja Veldre, 2017). Ka OSKA perearstiabi uuringus (2024) on märgitud, et võimalik tööjõupuudus perearstiabi tasandil võib endiselt koormata erakorralist meditsiini juhtumitega, mis erakorralist abi ei vaja.
Kutsealal ei saa töötada kõrge vanuseni, kuivõrd abi osutamisel on oluline ka erakorralise meditsiini tehniku füüsilised võimed. Kutsealale on iseloomulik keskmisest suurem voolavus. Erakorralise meditsiini tehnikute puhul toimub liikumine teiste sektorite vahel (nt ehitus, tööstus, teenused).
Urbaniseerumine. Rahvastiku kasv linnades toob kaasa rohkem õnnetusjuhtumeid ja meditsiinilisi hädaolukordi, mis nõuavad kiiret reageerimist. See suurendab erakorralise meditsiini tehnikute vajadust, eriti linnapiirkondades.
Tehnoloogilised lahendused. Erakorraline meditsiin (sh kiirabi) on tehnoloogiamahukas valdkond, milles rakendatakse järjepidevalt uudseid tehnoloogilisi lahendusi. Lähimineviku ja hetkearengud on seotud IKT ja telemeditsiiniga. Nii on juba praegu võimalik konsulteerival arstil telemeditsiini seadmete vahendusel näha patsiendi infot (EKG, videopilt) ja pakkuda sellele toetudes kohapealsele brigaadile kvaliteetset tuge. Tehnoloogilised arengud tõstavad valdkonnas pigem koolituste vajadust. Tehnoloogilised lahendused ei avalda mõju tööjõu arvulisele vajadusele – potentsiaalsed aegasäästvad lahendused on pigem teenuse kvaliteeti tõstva mõjuga. Tegemist on füüsilise erialaga, kus sündmuskohal abi osutamine jääb eelkõige inimese ülesandeks.
Sarnaselt teiste kutsealade esindajatega eelistavad ka erakorralise meditsiini tehnikud töötada osalise koormusega.
3.11.3. Tööjõu- ja koolitusvajaduse prognoos aastani 2033
Prognoosi kohaselt püsib meditsiini tehnikute hõive järgneval kümnendil umbes praegusel tasemel, 720 töötaja juures. (vt tabel L4.1)
Arvestades erakorralise meditsiini tehnikute mediaanvanust erialasest hõivest lahkumisel pensionieas (TÖR-i 2019.–2023. aasta andmete põhjal 68 eluaastat) ning parimas tööeas spetsialistide negatiivset tööjõuvoolavusiivet (ametialale sisenejate ja lahkujate vahe koolilõpetajaid ja pensioniealisi arvestamata, TÖR-i 2019.–2023. aasta andmete põhjal), vajaks järgneva kümne aasta jooksul kokku asendamist 30% praegusest hõivatute hulgast ehk umbes 220 inimest. 50% tööjõuvajadusest kuluks tööjõuvoolavuse ning 50% vanuse tõttu töötamisest loobujate katmiseks. (vt tabel L4.1)
Prognoositav lõpetajate arv erakorralise meditsiini tehniku erialal kümneaastase prognoosiperioodi jooksul kokku võiks hinnanguliselt olla umbes 380, kuid kui arvestada varasemate kohortide tööturukäitumist ja eeldada, et värskete koolilõpetajate puhul jääb tõenäosus rakenduda Eesti tervishoius ka tulevikus üldjoontes samaks (2023. aastal oli TÖR-i ja EHIS-e koondandmestiku alusel 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna Eestis tervishoius rakendujate osatähtsus 56%), võiks arvestada umbes 210 uue ametialale sisenejaga.
Seega võib kümne aasta perspektiivis vajadust uue tööjõu järele (220) ja koolilõpetajatel põhinevat prognoositavat koolituspakkumist (210) lugeda enam-vähem tasakaalus olevaks, juhul kui teenuse osutamise põhimõtted ei muutu.
Kasutatud allikad
ASK (2020). Eesti tervishoiu tulevik. Stsenaariumid aastani 2035. Kokkuvõte. Tallinn: Arenguseire Keskus. https://www.riigikogu.ee/wpcms/wp-content/uploads/2020/11/2020_tervishoid_Eesti_tervishoiu_tulevik_aruanne.pdf
Apteegistatistika. Ravimiamet. https://www.ravimiamet.ee/statistika-ja-kokkuvotted/statistika/apteegistatistika
Braun, V., Clarke, V. (2006). Using thematic analysis in psychology. Qualitative Research in Psychology, 3: 77–101.
Bioanalüütik. Tartu Tervishoiu Kõrgkool. https://www.nooruse.ee/oppimine/rakenduskorgharidus/bioanaluutik/
Bioanalüütiku kutsestandard (tasemed 6 ja 7). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/
EUROSTAT database. Eesti rahvastikuprognoosi baasstsenaarium. https://ec.europa.eu/eurostat/databrowser/view/proj_23np__custom_9134787/default/table
EUROSTAT database. Rahvastikuprognoos. https://ec.europa.eu/eurostat/databrowser/view/proj_23np/default/table?lang=en&category=proj.proj_23n
Eurostat. Life expectancy at birth by sex. Table: tps00205. https://ec.europa.eu/eurostat/databrowser/view/tps00205/default/table?lang=en
Farmatseudi kutsestandard (tase 6). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/
Füsioterapeudi kutsestandard (tasemed 6 ja 7). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/
HealthEst Agency OÜ, NTT Data. (2024). Tervishoiuspetsialisti ja muu tervishoius töötava spetsialisti digipädevused.
HEROES Joint Action. Health Workforce Planning Project – A WordPress Full-Site Editor Theme. https://healthworkforce.eu/
IHME (2020). The Lancet: Latest global disease estimates reveal perfect storm of rising chronic diseases and public health failures fuelling COVID-19 pandemic. Institute for Health Metrics and Evalutaion. University of Washington. https://www.healthdata.org/news-events/newsroom/news-releases/lancet-latest-global-disease-estimates-reveal-perfect-storm
Kasekamp, K., Habicht, T., Võrk, A., Köhler, K., Reinap, M., Kahur, K., Laarmann, H., Litvinova, Y. (2023). Estonia: Health system review. Health Systems in Transition; 25(5): i–204. https://iris.who.int/bitstream/handle/10665/374315/9789289059527-eng.pdf?sequence=2
Kiivet, R.-A., Raag, M. (2022). Eestis töötavad õed ja arstid vananevad. Eesti Arst. 101(3):153–160 https://eestiarst.ee/arstioppe-ja-residentuuri-rahastamine-aastatel-1994-2006/.
Kiivet, R.-A., Asser, T. (2006) Arstiõppe ja residentuuri rahastamine aastatel 1994–2006, Eesti Arst, 559–563. https://ojs.utlib.ee/index.php/EA/article/view/18801/version/13463/13496
King’s Fund. (2022). The NHS nursing workforce: Have the floodgates opened? https://www.kingsfund.org.uk/insight-and-analysis/blogs/nhs-nursing-workforce#vacancies-have-always-been-high
Kliinilise psühholoogi kutsestandard (tasemed 7 ja 8). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/
Konsensuslepe rakenduskõrghariduse õppekohtade vajadustest tervise valdkonnas õppeaastatel 2022/2023–2025/2026. https://www.kutseliit.eu/wp-content/uploads/konsensuslepe-2022.pdf
KPMG (2023). Healthcare Horizons. Healthcare system transformation and the journey towards inclusive care. KPMG International. https://assets.kpmg.com/content/dam/kpmg/xx/pdf/2023/01/healthcare-horizons.pdf
Kutsekoda. (2024). OSKA tööjõu- ja oskuste vajaduse prognoosi metoodika (versioon 4.0). https://oska.kutsekoda.ee/oskast/oska-metoodika/
Krusell, S., Pihl, K. (2020). Tulevikuvaade tööjõu- ja oskuste vajadusele: avalik haldus. Uuringu terviktekst. Tallinn: SA Kutsekoda. https://oska.kutsekoda.ee/wp-content/uploads/2017/10/Uuringuaruanne_AH__2611_veebi.pdf
Krusell, S., Pihl, K. (2021). Tulevikuvaade tööjõu- ja oskuste vajadusele: sotsiaaltöö. Uuringu terviktekst. Tallinn: SA Kutsekoda. https://uuringud.oska.kutsekoda.ee/uuringud/sotsiaaltoo
Leemet, A., Mets, U. (2024). Tulevikuvaade tööjõu- ja oskuste vajadusele: perearstiabi. Uuringu terviktekst. SA Kutsekoda. https://uuringud.oska.kutsekoda.ee/uuringud/perearstiabi
Logopeedi kutsestandard (tasemed 7 ja 8). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/
Maksu- ja Tolliameti töötamise register.
Marr, B. (2023). The 10 Biggest Trends Revolutionizing Healthcare In 2024. Forbes. https://www.forbes.com/sites/bernardmarr/2023/10/03/the-10-biggest-trends-revolutionizing-healthcare-in-2024/?sh=573b451e1d13
Mets, U., Veldre, V. (2022). Tulevikuvaade tööjõu- ja oskuste vajadusele: tervishoid. Uuringu terviktekst. SA Kutsekoda.
OECD Data Explorer. (2024). https://stats.oecd.org/Index.aspx?ThemeTreeId=9
OECD Data Explorer. (2024). Praktiseerimisõigust omavad proviisorid. https://data-explorer.oecd.org/vis?df[ds]=dsDisseminateFinalDMZ&df[id]=DSD_HEALTH_REAC_EMP%40DF_PHST&df[ag]=OECD.ELS.HD&df[vs]=1.0&dq=EST..PS....._T%2BLP%2BPA%2BP.&pd=2013%2C2023&to[TIME_PERIOD]=false&vw=tb
OECD. (2023). Health at a Glance 2023: OECD Indicators. OECD Publishing, Paris. https://doi.org/10.1787/7a7afb35-en
Pereõenduse tegevusjuhend (2021). Eesti Haigekassa. https://www.tervisekassa.ee/partnerile/raviasutusele/perearstile/juhendid-taotlused
Proviisori kutsestandard (tase 7). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/
Radiograafia. Tartu Tervishoiu Kõrgkool. https://www.nooruse.ee/oppimine/magistriope/radiograafia/
Ravimiseadus. (2005). RT I 2005, 2, 4. https://www.riigiteataja.ee/akt/104052016004?leiaKehtiv
Rahvastiku tervise arengukava 2020–2030. Sotsiaalministeerium. https://www.sm.ee/sites/default/files/content-editors/Tervishoid/rta_05.05.pdf
Ravimite väljakirjutamine ja apteekidest väljastamine ning retsepti vorm. Sotsiaalministri määrus. RT I, 08.11.2022, 7. (2022). https://www.riigiteataja.ee/akt/129122023017
Rummo, T.-L. (2022). Tervishoiutöötajate palk 2022. Analüüs. Tervise Arengu Instituut. https://tai.ee/sites/default/files/2022-12/Tervishoiutootajate_palk_2022.pdf
Sotsiaalkaitseministri ning tervise- ja tööministri 09.02.2023 käskkiri nr 21 „Sotsiaalministeeriumi 2023–2026 programmide kinnitamine“ lisa 8. https://www.sm.ee/sites/default/files/documents/2023-02/Inimkeskse%20tervishoiu%20programm%202023-2026.pdf
Sotsiaalministeeriumi veebileht. https://www.sm.ee/
Sotsiaalministeerium. (2023). „Arstid tagasi tervishoidu“ uus kursus alustab õpinguid aprillis. https://www.sm.ee/uudised/arstid-tagasi-tervishoidu-uus-kursus-alustab-opinguid-aprillis
Sotsiaalministeerium (2022a) Koolituskursus toob kunagised õed, ämmaemandad ja velskrid tagasi tervishoidu. https://www.sm.ee/uudised/koolituskursus-toob-kunagised-oed-ammaemandad-ja-velskrid-tagasi-tervishoidu
Sotsiaalministeerium (2022b). Esmatasandi arengukava seab sihte järgmiseks kümnendiks. https://www.sm.ee/uudised/koolituskursus-toob-kunagised-oed-ammaemandad-ja-velskrid-tagasi-tervishoidu
Sotsiaalministeerium (2022c). Konsensuslepe aitab tuua tervishoidu uusi õdesid ja tõsta õdede praktika kvaliteeti. https://sm.ee/uudised/konsensuslepe-aitab-tuua-tervishoidu-uusi-odesid-ja-tosta-odede-praktika-kvaliteeti
Sotsiaalministri 28.11.2001 määrus nr 110 „Eriarstiabi erialade ja erialade lisapädevuste loetelu“. 01.07.2022. RT I, 28.06.2022, 10. https://www.riigiteataja.ee/akt/128062018020?leiaKehtiv
Tallinna Tervishoiu Kõrgkooli veebileht. https://www.ttk.ee/et
Tartu Tervishoiu Kõrgkooli veebileht. https://www.nooruse.ee/
Tartu Ülikooli veebileht. www.ut.ee
Tartu Ülikool (2024). Kliiniline farmaatsia, magistriõpe. https://ut.ee/et/oppekavad/kliiniline-farmaatsia
Tartu Ülikool. (2023). Tartu Ülikool soovib farmaatsiahariduses olulisi muudatusi. https://www.epal.ee/uudised/tartu-ulikool-soovib-farmaatsiahariduses-olulisi-muudatusi
TaSHI Outcomes – Tashi (tashiproject.eu). https://tashiproject.eu/tashi-outcomes/
Terviseamet. (2024). Terviseameti väljastatud kutsekvalifikatsiooni tõendite statistika. https://www.terviseamet.ee/et/search/content/t%C3%B5end
Tervisekassa hakkab rahastama eriõe teenust. (2024). Meditsiiniuudised https://www.mu.ee/uudised/2024/04/01/tervisekassa-hakkab-rahastama-erioe-teenust
Tervishoiutöötajate lähtetoetus. Terviseamet. https://www.terviseamet.ee/et/tervishoid/tervishoiutootajale/tervishoiutootaja-lahtetoetus
Tervisestatistika ja terviseuuringute andmebaas. Tervise Arengu Instituut. https://statistika.tai.ee/
Tervishoiukorralduse infosüsteemi elektroonilise andmebaasi andmete väljavõte (seisuga 31.12.2023).
Tervishoiuteenuste korraldamise seadus. (2002). RT I 2001, 50, 284. https://www.riigiteataja.ee/akt/115122023012
Tervishoiutöötajad. Mõisted. Tervise Arengu Instituut. (2023). http://bit.ly/45Kruyk, https://bit.ly/46TM4xs
Tilk, R., Kruusmaa, E-K. (2024). Tulevikuvaade tööjõu- ja oskuste vajadusele: farmaatsiatööstus.Uuringu terviktekst. Tallinn: SA Kutsekoda. https://uuringud.oska.kutsekoda.ee/uuringud/farmaatsia
Tilk, R., Piirisild, A., Kaelep, T., Leemet, A. (2021). OSKA trendikaardid. Tööjõu- ja oskuste vajadust mõjutavad tulevikutrendid 2030. SA Kutsekoda. https://oska.kutsekoda.ee/trendid/
WHO (2013). Transforming and scaling up health professionals’ education and training. World Health Organization guidelines 2013. https://www.who.int/publications/i/item/transforming-and-scaling-up-health-professionals%E2%80%99-education-and-training
Ämmaemanda kutsestandard (tasemed 6 ja 7). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/
Lisa 1. Uuringus kasutatavad mõisted
Ametite klassifikaator – ISCO on ametite klassifikaator, siinses töös viidatakse selle lühendiga klassifikaatori 2008. aasta versioonile 1.5b.
Amet, ametikoht (ingl occupation/job) – on tööülesannete kogum, mida isik täidab oma töökohal ja mille eest ta saab tasu. Ametinimetused ja kutsenimetused võivad kokku langeda.
Ametiala (ingl occupation) – on sarnaste ametite kogum.
Ametirühm (ingl group of occupations) – on sarnaste ametialade kogum ametite klassifikaatoris (AK).
Eriala (ingl speciality) – on teaduse, tehnika, kunsti vms kitsam, suhteliselt kindlamini piiritletud ala; spetsiaalala. Eriala seostub eelkõige õppimise ja õppekavaga, vahel spetsialiseerumisalaga õppekavas. Eriala nimetusena kasutatakse tegevusala nimetust (mitte tegijanime, nagu kutse puhul).
Kompetentsus (ingl competence) – edukaks kutsetegevuseks vajalike kompetentside kogum (asjatundlikkus).
Koordinatsioonikogu –põhiülesanne on juhtida tööturu koolitustellimuse formeerimist ja leida tasakaal kutsetegevuse valdkondade vajaduste vahel. OSKA koordinatsioonikogu moodustab vastutav minister seaduse alusel. .
Kvalifikatsioon (ingl qualification) – hindamise ametliku tulemusena tunnustatud kompetentsus. Kvalifikatsioonid jagunevad järgmiselt: hariduslikud kvalifikatsioonid (educational qualifications) ja kutsekvalifikatsioonid (occupational qualifications).
Kompetents (igl competency) – tegevuses väljenduv teadmiste, oskuste ja hoiakute kogum, mis on eelduseks teatava tööosa täitmisel. Kompetentsid jagunevad üldisteks ja kutsespetsiifilisteks kompetentsideks.
Üldised kompetentsid – sisaldavad suures ulatuses kõikidele kvalifikatsioonidele ülekantavaid käitumuslikke kompetentse, mis on seotud hoiakutega ja inimese võimega oma oskusi rakendada (nt suhtlemine, kohanemine ja toimetulek). Samuti kuuluvad üldiste kompetentside hulka keskmise ja suure ülekantavusega teadmistel ning oskustel põhinevad kompetentsid (nt IKT-, õigus-, majandusalane ja keskkonnateadlikkus).
Kutsespetsiifilised kompetentsid (ingl specific hard skills) – tööosade ja -ülesannetega otseselt seotud kompetentsid.
OSKA (ingl system for monitooring and anticipating labour market training needs) – tööjõu- ning oskuste vajaduse seire- ja prognoosisüsteem.
OSKA valdkond (ingl sector for labour market training needs monitoring and forecasting) – sarnaste majandustegevus- või kutsealade kogum, mille ulatuses koostatakse valdkondlik tööturu koolitusvajadus ja tegutseb eksperdikogu.
Oskuste vajadus (ingl skills anticipation) – teave valdkonnas edukaks hakkamasaamiseks vajalikest olulistest kompetentsidest ning nende puudujääkidest töötajatel; kahaneva ja kasvava vajadusega kompetentsidest; tulevikuoskustest; kompetentsiprofiilide kirjeldamise vajadusest (ka kutsestandardite olemasolust).
Tööjõuvajaduse prognoos (ingl labour demand forecast) – võimalikke tööturu arengusuundumusi arvestav ja töötajate vajadust kirjeldav arvuline hinnang, kui palju võiks olla vaja täiendavaid töötajaid erinevates OSKA valdkondades, ametirühmades ning haridustasemetel.
Tööjõuvajaduse seire (ingl monitoring of labour demand) – majanduses rakendatud tööjõu ja OSKA valdkondades esineva tööjõuvajaduse kohta andmete kogumine, analüüsimine ning avaldamine nii tervikuna kui ka ametirühmade, valdkondade ja haridustasemete kaupa, kasutades nii kvantitatiivseid kui ka kvalitatiivseid meetodeid.
Tööturu koolitusvajadus (ingl labour market training needs and the number of commissioned study places) – tööjõuvajaduse prognoosist ja oskuste vajadusest lähtuv OSKA valdkondade põhine ettepanekute ning soovituste kogum koolituskohtade planeerimiseks ja õppesisu arendamiseks erinevate haridusliikide ning -tasemete ja õppevaldkondade kaupa.
Õppekavagrupp – kõrgharidusstandardis kehtestatud liigitus, mis hõlmab õppesuundi või õppekavade rühmi ning mille alusel saab õppeasutus taotleda ja Vabariigi Valitsus anda õppeasutusele õiguse korraldada kõrgharidustaseme õpet ning väljastada vastavaid akadeemilisi kraade ja diplomeid.
Lisa 2. Uuringus osalenud eksperdid
- Aaro Nursi, Eesti Logopeedide Ühing
- Ain Suurkaev, Eesti Haiglate Liit
- Aleksei Gaidajenko, Lääne-Tallinna Keskhaigla
- Anneli Kannus, Eesti Õdede Liit
- Arvi Vask, Eesti Haiglate Liit / Lõuna-Eesti Haigla
- Gerli Liivet, Eesti Õdede Liit
- Helen Reim, Tartu Ülikool
- Heli Paluste, Sotsiaalministeerium
- Ilona Pastarus, Tartu Ülikooli Kliinikum
- Irena Bartels, Ämmaemandate Selts
- Kaidi Sarv, Apteekrite Liit
- Katre Koppel, Sotsiaalministeerium
- Kenn Konstabel, Eesti Psühholoogide Liit
- Kersti Viitkar, Tartu Tervishoiu Kõrgkool
- Kristiina Sepp, Tartu Ülikool
- Kätlin Pallo, Ida-Tallinna Keskhaigla
- Külli All, Haridus- ja Teadusministeerium
- Liis Raag, Ämmaemandate Selts
- Maarja Maripuu, Eesti Logopeetide Ühing
- Margus Lember, Tartu Ülikool
- Marko Neeme, Eesti Kliiniliste Psühholoogide Kutseliit
- Martin Argus, Füsioterapeutide Liit
- Neeme Tõnisson, Eesti Arstide Liit
- Priit Välja, Tartu Ülikooli Kliinikum
- Pille Andresson, Eesti Arstide Liit
- Raul Adlas, Eesti Kiirabi Liit
- Tiina Suvi, Eesti Logopeedide Ühing
- Ulla Preeden, Tartu Tervishoiu Kõrgkool
- Vootele Veldre, Sotsiaalministeerium
- Ülle Ernits, Tallinna Tervishoiu Kõrgkool
Lisa 3. Kümme suurimat tervishoidu mõjutavad trendi lähiaastatel (Forbes’i põhjal)
Forbes’i ülevaates „The 10 Biggest Trends Revolutionizing Healthcare in 2024“ märgitakse peamisteks tervishoidu mõjutavateks teguriteks vananevat rahvastikku, uutel tehnoloogiatel põhinevaid rakendusi tervishoius ja ebakindluse kasvu majanduses. Täpsemalt on ülevaates kirjeldatud kümmet tervishoidu mõjutavat trendi.
Generatiivne tehisintellekt (TI) tervishoius
Tehisintellekti mõju on keeruline ülehinnata: see puudutab kõike alates ravimite väljatöötamisest ja patsientide ravimisest kuni tervishoiu rahastamiseni. TI on mitmete teiste trendide juures keskne, kuid eriti suurt muutust kutsub esile just generatiivne TI järgmisel aastal. See võimaldab luua ligipääsu teistele TI-rakendustele, muutes nende rakendamise ja tulemuste tõlgendamise lihtsamaks ning genereerides isikupärastatud soovitusi. TI loob sünteetilisi andmeid, mida saab kasutada meditsiiniliste TI-algoritmide koolitamiseks, ilma patsiendi privaatsust ohustamata või kui ei ole piisavalt asjakohaseid reaalmaailma andmeid. TI-algoritme kasutavad virtuaalassistendid saavad patsienti tema raviteekonnal nõustada.
Personaalmeditsiin / isikupärastatud meditsiin
Personaalmeditsiin aitab leida igale inimesele võimalikult individuaalse ennetus- või raviplaani, kus kõige suuremaid arenguhüppeid on ette näha genoomikas. Selles valdkonnas kasutatakse AI-d, et analüüsida patsientide DNA-d haiguste diagnoosimisel ja ravimisel, ning luua ravimeid, mis on kohandatud inimestele molekulaarsel tasemel (mõnikord nimetatakse seda täppismeditsiiniks). Paljud teadlased usuvad, et isikupärastatud lähenemine tervishoiule toob kaasa paremad ravitulemused ja meditsiiniliste ressursside tõhusama kasutuse ning mängib üha olulisemat rolli tuleviku tervishoiuprobleemide lahendamisel.
Virtuaalsed tervishoiuassistendid
Virtuaalassistendid võivad aidata nii tervishoiuteenuse osutajaid, pakkudes nõuandeid ravimite kasutamise ja diagnoosimise kohta, kui ka nõustada patsiente, vastates nende ravi puudutavatele küsimustele ja võimaldades neile vajalikku teavet, et teha oma ravi kohta teadlikumaid otsuseid. Samuti võivad nad aidata patsientidel järgida ravimite manustamise nõudeid või isegi pakkuda n-ö kaaslast patsientidele, kes elavad üksi või kaugetes piirkondades, et parandada nende vaimset tervist. Üha enam hakkavad virtuaalsed tervishoiuassistendid liidestuma elektrooniliste terviseinfosüsteemidega ning kasvavat rolli nähakse nii vastuvõtuaegade broneerimisel kui ka planeerimisel.
Digitaalsed kaksikud
Digitaalse kaksiku abil saab simuleerida ükskõik mida, alates ühest seadmest, näiteks nõelast, et aru saada, kuidas see erinevates tingimustes töötab, kuni terve haigla mõistmiseni, et mõista, kuidas teenuseid osutatakse. Inimkeha ja üksikute organite digitaalsed kaksikud on välja töötatud, et modelleerida ravi ning ravimite ja elustiilivalikute muutuste mõju. Kõige keerulisem praegu mõeldav digitaalne kaksik on võib-olla inimese aju kaksik, mida teadlased loodavad edasi arendada 2024. aastaks.
Asjade interneti abil toimivad virtuaalsed haiglad ja telemeditsiin 2.0
Võrku ühendatud seadmeid saab kasutada patsientide kaugjälgimiseks ja neile kaugelt abi pakkumiseks (n-ö telemeditsiin 2.0), mis sisult on pigem kaugkonsultatsioon.
Virtuaalsed haiglaosakonnad on näide sellest, kuidas ühest kesksest kohast jälgitakse patsientide terviseseisundit nende kodudes.
Ennetustegevus
Üleminek reaktiivsest lähenemisviisist ennetavale lähenemisviisile on tervishoiuteenuste pakkujate strateegiline prioriteet. Ennetus loob patsientidele pikaajalist kasu ja samal ajal vähendab kulusid, mis on seotud ennetatavate haiguste ravimisega. Uued tehnoloogiad (nt tehisintellekt) ja tehnoloogilised lahendused (nt nutiseadmed) võimaldavad nii varajast märkamist ja hoiatamist kui ka operatiivset sekkumist.
Virtuaal- ja liitreaalsus tervishoius
Virtuaalreaalsuse (VR) võimaluste kasutamine tervishoius on tõusutrendis ja mitmed uuenduslikud kasutusviisid on nüüdseks jõudnud peavoolu. Näiteks on tõestatud, et see aitab patsientidel toime tulla pikaajalise kroonilise valuga, põhjustades vähem kõrvalmõjusid kui traditsiooniline ravimite manustamine. Tulemuseks on patsientide parem elukvaliteet ja vähenenud haiglas viibimise aeg. Kirurgid kasutavad operatsioonide käigus üha enam liitreaalsuse (ingl Augmented Reality) võimalusi.
Eakate hooldus
Vananev elanikkond suurendab paratamatult survet tervishoiusüsteemidele ning inimeste eluea pikenemine kasvatab eakate hoolduse vajadust. Mitmed uuenduslikud lahendused võimaldavad eakatel kauem oma kodus hakkama saada. On suurenenud ka uute ravimeetodite väljatöötamine haiguste jaoks, mis esinevad sagedamini eakamatel inimestel ja koormavad hooldussüsteeme, nagu näiteks Alzheimeri ja Parkinsoni tõbi. Oluline mõju saab siingi olla ennetaval hooldusel, virtuaalsetel haiglatel ja tervishoiuassistentidel.
3D-printimine – meditsiiniinstrumentidest elundite printimiseni
Nii meditsiiniinstrumente kui ka proteese on juba praegu võimalik 3D-printida. Uuringud käivad, et printida ka siirdamiseks mõeldud elujõulisi elundeid, kasutades selleks patsiendi bioloogilisi kudesid. Kui see osutub tõhusaks, võib see pakkuda lahendust siirdamiseks kättesaadavate elundite kroonilisele puudusele ja oluliselt vähendada nende protseduuride kulusid.
Terviklik lähenemine vaimsele ja füüsilisele terviseprobleemide lahendamisele
COVID-19 pandeemia tõi esile vaimse ja füüsilise heaolu vahelised tihedad seosed ning vajaduse tervikliku lähenemise järele. Üha enam on näiteid, kus vaimse tervise probleemid võivad mõjutada füüsiliste tervisehäirete ravi ja taastumist. Samuti on suurenenud tähelepanu esmatasandil vaimse tervise probleemidega tegelemisele.
Lisa 4. Tööjõuvajaduse ja koolituspakkumise prognoositabel aastani 2033
Tabel L4.1:. Tööjõuvajaduse ja koolituspakkumise prognoos aastani 2033
| Põhikutsealad | Hõive 2023 (TAI THT001, apteekritel TEHIK) | Hõive muutuse suund kuni 2033 | Hõive 2033 | Tööjõuvajadus 2024–2033 (10 a) | Koolituspakkumine 2024–2033 (10 a) | Koolituspakkumise ja tööjõuvajaduse vahe 10 a | Mediaanvanus** erialasest tööst loobumisel | Rakendumismäär* | ||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Asendusvajadus vanuse tõttu | Asendusvajadus tööjõu-voolavuse tõttu | Kasvuvajadus | Tööjõuvajadus kokku | Prognoositav lõpetajate arv (2024/2025– 2032/2033) (EHIS) | Eesti tervishoius rakendumise tõenäosusega korrigeeritud koolituspakkumine | |||||||
*Rakendumismäär: 2017.–2022. aasta lõpetajatest peamise või kõrvaltööna Eestis tervishoius rakendujate (ametiala täpsusega) osatähtsus 2023. aastal (seosed TÖR-i ja EHIS-e koondandmestiku alusel)
** Mediaanvanus pensionieas ametialalt lahkujatelt TÖR-i 2019.–2023. aasta andmete alusel
Lisa 5. Uute valdkonda sisenejate koolituspakkumise prognoosimise aluseks võetud kokkulepitud õppekohtade arv (nn koolitustellimuse ettepaneku tabel )
Tabel 5. Uute valdkonda sisenejate koolituspakkumise prognoosimise aluseks võetud kokkulepitud õppekohtade arv (nn koolitustellimuse ettepaneku tabel
| Nimetus | 2022 vastuvõtt | 2023/2024 esitatud andmed vastuvõtuks | 2023/2024 vastuvõtt | 2024/2025 prognoos vastuvõtuks | 2025/2026 prognoos vastuvõtuks | 2026/2027 prognoos vastuvõtuks | 2027/2028 prognoos vastuvõtuks |
|---|
* Tabelis toodud näitaja hõlmab nii eesti- kui ka ingliskeelset õpet koos, sisendina koolituspakkumisse on arvestatud keskmiselt 180 õppekohaga eestikeelsel õppekaval.
Uuringust
Koostajad:
Anneli Leemet ja Urve Mets, SA Kutsekoda
Keeletoimetaja:
Anni Viirmets, OÜ Keelevõlur
Täname:
Täname uuringu valmimisele kaasaaitamise eest intervjueerituid, eksperdikogus osalejaid, tervisestatistika vahendajaid, kriitilisi lugejaid jt panustajaid.
Väljaandja:
SA Kutsekoda
Autoriõigus:
SA Kutsekoda, 2024
Rakendusuuring on valminud „Ühtekuuluvuspoliitika fondide rakenduskava 2021–2027“ poliitikaeesmärgi „Sotsiaalsem Eesti“ erieesmärgi (g) „edendada elukestvat õpet, eelkõige kõigile kättesaadavaid paindlikke oskuste täiendamise ja ümberõppe võimalusi, võttes arvesse ettevõtlus- ja digioskusi, prognoosida paremini muutusi ja uusi vajalikke oskusi tööturu vajaduste põhjal, hõlbustada karjäärialaseid üleminekuid ning soodustada ametialast liikuvust“ saavutamiseks. Sellega panustatakse pikaajalise arengustrateegia „Eesti 2035“ strateegilistesse sihtidesse – „Eestis elavad arukad, tegusad ja tervist hoidvad inimesed“ ning „Eesti majandus on tugev, uuendusmeelne ja vastutustundlik“.
Väljaandes sisalduva teabe kasutamisel palume viidata allikale: Leemet, A., Mets, U. (2024). Tulevikuvaade tööjõuvajadusele: tervishoid. Tallinn: SA Kutsekoda.
Märkused
1. OSKA uuringute tulemusel tehtud ettepanekud ja valminud materjalid jõuavad koolitajateni, koolipidajateni, valdkonna ettevõteteni, valdkonnaga seotud ministeeriumideni, karjäärinõustajateni ning poliitiliste otsuste tegemiseks Vabariigi Valitsusele.
2. Siinses OSKA tervishoiuvaldkonna tööjõuvajaduse kiirprognoosis on hinnatud eeskätt statistiliste näitajate põhjal hõivatute arvu muutust ning hinnangu andmisel on toetutud Eesti arengudokumentides seatud strateegilistele eesmärkidele. Sellest kriteeriumist lähtudes on uuringu analüüsi hõlmatud tervishoiuvaldkonna spetsialistid, mille esindajate arv on piisavalt suur, et empiirilistele andmetele tuginedes usaldusväärselt prognoosida kutseala tööjõuvoolavuse ja pensioneerumise mustreid, mis mõjutavad oluliselt tööjõuvajadust tulevikus.
3. Hooldustöötajate tööjõuvajadust käsitleti valdkondade üleselt OSKA sotsiaaltöö uuringus (2021).
4. Koolituspakkumise koostamise alus on Sotsiaalministeeriumi juurde moodustatud koolituskomisjonis kokkulepitud vastuvõtuarvud (vt lähemalt lisa 5).
5. Vt täpsemalt ptk 1 „Tervishoid uurimisvaldkonnana“.
6. Metoodikaga saab lähemalt tutvuda aadressil https://oska.kutsekoda.ee/oskast/oska-metoodika/.
7. Siinses OSKA tervishoiuvaldkonna tööjõuvajaduse kiirprognoosis on hinnatud eelkõige statistiliste näitajate põhjal hõivatute arvu muutust ning hinnangu andmisel on toetutud Eesti arengudokumentides seatud strateegilistele eesmärkidele. Sellest kriteeriumist lähtudes on uuringu analüüsi hõlmatud tervishoiuvaldkonna spetsialistide ametialad, mille esindajate arv on piisavalt suur, et empiirilistele andmetele tuginedes usaldusväärselt prognoosida kutseala tööjõuvoolavuse ja pensioneerumise mustreid, mis mõjutavad oluliselt tööjõuvajadust tulevikus.
8. Kvalitatiivse andmestiku kogumisega alustati juba 2023. aastal OSKA peremeditsiini uuringu tegemise käigus.
9. Valdkonna eksperdikogu koosolekud toimusid 2024. aasta mais ja augustis.
10. Mudelprognoosi tulemuste tõlgendamisel tuleks läbivalt kõigi ametialade puhul arvesse võtta, et oluliselt muutunud vastuvõtuarvude korral ei pruugi siinses raportis toodud järeldused tööjõuvajaduse ja koolituspakkumise tasakaalu kohta enam kehtida. Näiteks juhul, kui aastateks 2022–2026 sõlmitud konsensusleppega (https://www.kutseliit.eu/wp-content/uploads/konsensuslepe-2022.pdf) suurendatud vastuvõtuarve ei ole võimalik edaspidi säilitada.
11. Uuringu tegemise ajal kehtiva tervishoiuteenuste korraldamise seaduse (RT I 2001, 50, 284. https://www.riigiteataja.ee/akt/115122023012) tähenduses on tervishoiutöötajad arst, hambaarst, õde, ämmaemand, proviisor ja farmatseut, kui nad on registreeritud Terviseametis. 2022. aastal viidi sisse muudatus (jõustus 01.10.2023), mille põhjal on füsioterapeut, kliiniline psühholoog ja logopeed tervishoiutöötajaga võrdsustatud, kui nad osutavad ravi ning on registreeritud tervishoiukorralduse infosüsteemis. Selline reguleeritus on WHO seisukohalt tervishoiuvaldkonnas olemuslikult vajalik selleks, et tagada tervishoiuteenuste piisav kvaliteet ning maandada oskamatusest ja teadmatusest tuleneda võivaid riske elanikkonnale (WHO, 2013). Täisviide: WHO. (2013). Transforming and scaling up health professionals’ education and training. World Health Organization guidelines 2013. https://www.who.int/publications/i/item/transforming-and-scaling-up-health-professionals%E2%80%99-education-and-training.
12. Krusell, S., Pihl, K. (2021). Tulevikuvaade tööjõu- ja oskuste vajadusele: sotsiaaltöö. Uuringu terviktekst. Tallinn: SA Kutsekoda.
13. Tilk, R., Kruusmaa, E-K. (2024). Tulevikuvaade tööjõu- ja oskuste vajadusele: farmaatsiatööstus. Uuringu terviktekst. Tallinn: SA Kutsekoda.
14. Krusell, S., Pihl, K. (2020). Tulevikuvaade tööjõu- ja oskuste vajadusele: avalik haldus. Uuringu terviktekst. Tallinn: SA Kutsekoda.
15. Rahvastiku tervise arengukava 2020–2030. Sotsiaalministeerium https://www.sm.ee/sites/default/files/content-editors/Tervishoid/rta_05.05.pdf.
16. HEROES Joint Action. Health Workforce Planning Project – A WordPress Full-Site Editor Theme. https://healthworkforce.eu/.
17. Health at a Glance compares key indicators for population health and health system performance across OECD member countries, accession candidates and key partner countries. Analysis draws from the latest comparable official national statistics and other sources. This 2023 edition presents the latest comparable data, illustrating differences across countries and over time in terms of health status, risk factors for health, access to and quality of care, and health resources. https://doi.org/10.1787/7a7afb35-en
18. Eurostat. Life expectancy at birth by sex. Tabel: tps00205. https://ec.europa.eu/eurostat/databrowser/view/tps00205/default/table?lang=en.
19. HealthEst Agency OÜ, NTT Data (2024). Tervishoiuspetsialisti ja muu tervishoius töötava spetsialisti digipädevused.
20. Tervishoiutöötajate lähtetoetus. Terviseamet. https://www.terviseamet.ee/et/tervishoid/tervishoiutootajale/tervishoiutootaja-lahtetoetus.
21. TaSHI Outcomes – Tashi (tashiproject.eu). https://tashiproject.eu/tashi-outcomes/.
22. Kuigi ametite klassifikaator eristab üldarste (2211) ja eriarste (2212), liigitab klassifikaator esimeste hulka nii arstiõppe põhiõppe lõpetanud ja residentuuri mitteastunud üldarstid kui ka perearstid. Kuna aga Eestis on perearstid eriarstid (perearstiks saamine eeldab nelja-aastase peremeditsiini residentuuri läbimist), ei ole Eestis nende kahe koodi eristamisel sisulist väärtust, vaid see tekitaks hoopis segadust, sest tavapraktika kohaselt hõlmab sõna „üldarst“ üksnes spetsialiseerumata arste ning perearst liigitub eriarstide hulka.
23. Sotsiaalministri 28.11.2001 määrus nr 110 „Eriarstiabi erialade ja erialade lisapädevuste loetelu“. Redaktsioon jõustunud 01.07.2022. RT I, 28.06.2022, 10.
24. 2022. aasta seisuga ei tööta Eesti tervishoiusüsteemis kohtuarste.
25. Ületundidest tulenev töökoormus – üle tööandja ja töötaja vahel kokku lepitud tööajanormi töötatud tunnid täistööajale taandatuna.
26. Vt https://stat.link/3z7ive
27. Inimene, kellel on mitu erinevat diagnoosi. Selliste inimeste arv kasvab kõikjal ja seetõttu peab muutuma ka tervishoid. Kord vajab selline patsient kirurgi, kardioloogi, perearsti, ortopeedi või hoopis muu eriala arsti. St see on keeruline patsient, kes ei ole Eesti praeguses süsteemis nagu „mitte kellegi patsient“. Anneli Kannus. https://annelikannus.ee/blogi/multi- morbiidsed-patsiendid.
28. 2023. aasta aprillis alanud arstide täiendõppeprogrammis „Arstid tagasi tervishoidu“ lõpetas edukalt koolituse 15 endist arsti.
29. 2017. aastal taastati täiskasvanud kindlustatud isikutele hambaravihüvitis. https://www.tervisekassa.ee/inimesele/hambaravi/taiskasvanute-hambaravi/hambaravihuvitis
30. Tervishoiukorralduse infosüsteemi andmetele tuginedes oli 2023. aasta detsembris eriõe ettevalmistusega u 8% kõigist tervishoiuasutustes rakenduvatest õe kutse omajatest. Nende hulgas on ka mitme õenduseriala omandanud ning u 600 õe kutse omajat, kellel on üks või mitu tervishoiuvaldkonna kutset. Tervishoiukorralduse infosüsteemi elektroonilisest andmebaasist pärit andmestiku kasutamiseks esitati Terviseametile päring, mille väljavõte on tehtud 04.12.2023 seisuga.
31. Aastatel 2006–2018 oli võimalik läbida tervishoiu kõrgkoolis üheaastane õe eriala koolitus (neli eriala: intensiivõendus, kliiniline õendus, terviseõendus ja vaimse tervise õendus).
32. Ületundidest tulenev töökoormus – üle tööandja ja töötaja vahel kokku lepitud tööajanormi töötatud tunnid täistööajale taandatuna.
34. Tervishoiuteenuste korraldamise seadus.https://www.riigiteataja.ee/akt/115122023011?leiaKehtiv#:~:text=%C2%A7%20541.%20%C2%A0%20Eriarsti%20ja%20%C3%B5e%20l%C3%A4htetoetus.
35. Sotsiaalkaitseministri ning tervise- ja tööministri 09.02.2023 käskkiri nr 21 „Sotsiaalministeeriumi 2023–2026 programmide kinnitamine“ lisa 8, https://www.sm.ee/sites/default/files/documents/2023-02/Inimkeskse%20tervishoiu%20programm%202023-2026.pdf.
36. EUROSTAT-i 2022. aasta andmetel põhineva rahvastikuprognoosi baasstsenaariumi kohaselt on Eesti rahvaarv 2030. aastal 1 348 287.
37. Saadud näitaja põhineb õdede ja elanike suhtarvul, hüppeliselt suurenenud rahvaarvu komponenti on võimendanud täiemahulise sõja algus Ukrainas, mis avaldab otsest mõju ka RTA-s sihks seatud suhtarvu alusel leitud õdede absoluutarvule.
38. Seda eeldusel, et vastuvõetute arv õe erialal püsib prognoosiperioodi lõpuni 2022. aasta konsensusleppes (konsensuslepe rakenduskõrghariduse õppekohtade vajadustest tervise valdkonnas õppeaastatel 2022/2023–2025/2026, https://www.sm.ee/media/76/download) välja toodud 700 üliõpilase juures.
39. Ämmaemanda kutsestandard (tasemed 6 ja 7). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/.
40. Ravimite väljakirjutamine ja apteekidest väljastamine ning retsepti vorm. Sotsiaalministri määrus. RT I, 08.11.2022, 7. (2022). https://www.riigiteataja.ee/akt/129122023017.
41. Tartu ja Tallinna Tervishoiu Kõrgkool väljastab õppe lõpetanutele ämmaemanda 6. taseme esmase kutse.
42. Koolituspakkumises kajastub nelja aasta tagune õppekohtade vähendamine ämmaemanda erialale umbes viiendiku võrra, nagu ka plaanitust üle poole võrra väiksem vastuvõtt 2023/2024. õppeaastal.
43. Ravimiseadus. (2005). RT I 2005, 2, 4. https://www.riigiteataja.ee/akt/104052016004?leiaKehtiv.
44. Proviisori kutsestandard (tase 7). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/.
45. Üleminekuga proviisorapteekide süsteemile lahutati ravimite jae- ja hulgimüük ning apteegipidamise õigus jäi üksnes proviisoritele. Apteegireformi tulemusena laienes proviisori roll oluliselt, hõlmates nüüd ka ettevõtte tegevuse korraldamist.
46. Andmed seisuga 31.12.2023 tervishoiukorralduse infosüsteemi elektroonilisest andmebaasist, mille vastutav töötleja on Terviseamet.
47. Kliiniline farmaatsia, magistriõpe. Tartu Ülikool. https://ut.ee/et/oppekavad/kliiniline-farmaatsia. https://ut.ee/et/oppekavad/kliiniline-farmaatsia.
48. Farmatseudi kutsestandard (tase 6). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/.
49. Andmed seisuga 31.12.2023 tervishoiukorralduse infosüsteemi elektroonilisest andmebaasist, mille vastutav töötleja on Terviseamet.
50. Farmatseudi kutsestandard (tase 6). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/.
51. Ravimiameti koostatav apteegistatistika. https://www.ravimiamet.ee/statistika-ja-kokkuvotted/statistika/apteegistatistika.
52. Prognoosi aluseks võetud töötajate arv apteekides tugineb tervishoiukorralduse infosüsteemi elektroonilisest andmebaasist pärit andmestikule (seisuga 31.12.2023). Eelnimetatud infosüsteemi vastutav töötleja on tervise- ja tööministri 07.07.2022 määruse nr 59 (https://www.riigiteataja.ee/akt/113102023004?leiaKehtiv) kohaselt Terviseamet. Andmete kasutamiseks esitati Terviseametile päring üld- ja haiglaapteekides kokku rakenduvate proviisorite ja farmatseutide arvu kohta vanuserühmiti agregeerituna viimase kättesaadava seisuga. Võrdluseks on toodud Ravimiameti kogutud ja töödeldud andmetele tuginev (aluseks sotsiaalministri 17.02.2005 määrus nr 24 (https://www.riigiteataja.ee/akt/106032024002?leiaKehtiv) ja TAI avalikus andmebaasis avaldatud proviisorite ja farmatseutide ametikohtade arv üld- ja haiglaapteekides 31.12.2023 seisuga, mis jääb võrreldavasse suurusjärku.
53. Vt lähemalt: OECD Data Explorer. (2024). Praktiseerimisõigust omavad proviisorid. https://data-explorer.oecd.org/vis?df[ds]=dsDisseminateFinalDMZ&df[id]=DSD_HEALTH_REAC_EMP%40DF_PHST&df[ag]=OECD.ELS.HD&df[vs]=1.0&dq=EST..PS....._T%2BLP%2BPA%2BP.&pd=2013%2C2023&to[TIME_PERIOD]=false&vw=tb.
54. TÜ farmaatsia instituut on astunud otsustavaid samme nn klassikalise apteegitööle suunatud proviisori õppekava kõrvale tööstusliku suunitlusega ravimiteaduse spetsialiseerumise loomiseks. Kui proviisoriõpe on üks tervik, kuhu saab erandina siseneda rakendusliku farmatseudi õppekava lõpetanu, siis tööstusliku ravimiteaduse magistriõppe suunaga saavad liituda ka teiste lähedaste erialade bakalaureuseõppe vilistlased. Uuenenud bakalaureuseõppega saaks alustada 2026. aastast ja magistriõppega alates 2029. aastast. (Tilk ja Kruusmaa, 2024)
55. Füsioterapeudi kutsestandard (tasemed 6 ja 7). SA Kutsekoda SA. https://www.kutseregister.ee/et/standardid/.
56. Füsioterapeudi kutsestandard (tasemed 6 ja 7). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/.
57. Alates 2015. aastast väljastavad füsioteraapia õppe lõpetanutele vastava kutse ka kõrgkoolid (TÜ ja TTHKK).
58. Kliinilise psühholoogi kutsestandard (tasemed 7 ja 8). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/.
59. Logopeedi kutsestandard (tasemed 7 ja 8). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/.
60. Fiiberendoskoopiline neelamisuuring (Flexible Endoscopic Evaluation of Swallowing – FEES).
61. Videofluoroskoopiline neelamisuuring (Modified Barium Swallow – MBS).
62. Bioanalüütik. Tartu Tervishoiu Kõrgkool. https://www.nooruse.ee/oppimine/rakenduskorgharidus/bioanaluutik/.
63. Bioanalüütiku kutsestandard (tasemed 6 ja 7). SA Kutsekoda. https://www.kutseregister.ee/et/standardid/.
64. Radiograafia. Tartu Tervishoiu Kõrgkool. https://www.nooruse.ee/oppimine/magistriope/radiograafia/.
65. TÖR-i 2019.–2023. aasta andmetel põhineva erialase rakendumise määraga (75%) korrigeeritud prognoositav lõpetajate hulk (300). Koolituspakkumises kajastub hiljutine õppekohtade arvu suurendamine radioloogiatehniku erialale 26-lt 40-le alates 2023/2024. õppeaastast. Eeldatud on, et õppekohtade arv püsib 40 juures kuni prognoosiperioodi lõpuni.
66. Ületundidest tulenev töökoormus – üle tööandja ja töötaja vahel kokku lepitud tööajanormi töötatud tunnid täistööajale taandatuna.
67. Koolituspakkumine ei sisalda Politsei- ja Piirivalveameti töötajate õpet.

